多元化护理方案在功能性鼻内镜手术患者中的应用
胡丽萍 奚玮 谭永红 潘逵莲
功能性鼻内镜手术(functional endoscopic sinus surgery,FESS)是一种快速发展的鼻外科医学领域微创手术[1],已成为当代耳鼻喉头颈外科领域的代表技术,广泛应用在专科的临床治疗工作中[2]。由于鼻腔、鼻窦解剖位置的特殊性,鼻内镜手术后常规利用填塞物填塞鼻腔,达到压迫止血目的[2,3]。但填塞后鼻腔不通气,改变了患者正常的呼吸习惯,会出现口腔干燥、饮水呛咳、鼻部肿痛、入睡困难、易醒等一系列不适症状,影响患者情绪,术后康复慢。本研究从评估影响患者术后康复的诸多因素着手,采用多元化护理方案手段,从多层面(包括护士、患者、家属)、多环节(包括入院初、围手术期、出院前健康指导、出院后复诊频率)、多干预模式(包括术前功能性训练、形式多样宣教资料、新型沟通模式),进行诊断学护理干预[4]。其中功能性训练主要是术前指导堵鼻训练,新型沟通模式主要指Teach-back 沟通模式。在国外,Teach-back 作为一种简单有效的健康教育方法,已广泛应用于患者健康行为管理[5]。本研究采取多元化方案护理模式,进行针对性干预护理,效果良好,报告如下。
资料与方法
1一般资料
选取2018 年1 月~2019 年5 月于我科拟行FESS 的患者60例。纳入标准:初次行FESS 者,年龄≥18 岁,能与医护人员正常沟通,既往无严重不能耐受手术的基础疾病:如高血压、糖尿病、心脏病及其他器质性疾病,无精神障碍疾病史,自愿参加本次研究者签署手术知情同意书。术前采用数字表法随机分为观察组和对照组,各30例。观察组男性22例,女性8例,平均年龄(46.8±14.7)岁,入院诊断鼻中隔偏曲14例,慢性鼻窦炎16例;对照组男性21例,女性9例,平均年龄(46.6±12.2)岁,入院诊断鼻中隔偏曲12例,慢性鼻窦炎18例。两组患者一般资料比较,差异无统计学意义(P>0.05)。
2方法
2.1对照组
给予患者术前常规护理及宣教,具体包括:①一般护理鼻部准备:剪鼻毛、饮食指导、皮肤清洁护理,心理护理;②告知手术重要性和术后常规健康教育和随访,疏导患者焦虑情绪。
2.2观察组
观察组在常规护理基础上给予多元化护理方案。
2.2.1Teach-back 沟通模式健康教育
①成立干预护理小组,由1 名护士长、2 名病区护理骨干及2 名经验丰富医生组成。以护士长为组长、带领护士制定护理方案及医护人员统一培训,制定标准工作流程、编写疾病健康手册及操作视频录制,健康教育手册内容包括鼻内镜病种、病因、临床表现、手术方式、围手术期配合、并发症、术后康复护理方法等;同时干预小组人员建立微信平台,讨论患者在康复过程中的疑难问题,及时修正护理方案。所有小组成员考核通过后方可上岗,保证宣教同质化和系统化。
②小组培训:小组成员进行Teach-back 沟通模式培训,培训内容包括理论讲解及操作培训,掌握Teach-back 沟通模式优势和实施方法及操作流程等内容。
③Teach-back 沟通模式干预措施:如用多媒体授课、面对面讲解、发放健康手册、播放堵鼻训练视频等沟通形式,让患者及其家属对疾病治疗、围手术期配合和康复后期自我护理、并发症等知识有清晰认知。
④效果反馈:完成自我健康宣教工作后,结合问卷调查、面对面交流的方式,调查患者对相关手术知识的掌握程度,让其用自己的语言对健康教育内容进行复述,小组成员详细记录,针对其认知盲点进行再干预,重复③、④内容,直至患者完全掌握。
2.2.2术前堵鼻训练的操作
在取得患者的知情同意后,观看堵鼻训练视频,然后由责任护士根据视频一对一指导。选用的材料是无菌干棉球,责任护士用枪状镊将干棉球填塞至患者双侧鼻腔的鼻前庭区,进行术前堵鼻训练。第一天第一次的堵鼻训练先进行10~15 min,第二次逐渐延长至20 min,每天训练4 次(每天3餐前各1 次,晚上睡觉前1 次)。第二天逐渐延长堵鼻训练的时间为每次30 min,第三天术前达到每次40 min。通过这种方法来提高患者对填塞后鼻部胀痛的耐受力,减少因心理恐惧造成的对鼻部胀痛的敏感性。每天用餐时进行一次堵鼻训练,练习可以经口进食,在堵鼻训练时建议患者胸式呼吸改为腹式呼吸,减少患者在鼻内镜术后鼻腔填塞不能通气的情况下,因患者各种不舒适而影响进食[6,7]。训练时家属一起参与,护士每天督促并鼓励患者坚持完成堵鼻训练。
3观察指标
3.1心理状态
负性情绪评价指标包括焦虑和抑郁两项,经专业训练的护士采取Zung 焦虑自评量表(SAS)分别于干预前(入组时)及干预后(术后第3 天)对两组病人进行评估[8],SAS 包含20 个项目,采用李克特4 级评分法评分,每个项目1~4 分,每项得分之和为总粗分,乘以1.25 取整数部分则为标准分,以百分制计,一般来说,SAS 焦虑总评分低于50 分者为正常,50~59 分轻度焦虑,60~69 分有中度焦虑,69 分以上重度焦虑,SAS 分数越高代表焦虑程度越高。
3.2自我效能感
通过斯坦福大学慢性疾病教育研究中心Lorig等研制的一般自我效能量表(GSES)对其进行测评[9],有10 个条目,均采用1~4 分计分,分值越高,表明自我效能感越强。
3.3鼻部胀痛比较
评估患者术后24 h 疼痛状况。疼痛评价采用NRS 量表[10],共计10 分,其中0 分为无痛I(级),1~3分为鼻部胀痛Ⅱ(级),4~6 分为鼻部胀痛Ⅲ(级),7~10 分为鼻部胀痛Ⅳ(级)。
4统计学方法
所有统计学分析采用SPSS 20.0 软件。数值资料统计描述采用均数±标准差,统计推断采用t 检验,分类资料统计描述采用百分数,统计推断无序分类资料采用卡方检验,等级资料采用秩和检验。检验水准采用双侧α=0.05。
结果
1心理状态的对比
干预前,两组患者SAS 得分比较差异无统计学意义;干预后,观察组SAS 状态得分明显低于对照组。观察组和对照组干预后均低于干预前,差异均有统计学意义(P<0.05),见表1。
表1 干预前后两组患者心理状态焦虑得分对比()

表1 干预前后两组患者心理状态焦虑得分对比()
注:*与同组别干预前相比较,P<0.05。
2自我效能感水平的对比
干预前,两组患者自我效能感水平积分比较差异无统计学意义;干预后,观察组GSES 分值高于对照组。观察组和对照组干预后均高于干预前,差异有统计学意义(P<0.05),见表2。
表2 两组患者干预前后自我效能感水平的对比()
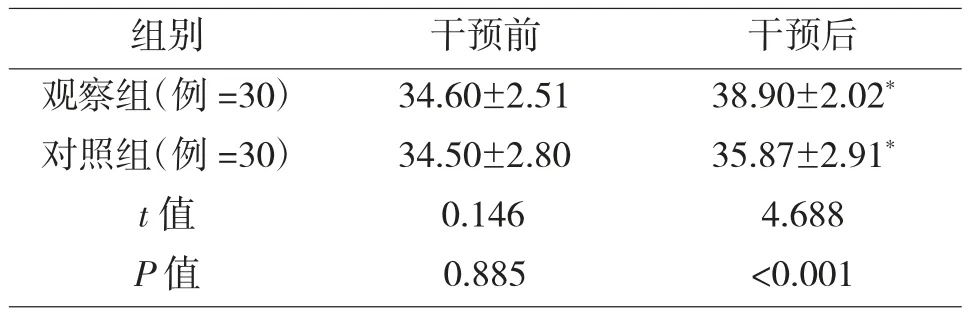
表2 两组患者干预前后自我效能感水平的对比()
注:*与同组别干预前相比较,P<0.05。
3术后24hNRS(鼻部胀痛)评估结果
经秩和检验,两组级别分布差异具有统计学意义,P=0.010,见表3。

表3 术后24h NRS 鼻部胀痛评估结果(例,%)
4术后不适症状发生比较
观察组术后4例发生不适症状(13.33%),分别是入睡难、饮食困难各1例,口腔干燥2例次;对照组术后11例发生不适症状(36.67%),分别是饮水呛咳1例,易醒3例,入睡难3例,口腔干燥4例。两组比较差异有统计学意义(χ2=4.356,P=0.037)。
讨论
1鼻内镜术后常规地进行双侧鼻腔膨胀海绵填塞,是有效的止血方式,是鼻科手术后最基本的操作方法。膨胀海绵在鼻腔填塞后被血液和鼻腔分泌物浸润,会使鼻部外形肿胀[11,12]。术后会出现不同程度头痛和鼻部胀痛,尤其夜间,影响患者的休息和睡眠[13]。鼻腔填塞后呼吸模式改变-经口呼吸,使患者易出现口干,入睡后易憋醒,进食受限,饮水呛咳等不适症状,不仅影响患者的快速康复,甚至影响患者的心情,造成焦虑[14]。为了最大限度地满足患者的需要,改善患者的住院感受,我科率先开展了多元化护理方案干预形式,首先从手术对患者引起不适的原因出发,进行针对性改进,制定规范健康教育指导手册及专科操作视频,明确堵鼻训练动作要领,患者和家属观看视频演示后掌握功能训练方法、时间、注意事项等,健康教育者采用Teach-back 沟通模式,对患者现场指导和宣教,取得了较为满意的效果。
2多元化护理方案
术前的堵鼻训练有助于提高患者术后鼻部胀痛耐受性。有报道[15,16]称鼻内镜手术患者术前进行堵鼻训练,能有效地缓解对术后疼痛不适感的耐受力,提高患者的疼痛阈值。通过呼吸模式改变训练,纠正因通气模式改变所引起的缺氧状态,不耐受性。结合鼻额部冷敷,减轻鼻腔肿胀和黏膜水肿,降低鼻腔毛细血管的通透性,减少鼻腔渗血,加速组织修复。本研究也有类似结果,观察组I 级、Ⅱ级和Ⅲ级分别为43.33%、46.67%和10.00%,且无Ⅳ级发生;对照组I 级、Ⅱ级和Ⅲ级分别为23.33%、36.67%和26.68%,另有4例患者达到Ⅳ级.采取相关训练后鼻腔胀痛等不适症状明显好转。
3多元化方案将形式多样宣教材料结合Teachback 沟通模式可提高患者自我效能感和降低焦虑负面情绪。传统健康教育形式单一,内容简单。一般以说教和发放宣传手册等方式,是一种单一信息传递方式,有研究显示,患者在健康教育后,40%~80%的信息被直接遗忘或近50%的信息理解有误[17]。而Teach-back 沟通模式采用健康教育是以图文并茂健康宣教手册、多媒体授课、面对面知识讲座、视频观摩、模拟演练等多方式呈现,其是一种双向信息模式交流,干预者首先对患者进行沟通教育,接着患者自己复述,展示教育内容,患者及家属反馈对健康教育内容了解,健康教育在信息交流后并未终止,工作人员需进一步评价患者对信息内容的理解和掌握程度[18],及时解决患者教育过程中存在的疑问。在教育互动过程中护士的耐心、解说的细致让患者感受医护人员关爱和被尊重感。激发患者学习热情和内在主动学习动机,在本研究中对鼻内镜手术患者应用Teach-back 沟通模式,结果显示,观察组SAS 得分明显较对照组改善更加显著,降低鼻内镜手术患者的焦虑和恐惧等负性情绪,使护士与患者之间沟通更加顺畅、规范、积极,从而提高患者对手术依从性。本研究的结果还提示,观察组患者自我效能得分显著高于对照组,虽然以往未有报道在鼻内镜患者的研究,但在冠心病、胫骨手术等其他疾病研究中有相类似的结果[3,4]。
鼻内镜手术患者采用多元化护理方案干预形式,取得了满意的效果。提高了患者的满意度,从而也提升了护士的专科护理水平。在临床工作中,护士通过示范,指导,帮助了患者正确地应对了手术后的鼻腔被填塞可能造成的不适感,通过护理,提高了患者术后舒适度,自我价值感也得到提高[19]。患者的认可是责任护士行动的动力。不断地发现问题,创新方法,优化护理流程,提高护理品质,保证医疗护理的安全,拓展了优质护理服务的内涵。

