不同病理类型乳腺黏液癌的超声特征比较
晏丹 王璐 袁钰妍 赖允思 黄文苑 李港超 张建兴
广州中医药大学第二附属医院超声影像科 510120
乳腺黏液癌是一种比较特殊的乳腺癌亚型,也称为胶质癌或黏液样癌,约占所有恶性乳腺癌1%~5%[1]。组织学上表现为黏液湖中漂浮着大小不一、多少不等的肿瘤细胞,肿瘤细胞可排列呈小管状、腺样、筛孔状、实性巢团状、微乳头状等不同形态且失去上皮表达。2012年世界卫生组织(WHO)在乳腺肿瘤分类标准中提出把黏液成分占肿瘤的90%以上定义为单纯型黏液癌[2],而黏液成分>50%而<90%同时混合其他类型的乳腺癌如浸润性导管癌称为混合型黏液癌[3]。多数患者因无痛性肿块就诊,肿块触诊呈软至中等硬度。该病多发于老年和绝经后女性,40~60岁为发病高峰[4],一般认为乳腺黏液癌预后良好,生存率高,淋巴结转移率低[5]。但研究显示,单纯型黏液癌和混合型黏液癌的5年生存率分别为90.2%和68.8%,两者间存在较大差别[6-7]。目前乳腺肿块检查首选超声检查,黏液癌在超声检查中因表现不典型而容易被误诊,本文对比分析不同病理学类型乳腺黏液癌的超声学特征,探讨超声学特征改变鉴别不同类型乳腺黏液癌的临床诊断价值。
1 资料与方法
1.1 一般资料 纳入广州中医药大学第二附属医院2016年12月至2020年12月经乳腺超声检查并病理证实为乳腺黏液癌患者105例(114个肿块)。收集患者的年龄、性别、声学特征等资料。排除其他病理类型的乳腺良恶性肿瘤及超声影像学资料不完善或其他临床资料不完善者。
1.2 设备及方法 采用美国GE LOGIQ E9超声诊断仪,使用ML6-15探头,检查频率为12~15 MHz。嘱患者平卧,充分暴露乳腺及双侧腋窝,由具有5年以上的乳腺诊断经验的超声主治医师对患者乳腺进行扫查。运用图像存储及传输系统存储的超声图像资料,由2位具有5年以上乳腺超声经验的主治医师在对病变病理类型不知情的情况下,根据2013版美国放射学会(ACR)提供的乳腺影像报告和数据系统(BI-RADS)分类词典记录肿块的大小、形态、边缘、内部回声、方向、钙化、后方回声、血流等信息,并进行超声BI-RADS分类。意见不统一时由具有20年以上乳腺超声工作经验的主任医生进行裁决。血流分级根据血管Adler半定量分级法:0级,病灶内及边缘无血流信号;1级,少量血流,可见1~2个点状血流或短棒状血流信号;2级,中量血流,3~4个点状或1条长条血流,其长度接近或超过病灶半径;3级,多量血流,5个及以上点状或2条重要血管。
1.3 病理诊断 本病例根据2012年WHO乳腺肿瘤分类标准,乳腺黏液癌组织学上表现为黏液湖中漂浮着大小不一、多少不等的肿瘤细胞,肿瘤细胞可排列呈小管状、腺样、筛孔状、实性巢团状、微乳头状等不同形态且失去上皮表达。其中把黏液成分占肿瘤的90%以上定义为单纯型黏液癌[2],而黏液成分>50%而<90%同时混合其他类型的乳腺癌如浸润性导管癌称为混合型黏液癌[3]。
1.4 统计学方法 采用SPSS 20.0统计软件对数据进行统计学分析,符合正态分布的计量资料用均数±标准差(±s)表示,组间行独立样本t检验。计数资料用例(%)表示,行χ2检验或Mann-WhitneyU检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料 纳入105例患者共114个肿块,其中7例患者有2个肿块,1例患者有3个肿块。病理为单纯型黏液癌的肿块84个,混合型黏液癌的肿块为30个。84个单纯型黏液癌中10个伴具有微乳头特征的浸润性癌。30个混合型黏液癌中,12个伴浸润性导管癌,4个伴导管原位癌,3个伴神经内分泌特征的浸润癌,11个伴其他成分。
2.2 不同类型乳腺黏液癌的临床信息与超声征象比较 单纯型黏液癌组与混合型黏液癌组患者年龄比较[(55.56±14.12)岁比(57.40±14.99)岁],差异无统计学意义(P>0.05);单纯型乳腺黏液癌与混合型乳腺黏液癌直径比较,差异有统计学意义(P<0.05)。84个单纯型乳腺黏液癌中27个诊断为良性,57个诊断为恶性,诊断准确率为67.9%(57/84),误诊率为32.1%(27/84)。30个混合型乳腺黏液癌中4个诊断为良性,26个诊断为恶性,诊断准确率为86.7%(26/30),误诊率为13.3%(4/30)。不同类型乳腺黏液癌超声诊断准确率比较,差异有统计学意义(P<0.05)。单纯型黏液癌与混合型黏液癌在形态、边缘、内部回声、方向、钙化及血流等方面比较,差异均无统计学意义(均P>0.05)。单纯型黏液癌中后方回声增强73.8%(62/84),较混合型黏液癌40.0%(12/30)高,而后方回声衰减11.9%(10/84),低于混合型黏液癌23.3%(7/30),差异均有统计学意义(均P<0.05)。见表1。
3 讨 论
黏液癌不同于浸润性导管癌,主要以肿瘤细胞分泌大量的黏液为其病理组织学特点,肿瘤细胞聚集在一起,全部被黏蛋白包围,而且被纤维组织分隔开,坏死少见,黏液成分占肿瘤体积的一半以上,多呈膨胀式缓慢向外生长,境界清楚。乳腺黏液癌的病理组织成分决定了其超声声像图特点。本研究中,不同病理类型黏液癌病灶形态、边缘、内部回声、方向、钙化及血流等方面比较,差异均无统计学意义(均P>0.05)。分析其原因,可能是因为WHO乳腺肿瘤分类标准对乳腺黏液癌分类中,把黏液成分占肿瘤的90%以上定义为单纯型黏液癌[2],而黏液成分>50%而<90%同时混合其他类型的乳腺癌如浸润性导管癌称为混合型黏液癌[3]。单纯型黏液癌与混合型黏液癌中均存在较大比例的黏液成分,而浸润性癌成分较少。同时,浸润性癌成分位于瘤体内,因此其声学特征更多地表现为良性肿瘤的特征,且特征趋同,故两组病灶的多项声学特征差异均无统计学意义(均P>0.05)。
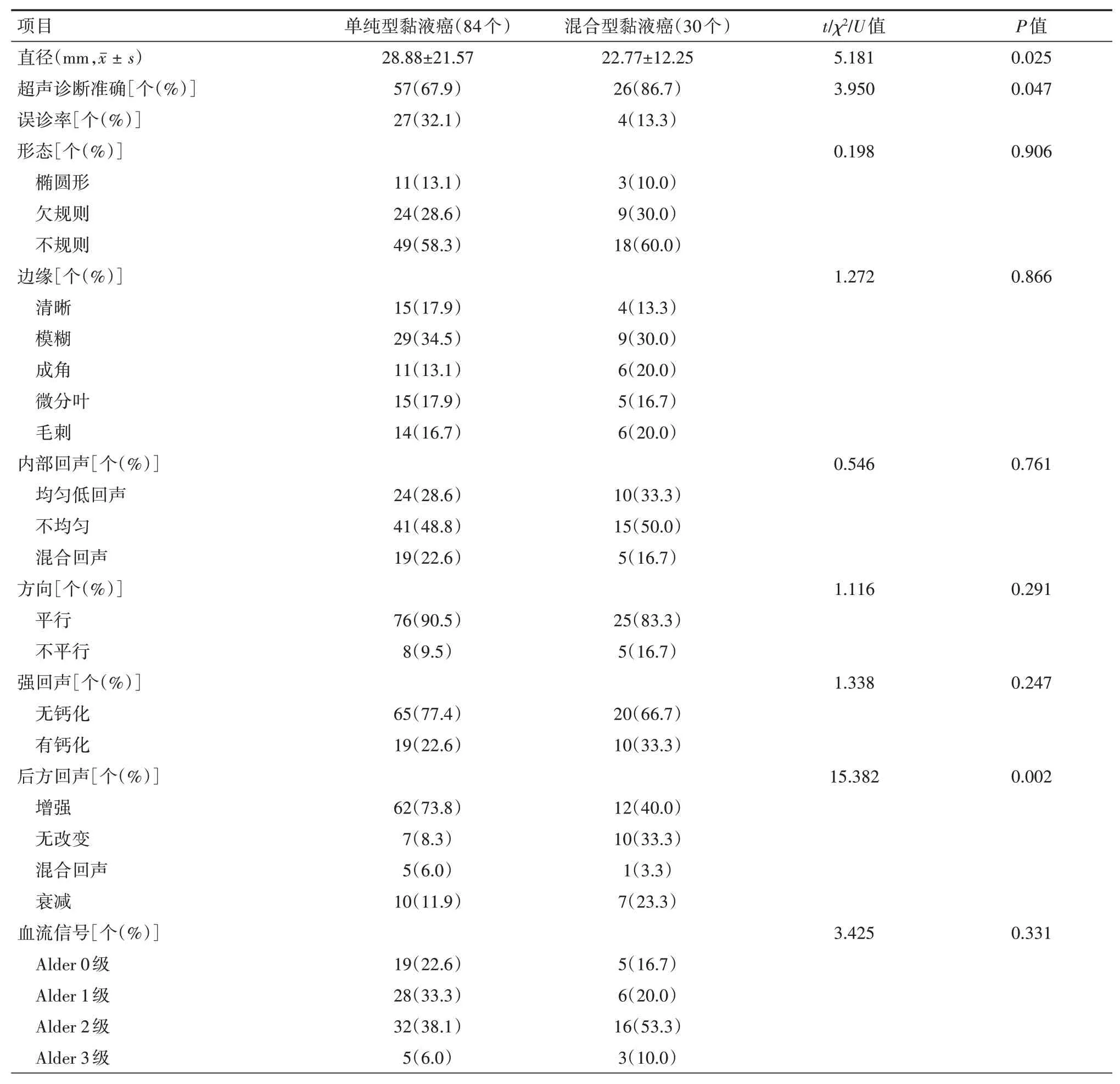
表1 不同类型乳腺黏液癌的临床信息与超声征象比较
既往的文献中提示,单纯型黏液癌由于肿块内绝大部分为黏液组织、肿瘤组织及纤维组织较少,侵袭性较弱,间质反应轻[8-9],使其图像超声下常表现为形态规则或分叶状,边缘清晰或稍模糊,内部回声均匀,后方回声增强,血流信号多正常,腋窝淋巴结转移少见等良性征象,较难与纤维腺瘤等良性肿瘤相鉴别,易被误诊[10-11]。混合型黏液癌因肿瘤外细胞黏液少,肿瘤细胞及纤维组织较多,具有侵袭性,多有浸润癌的声像图特点[12-13],多表现为形态不规则,边缘不清或边缘毛刺状,后方回声衰减,腋窝淋巴结转移,血流阻力指数高等一些典型的恶性征象,易被检出[14],不易与浸润性导管癌或浸润性小叶癌等鉴别。本研究中,超声对于病灶良恶性诊断准确率方面比较,差异有统计学意义(P<0.05);其中对单纯型乳腺黏液癌良恶性诊断准确率为67.9%,而对混合型乳腺黏液癌诊断准确率为86.7%,这与之前的文献报道是相符的。不同类型乳腺黏液癌病灶后方回声比较,差异有统计学意义(P<0.05);可能正是因为单纯型黏液癌病灶内部黏液成分的存在而更多的表现为后方回声增强,而混合型黏液癌病灶内肿瘤细胞及纤维组织较多而表现为后方回声衰减。单纯型黏液癌与混合型黏液癌患者年龄比较,差异无统计学意义(P>0.05),而病灶直径比较,差异有统计学意义(P<0.05);可能是由于单纯型乳腺黏液癌生长因大量黏液成分的存在而表现为较快的生长速度。
文献报道提示,超声诊断乳腺癌的灵敏度89%~96%,对单纯型黏液癌的误诊率比混合型黏液癌的误诊率高[14-15],主要是因为单纯型黏液癌具有乳腺良性病变的超声声像图,这与本研究的结果是相符的(单纯型黏液癌的误诊率为32.14%而混合型黏液癌为13.32%)。这提示,在对乳腺肿块的声像图上呈现良性肿瘤的特征,当为年龄较大尤其是绝经后的妇女,应考虑为乳腺黏液癌的可能,可同时结合其他检查帮助诊断,为临床的下一步治疗提供帮助。
本研究中所有患者均来自于单中心的连续性病理,因此存在一定的纳入性偏倚的可能,所有患者均来自于回顾性分析。但本研究中纳入了患者数量较多的连续性患者,在一定程度上可弥补病灶的选择性偏倚,同时本研究设立了严格的纳入及排除标准,并经2位5年以上乳腺超声主治医师按照超声BI-RADS分类词典进行描述及分类,在一定程度上较少了回顾性偏倚。
本研究表明,不同病理类型乳腺黏液癌在后方回声改变以及超声对不同类型黏液癌良恶性诊断准确率评价差异均有统计学意义(均P<0.05),其余声学特征差异无统计学意义(P>0.05)。
利益冲突:作者已申明文章无相关利益冲突。

