下咽癌颈部及咽后淋巴结转移的CT、MRI分析*
陈宏光,梁久平,赵双全,陈文聪
(深圳市宝安区人民医院1.放射科;2.核磁室;3.CT室,广东 深圳 518101)
在鼻咽癌的临床治疗中,以下咽癌远处转移最为凶险,对患者病情转归和预后影响较大,可显著提高病死风险,影响治疗效果。为提高下咽癌的治疗效果,降低远处转移率尤为关键,临床病理学研究表明:淋巴和血液循环是肿瘤远处转移的主要途径,同时有调查表明,当下咽癌发生病变转移时,其首发部位多为颈部咽后淋巴结,因此做好咽后淋巴结转移的病理监测和预防性管控尤为重要,对于改善预后和降低病死率意义重大。CT 和MRI 是目前诊断鼻咽癌及转移情况的主要手段,但两者在本病的诊断效能尚未得到临床统一认可,在不同研究报道中,存在一定差异[1-2]。本研究为探讨CT 和MRI 对鼻咽癌咽后淋巴结转移的诊断价值,回顾性分析93 例下咽癌颈部及咽后淋巴结转移的CT/MRI 诊断情况和影像学表现,现报告如下。
1 资料与方法
1.1 一般资料
回顾性分析深圳市宝安区人民医院2015 年10月至2019 年11 月病理证实的93 例下咽癌颈部及咽后淋巴结转移的CT/MRI 结果,男56 例,女37例,年龄24~79 岁,平均(55.23±7.25)岁;其中81 例具备健全的CT 影像学资料,12 例具备健全的MRI 影像学资料;分析研究其局部分期和各区域淋巴结转移的相互关系,本次临床研究经院伦理委员会批准通过。所有影像学资料均进行研究比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①所有咽后淋巴结轴位最大层面的最短径≥5 mm,淋巴结坏死面积<淋巴结总面积的1/4(以T2WI 脂肪抑制及T1WI 增强图像判断);②颈部DWI 图像信噪比良好,无伪影干扰及无明显变形,咽后淋巴结显示清晰;③患者意识正常,能很好配合行MR 检查,无MR 检查禁忌证。
1.2 方法
扫描时,患者保持向后仰头的姿势,在展开调查的时候应保持头部和创面呈现平行轨迹,指导患者保持有规律地自然呼吸,扫描范围为颅底到锁骨头。
应用PHILIPS Brilliance 16 对81 例患者进行常规平扫和增强静脉CT 扫描。平扫后进行平面增强扫描。扫描层间距和厚度为5 mm,重构层厚度为2 mm。医学数字成像和通信(DICOM)图像融合之后读取和测量图像。
12 例患者采用MRI 扫描:采用Siemens Verio 3.0T 及Skyra 3.0T 超导MR 扫描仪,使用头颈线圈,扫描基线平行于硬腭,扫描范围从口咽至鞍上池水平。平扫轴位SE T1WI(TE 9 ms,TR 639 ms)、T2WI(TE 92 ms,TR 6120 ms),层厚3 mm,层间距0.6 mm,FOV:230 mm×230 mm,矩阵:256×256;冠状位及矢状位压脂T2WI(TE 82 ms,TR 6 000 ms),层厚4 mm,层间距0.8 mm,FOV:300 mm×300 mm,矩阵:320×224,NEX:1。增强扫描SE T1WI(TE 15~20 ms,TR 400~600 ms),层厚3 mm,层间距0.5 mm,FOV:230 mm×230 mm,矩阵:256×256,NEX:1。DWI 采用单激发平面回波技术(EPI),b 值设定为0、1 000 s/mm2,TR 4 700 ms,TE 100 ms,激励次数3,层厚3 mm,间隔0.6 mm,扫描层数15 层,FOV:220 mm×220 mm。高压注射器采用美国Medrad 公司产的Spectris Solaris MR Injector System。对比剂采用钆喷酸葡胺注射液,用量:0.1 mmol/kg,流速2~3 mL/s[3-4]。
1.3 阅片与诊断
由课题组的三位专家和放射科医师共同阅片,观察肿瘤的周围和侵袭范围,并按照中国医学会临床诊疗指南中的肿瘤分册进行分级[3]。转移淋巴结的影像学诊断标准:①横截面图像上咽后淋巴结最大短径≥5 mm,IIa 区≥11 mm,其他区域≥10 mm;②无论淋巴结形态大小,扫描均可见淋巴结中心环形强化及坏死区;③淋巴结融合,或原发肿瘤淋巴结引流区有3 个以上淋巴结,横切面图像在8~10 mm 之间;④淋巴结囊侵犯。
1.4 统计学方法
采用SPSS 15.0 软件统计,计数资料以百分率(%)表示,用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 CT 与MRI 在鼻咽癌局部软组织侵犯的显示情况比较
研究结果显示,MRI 在颈动脉间隙和咽喉淋巴结的侵犯显示率明显高于CT,差异有统计学意义(P<0.05);其他区域比较,差异无统计学意义(P>0.05)。见表1。
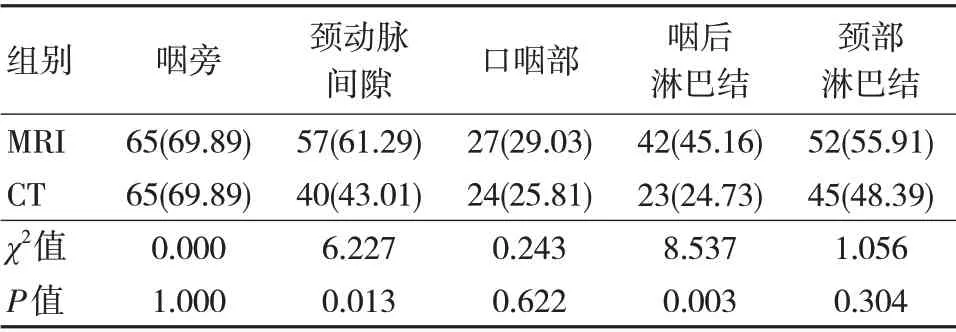
表1 CT 与MRI 在鼻咽癌局部软组织侵犯的显示情况比较 [n=93,n(%)]
2.2 CT 与MRI 在不同横径鼻咽癌咽后淋巴结转移检出率比较
MRI 在低于0.9 cm 的咽喉淋巴结转移显示率高于CT,差异有统计学意义(P<0.05),在0.9 cm 以上的显示率,差异无统计学意义(P>0.05)。见表2。
2.3 CT 与MRI 在鼻咽癌咽后淋巴结转移的显示情况
MRI 检出42 例鼻咽癌咽后淋巴结转移患者类似于原发癌的信号强度,均呈现不均匀信号,其中T1WI 为中等信号,而T2WI 为不均匀偏高信号,还有7 例患者有斑点状高信号影,经增强扫描后,均可观察到显著的不均匀强化。CT 扫描观察到淋巴结边缘有清晰结节影,与周围组织有明显界限,经增强扫描后可见显著变化。42 例咽喉淋巴结转移患者,有23 例淋巴结内存在程度不一坏死,坏死区域出现低密度影,而MRI 呈现T1WI低信号和T2WI 高信号。坏死组织经CT 和MRI 增强扫描后,均未见强化,但淋巴结出现环状强化征象。
3 讨论
下咽癌多发颈部淋巴结转移,在影像学技术还不发达的过去,临床手术常以术中病理结果,作为判断下咽癌淋巴结转移情况的病理依据,但这种方式缺乏预见性和时效性,无法提前做好应对和预防工作,一旦发生淋巴结转移,将给手术治疗带来较大的难度[4]。随着影像学技术的持续发展和进步,CT 和MRI 为成为了临床上筛查与判断头颈部恶性肿瘤的主要检测方式之一,具有较高的特异性和敏感度,对于颈部淋巴结转移的检出率高达80%~90%。被许多研究一度认为是监测咽癌区域淋巴结转移的可靠的方法,但尚未得到临床上的统一认可,不同的研究报道间存在微妙的差异[5]。
为此,本组研究采取CT 和MRI 对93 例下咽癌的咽后淋巴结转移情况进行临床研究发现:MRI在颈动脉间隙和咽喉淋巴结的侵犯显示率明显高于CT,且MRI 在低于0.9 cm 的咽喉淋巴结转移显示率显著高于CT。分析原因在于:CT 和MRI 是目前筛查鼻咽癌发生淋巴结转移的常用手段,在诊断过程中,除了筛查中央坏死和环形强化等肯定指标外,还需综合判断最大横径;临床上多采用4~5 mm 作为鼻咽癌咽后淋巴结转移的诊断指标。本研究也选择其作为主要判断依据,而本组研究显示MRI 在咽后淋巴结的转移率为45.16%,显著高于CT 的24.73%,说明MRI 检查在鼻咽癌咽后淋巴结转移中,更具敏感性和特异度[6]。考虑原因在于咽喉间隙主要分布有颈动静脉和脂肪组织,而MRI 具有较高的软组织分辨率,更容易检出肿大的淋巴结组织;而CT 图像中的脂肪组织多为低密度暗影,与肿大咽后淋巴结相似度较高,故而难以分辨,检出率较低[7-8]。
综上所述,在鼻咽癌咽后淋巴结转移的病理筛查中,采取MRI 检查,比CT 更准确地筛查出肿瘤转移侵犯范围,可为临床病理诊断和后续治疗提供准确的病理学数据支持。

