重症监护病房耐碳青霉烯类肺炎克雷伯菌感染简易预测模型的探索
李叶 王金荣 郭淑芬 安霞 刘建锋 阮旭皓 于卫东 王世平 郭伟邵立业 马珍 李佩佩 崔朝勃
1河北医科大学附属衡水哈励逊国际和平医院呼吸与危重症医学科 053000;2河北医科大学附属衡水哈励逊国际和平医院重症医学科 053000;3阜城县人民医院重症医学科,衡水 053700;4故城县人民医院重症医学科,衡水 053800;5安平县人民医院重症医学科,衡水 053600;6景县人民医院重症医学科,衡水 053500;7衡水市第六人民医院重症医学科 053200
ICU 中耐碳青霉烯类肺炎克雷伯菌(carbapenem-resistant Klebsiella pneumoniae,CRKP)感染较为常见,发生率达20% ~40%,病死率极高[1-3]。分离菌株常对多种抗生素具有耐药性,早期发现高危人群并采取预防措施是控制CRKP感染的核心策略。国内关于CRKP 感染危险因素的报道多为单中心、小样本研究,且研究人群异质性较大[4-8],临床难以推广。本研究拟对本地区多家ICU 明确CRKP 感染的住院患者进行大样本回顾性分析,分析高危因素,建立CRKP 感染简易预测模型。
1 对象与方法
1.1 研究对象 回顾性研究。收集2014年1月至2019年12月衡水地区二级以上医院ICU 肺炎克雷伯菌感染患者543 例的病原学数据和电子病历资料,比较CRKP与非CRKP感染患者的临床数据,筛查高危因素。
入组标准:符合国家卫生健康委员会2001年印发的《医院感染诊断标准 (试行)》;ICU 住院时间≥48 h;入ICU 48 h后发生的感染,以及转出ICU 到普通病房48 h内发生的感染;ICU 住院期间从临床标本中分离出肺炎克雷伯菌,且结合临床表现和实验室/影像学确定诊断;ICU 临床诊疗以及对病历资料回顾分析过程中,明确排除病原学定植与污染。
排除标准:病原学资料不完整或无电子版病历资料;入ICU 时已经存在明确部位和/或病原学的医院感染,自感染第1天起至第14天同一部位再次检出相同或不同病原菌;ICU 住院期间虽临床报告医院感染,但入ICU 48 h内未进行首次病原学筛查取样。
本研究符合医学伦理学标准,并获得中心单位医院伦理委员会(编号2016-1-010)及各分中心单位伦理委员会批准。
1.2 观察指标 记录性别、年龄、患者来源,入ICU 24 h急性生理学与慢性健康状况评分系统Ⅱ(acute physiology and chronic health evaluationⅡ,APACHEⅡ)和序贯器官衰竭评分(sequential organ failure assessment,SOFA),ICU住院期间应用血管活性药物(包括去甲肾上腺素、多巴胺、多巴酚丁胺、垂体后叶素/去氨加压素)、血液净化、有创操作(包括中心静脉置管、导尿管、鼻胃管、手术引流管、有创机械通气等)情况,送检病原学培养时的合并症,计算查尔森合并症指数(评分方法见表1)[9],近期抗生素使用情况(在送检病原学培养前10 d内连续全身使用抗菌药物≥48 h)。

表1 查尔森合并症评分
1.3 微生物检测方法 使用琼脂稀释法/纸碟法/E试验法进行药物敏感性试验,对碳青霉烯类药物(厄他培南、美罗培南和亚胺培南)中任何一种耐药,则认为是CRKP;如果其中1株菌的最低抑菌浓度为中介,则被排除在外。
1.4 统计学分析 应用SPSS 19.0软件分析数据。计量资料以±s表示,组间比较采用独立样本的t检验;计数资料用例数(百分数)表示,组间比较采用χ2检验;采用二分类logistic回归分析CRKP感染的危险因素,绘制累积危险因素的受试者工作特征曲线,创建CRKP感染早期预测模型。P<0.05为差异有统计学意义。
2 结果
2.1 感染部位情况 共有6所医院7家ICU病房(分别是哈励逊国际和平医院ICU和RICU、阜城县人民医院ICU、故城县人民医院ICU、安平县人民医院ICU、景县人民医院ICU、衡水市第六人民医院ICU)543例肺炎克雷伯菌感染患者临床资料纳入分析。其中CRKP感染136例(25.05%),非CRKP感染407例(74.95%)。CRKP组感染部位分别为下呼吸道痰液70例(51.47%),尿液25例(18.38%),血液12例(8.82%),胸腹水8例(5.88%),皮肤/黏膜5例(3.68%),手术部位5例(3.68%),脑脊液2例(1.47%),其他9例(6.62%)。非CRKP组感染部位分别为下呼吸道痰液237例(58.23%),尿液67例(16.46%),血液31例(7.62%),胸腹水20例(4.91%),皮肤/黏膜16例(3.93%),手术部位14例(3.44%),脑脊液6例(1.47%),其他16例(3.93%)。2组感染部位差异有统计学意义(χ2=22.55,P=0.004)。
2.2 CRKP感染危险因素分析 与非CRKP组比较,CPKP组年龄大,APACHEⅡ评分、SOFA评分、查尔森合并症指数高,ICU住院期间留置导尿管、有创通气、血管活性药物、血液净化治疗以及入ICU前10 d内使用二代头孢菌素、β-内酰胺酶抑制剂、碳青霉烯类、氨基糖苷类者多,鼻胃管使用者少(P值均<0.05)。见表2。
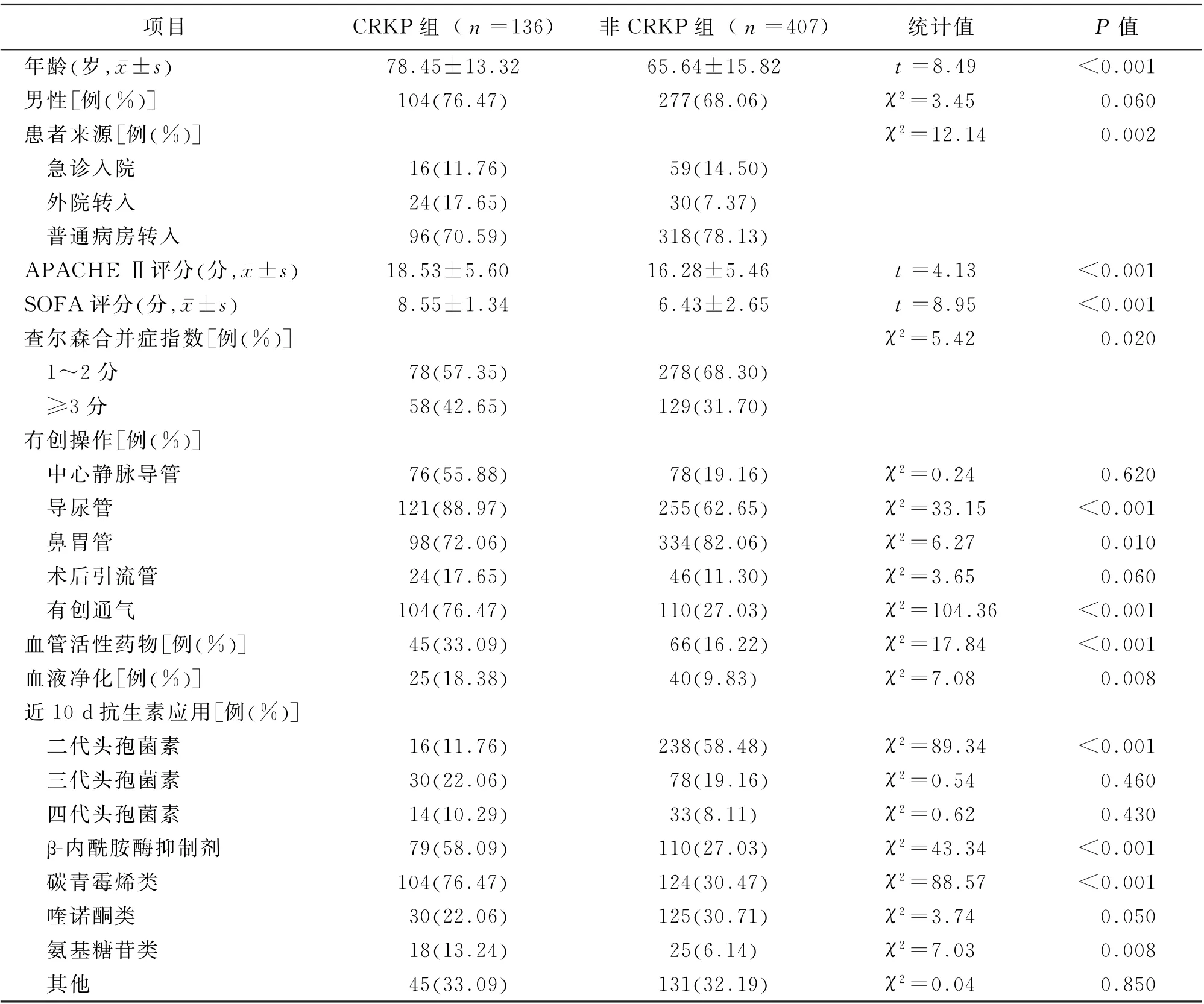
表2 2组患者临床资料比较
将上述危险因素进行二分类多因素回归分析发现,年龄、外院转入和普通病房转入(均与急诊入院相比)、APACHEⅡ评分、SOFA评分、查尔森合并症指数、留置导尿管、有创通气、血管活性药物、近10 d使用β-内酰胺酶抑制剂、碳青霉烯类抗生素是CRKP感染的危险因素(P值均<0.05)。见表3。
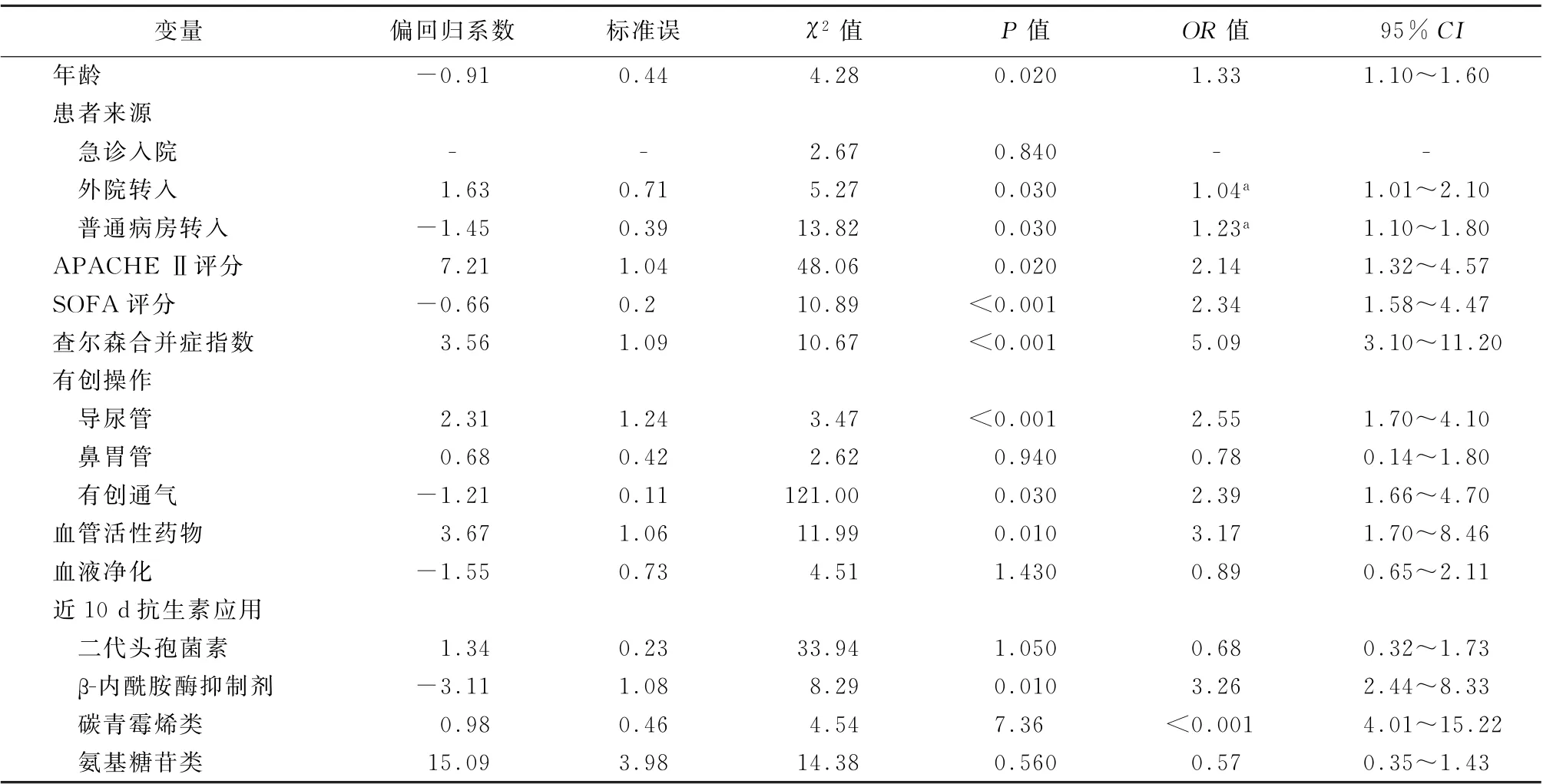
表3 耐碳青霉烯类肺炎克雷伯菌感染危险因素分析
2.3 累积危险因素预测能力 CRKP组多数患者累积危险因素4~8个,非CRKP组多数患者累积危险因素0~4个,提示累积危险因素数量≥4时,CRKP感染风险增加。见图1。
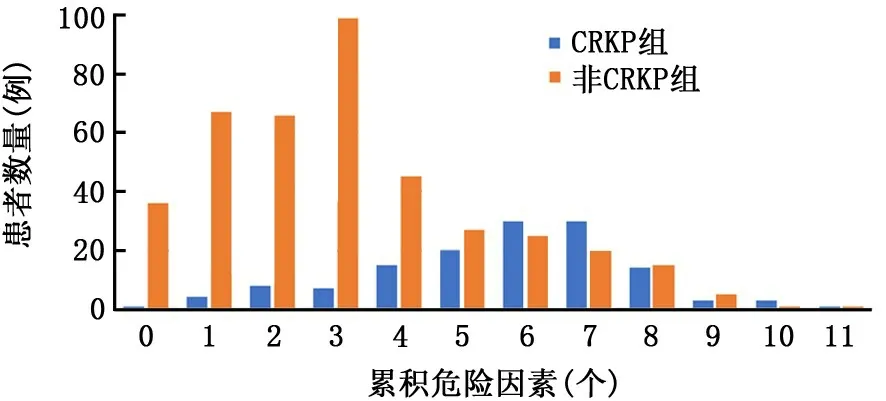
图1 累积危险因素与CRKP感染患者数量分布
2.4 累积危险因素预测CRKP感染 以CRKP感染为对照金标准,判断肺炎克雷伯菌感染患者累积危险因素数量为4时,发生碳青霉烯类耐药的风险开始明显增加,曲线下面积为0.78,95%CI:0.74~0.82,P<0.001,预测CRKP感染的敏感度为71.32%,特异度为76.90%。见图2。
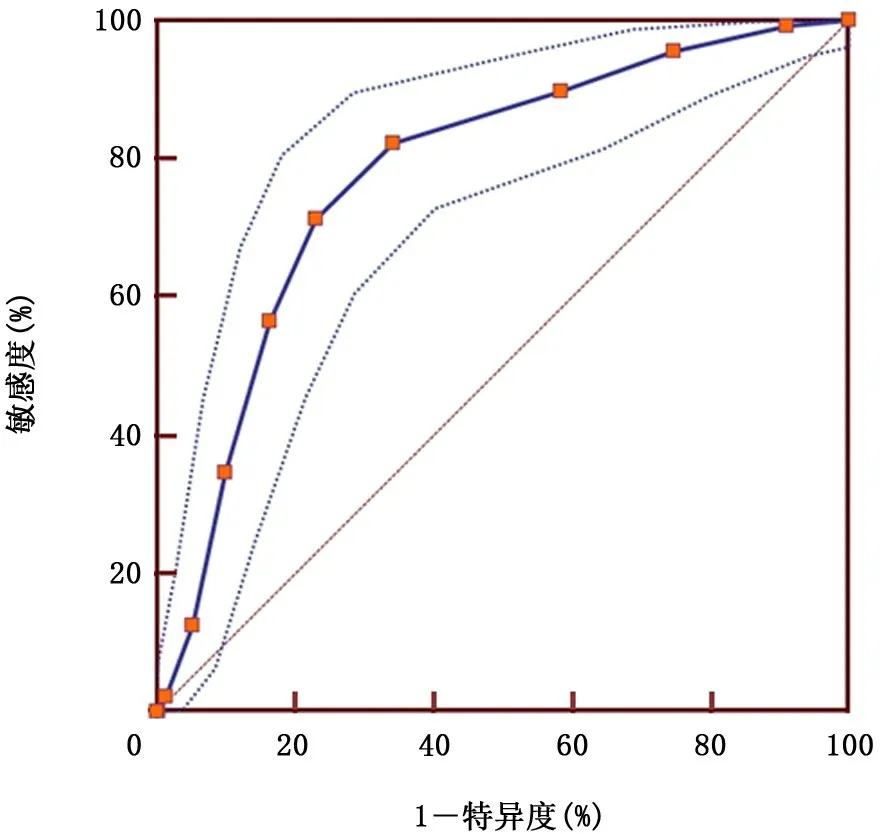
图2 累积危险因素预测耐碳青霉烯类肺炎克雷伯菌感染受试者工作特征曲线
3 讨论
本研究发现,年龄、外院转入和普通病房转入、APACHEⅡ评分、SOFA评分、查尔森合并症指数、留置导尿管、有创通气、血管活性药物、近10 d使用β-内酰胺酶抑制剂、碳青霉烯类,均与CRKP感染相关。这11个危险因素可分为三大类,基本涵盖了CRKP 感染高危患者的临床特征,如年龄、APACHE Ⅱ评分、SOFA 评分、查尔森合并症指数、血管活性药物,主要体现基础体质与病情严重程度;留置导尿管、有创通气属于侵入性操作和干预措施;外院转入和普通病房转入、近10 d使用β-内酰胺酶抑制剂、碳青霉烯类,反映抗生素暴露风险。
既往研究认为,高龄患者免疫力差,基础疾病较多,容易发生CRKP感染,且70岁以上风险明显增加[3]。查尔森合并症指数是一种包含17种基础疾病(含有糖尿病和肝脏疾病两个亚类)的分级系统,根据死亡风险和严重程度对每种疾病进行加权评分(1~6分),然后计算总分。已有多个研究发现,该指数与预后相关,是CRKP 感染死亡的独立危险因素[10],指数范围1~4时,对死亡无影响,当≥5时与30 d病死率独立相关(校正OR值为6.7)[11]。本研究发现,CRKP 组查尔森合并症指数≥3的患者比例明显增高,是CRKP感染的高危因素(OR值为5.09)。详细分析CRKP组疾病类型发现,1/3 以上患者存在2 种及以上慢性疾病,主要是心脑肺肾脏损害,极易急性加重,延长住院时间,尤其是血流动力学不稳定者,需要接受更多侵入性操作和医疗设备辅助,容易交叉传播[2,12]。本研究中,APACHE Ⅱ评分、SOFA 评分、留置导尿管、有创通气、血管活性药物,这些危险因素都与病情及侵入性操作有关,是众所周知的多重耐药菌感染/定植高危因素[13]。
应用β-内酰胺酶抑制剂和/或碳青霉烯类抗生素,与CRKP 感染密切相关[2,14]。使用广谱抗生素治疗,产生碳青霉烯酶和多种β-内酰胺酶,促进CRKP菌株适应性生存[15]。本研究发现,除了近10 d使用β-内酰胺酶抑制剂和碳青霉烯类抗生素是CRKP的危险因素外,从外院和普通病房转入也与之相关。经过分析发现,这部分人群在入ICU 前多数因为治疗效果不佳或病情加重,有抗生素治疗经历,而急诊入院患者多为社区获得性感染,抗生素暴露时间短,CRKP 感染风险相对较低。因此,经验性使用碳青霉烯类抗生素时需要非常谨慎,充分考虑患者危险因素及用药经历,只有存在高危因素或证实CRKP 感染,才能从碳青霉烯类抗生素治疗中获益。
既往预测模型多使用logistic回归分析,对各危险因素的偏回归系数进行赋值,建立预测量表[16-17]。这是一种成熟的模型建立方式,但这种量表变量较多,记忆困难,需要进行一定计算,临床实践中不仅会增加一线医务人员的工作量,也会降低量表预测效能。本研究参考了既往此类简易模型的建立方式[3],既不需要强化记忆,也无需计算,仅根据危险因素数量,就能快速识别高危人群,极易在基层医院推广应用。与既往报道相似[2-3],本简易预测模型同样具有良好的识别能力,当存在4个及以上危险因素时,预测敏感度和特异度均超过70%,在基层医院ICU 具有潜在应用价值。尤其是经验性应用抗生素时,可以降低初期无效治疗的风险。
本研究仍有一定局限性。首先,本研究虽是多中心研究,但参与单位以二甲医院为主,各医院对医院感染的认知程度和管理措施并不一致,本研究也未对二三级医院区别分析。但由于样本量较大,且为回顾性研究,除了根据医院感染网络上报系统进行筛查外,对每个病例临床资料和诊疗过程再次评估,最大限度降低细菌定植或污染导致的假阳性,因此对基层医院仍有一定指导意义。其次,本研究病原学标本主要来自呼吸道、泌尿道及血液,占到80%左右,其他部位标本相对较少。本预测模型在这些感染部位(如腹腔感染、颅内感染以及皮肤感染)是否具有同样预测价值,未作亚组分析,因此限制了模型的应用范围。最后,相比之下,本地区整体医疗水平较低,所得出的预测模型是否适合其他地区,需要进一步验证。
综上所述,本研究发现ICU 住院患者CRKP感染的多种危险因素,由此建立的简易预测模型有助于识别高危CRKP 感染人群,为早期及时经验性应用抗生素提供依据。
利益冲突所有作者均声明不存在利益冲突

