脐带间充质干细胞对重度糖尿病足溃疡创面愈合的促进作用
毛水红,张家鹏,张勇超,徐功志,吕 璐,任新华,孙钰椋,赵东轮,刘彦礼,郭志坤
(1.河南省医用组织再生重点实验室,新乡医学院,河南 新乡 453003;2.新乡市第二人民医院伤口治疗科,河南 新乡 453002;3.河南省茵特赛尔生物技术有限公司,河南 新乡 453000)
近年来,由于全球营养和生活方式的变化,糖尿病的患病率显著增加,预计至2045年,糖尿病患者人数将增加到6.29亿[1]。糖尿病足溃疡(diabetic foot ulcer,DFU)作为糖尿病的主要并发症,其发病率也显著攀升,国际DFU工作组将其定义为糖尿病患者脚踝以下的全层伤口,其与糖尿病患者神经病变和外周动脉疾病有关[2]。DFU除了对患者造成严重的生理折磨,包括疼痛、感染、截肢和行动不便外,还会对患者造成严重的经济和心理负担。已有研究报道,超过2%的糖尿病患者每年都会引发新的足部溃疡,仅在美国,每年就有约91亿美元用于DFU的治疗;另外,在世界范围内发生糖尿病并发症患者中,每30 s就会发生一次截肢,其中84%为DFU患者[3-4]。目前DFU临床治疗指南中常见的治疗方式包括清创、感染管理、血管重建和减压等[5]。然而,缺血、感染、神经病变和代谢紊乱所引发的伤口愈合缓慢,对患者和临床医生均带来严峻的挑战[6]。同时,即使采用上述综合治疗方案治疗12~20周,DFU的治愈率仍低于30%,且愈后复发率显著增加[7-9]。因此,近年来针对常规DFU治疗方法的局限性,间充质干细胞(mesenchymal stem cells,MSCs)移植在DFU临床治疗中逐渐成为研究热点。MSCs作为一种多能祖细胞,其常见的来源有骨髓、脂肪、脐带和子宫内膜等组织,具有自我更新、免疫调节、低免疫原性等特性,且MSCs体内移植安全性和对疾病治疗的有效性已获得多方验证[10-12]。在促进创面愈合中,MSCs一方面通过旁分泌作用调节相关免疫细胞从而降低炎症反应、促进细胞外基质重塑、血管生成和神经再生等[13-15],为创面修复提供有利微环境;另一方面MSCs在体内可通过转分化成为伤口修复相关的细胞,如肌成纤维细胞、角质形成细胞、周细胞和内皮细胞等[16],直接参与创面修复。迄今,尽管MSCs在促进伤口愈合的治疗中展示出了良好的治疗效果,但将MSCs临床前研究转化为临床应用尚处于初步阶段,其潜在的修复机制和长期随访结果仍有待进一步研究。因此,本研究将着重探讨脐带间充质干细胞(umbilical cord mesenchymal stem cells,UCMSCs)局部注射对重度DFU患者创面愈合的改善作用及其对肝肾功能的影响,并对UCMSCs促进DFU创面愈合的潜在治疗机制进行分析,以期为促进UCMSCs临床治疗DFU提供技术支持和借鉴。
1 资料与方法
1.1 一般资料选择2019年6月于新乡市第二人民医院伤口治疗科接受常规治疗同时进行UCMSCs创面周围局部注射治疗的1例患者为研究对象。患者女性,82岁。主诉:双足皮肤溃烂1 a,感染加重1个月。现病史:2018年病患双足皮肤出现溃烂,行右足第一趾截趾术,术后伤口长时间不愈合,患者于私人诊所治疗,2019年5月患者左足创面较前明显扩大并出现感染。1 a来患者神志清醒,精神差,饮食睡眠差。既往史:糖尿病40 a,高血压40 a,无脑血管疾病,无肺部疾病,无肾脏疾病,无传染病史,无遗传病史,无食物过敏史,无药物过敏史,预防接种随社会进行,系统回顾无其他系统急、慢性疾病。个人史:长期居住于新乡;无特殊生活习惯,无吸烟史,无饮酒嗜好,无药物嗜好,无工业毒物、粉尘、放射性物质接触史,无冶游史。患者完全知情、自愿并签署知情同意书,本临床试验通过新乡市第二人民医院伦理委员会批准,所有试验操作均符合新乡市第二人民医院伦理委员会要求。本研究中所使用的UCMSCs均为河南茵特赛尔生物技术有限公司无偿提供。
1.2 治疗方法患者治疗措施包括:(1)全身治疗:积极控制血糖,将患者空腹血糖维持在6 mmol·L-1左右;营养支持,将患者血红蛋白维持在 100 g·L-1以上、白蛋白维持在35 g·L-1以上。(2)局部治疗:创面局部每2~3 d换药1次,常规消毒清创后应用重组牛碱性成纤维细胞生长因子凝胶包扎固定。(3)UCMSCs局部注射治疗:UCMSCs移植时间节点及剂量示意图见图1。UCMSCs开始治疗记为第0天。第0天:1.0×107个细胞重悬于4 mL 生理盐水中,于创面周围(距伤口处1 cm范围内),使用4 mm的美容针头均匀注射8个点位,每个点位注射0.5 mL细胞悬液;第3天和第6天:1.0×107个细胞重悬于6 mL生理盐水中,距创面 3 cm 处围绕全足,1 mL针头缓慢注射12个点位,每个点位注射 0.5 mL细胞悬液;第9天和第12天:1.5×107个细胞重悬于6 mL生理盐水中,距创面5 cm处围绕全足,1 mL针头缓慢注射12个点位,每个点位注射0.5 mL细胞悬液;第15天和第18天:2.0×107个细胞重悬于8 mL生理盐水中,围绕脚踝处,1 mL针头注射16个点位,每个点位注射0.5 mL 细胞悬液。(4)移植后治疗:UCMSCs移植结束后,每隔2 d左右来医院进行常规换药和创面处理。
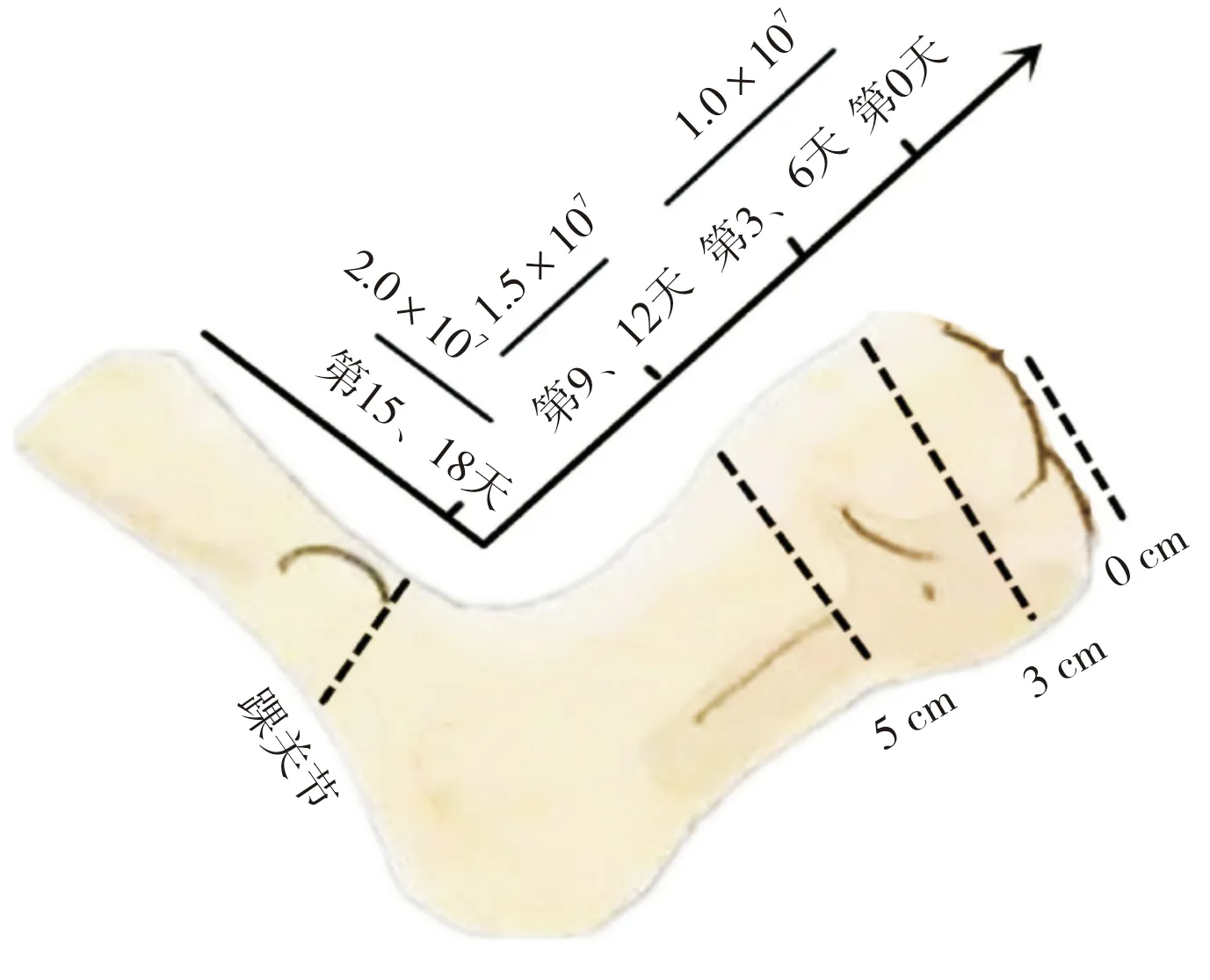
图1 UCMSCs移植时间节点及剂量示意图Fig.1 Diagram of time point and dose used for UCMSCs transplantation
1.3 血常规、肝肾功能检测及随访分别于第1、10、25天使用XT-4000i全自动五分类血细胞分析仪(日本Sysmex公司)进行血常规检测,使用贝克曼库尔特AU5800全自动生化分析仪(美国Beckman Coulter公司)进行肝肾功能常规指标检测,上述所有检查项目均由新乡市第二人民医院完成。分别于第32、40、46、54、62、70天进行随访,包括创面脓性分泌物去除、常规换药、消毒及拍照。
2 结果
2.1 UCMSCs移植治疗后患者创面愈合情况患者创面愈合情况见图2。第0天:创面大小约为宽度为2 cm,长度为8 cm,第1跖骨处向内连接,中间约有0.5 cm距离,正常组织暴露约有1/5,第3~5跖骨处全部被坏死组织覆盖,创面周围结痂较硬且厚,无法进行剥离。第3天:创面脂肪坏死组织较多,第1跖骨处有向内愈合迹象,但中间有约 0.5 cm的距离,正常组织暴露约有1/5,第3~5跖骨处创面均被坏死组织覆盖,创面周围结痂较硬且厚,无法进行剥离。第6天:患者自诉疼痛较之前减轻,创面1/2处开始向内生长,正常组织暴露约有1/3,第1跖骨处基本愈合,清理后边的脂肪坏死组织时出现较重的异味,侧边颜色变淡,注射部位距离创面 3 cm处有约2 mL出血。第12天:第1跖骨处已愈合,第2跖骨处开始向内生长,中间缝隙约有0.5 cm,创面周围出现结痂痕迹,较之前明显减弱,未结痂处开始有向内生长的痕迹,创面后部脓胎较重,异味减轻。第21天:第1跖骨处彻底愈合,第2跖骨处基本愈合,结痂痕迹较之前减弱,未结痂处逐渐向内生长,创面处脓性分泌物和异味进一步减轻。第27天:创面周围结痂基本消失,未结痂处逐渐向内生长明显,创面后部脓性分泌物和异味均较第21天时进一步改善。
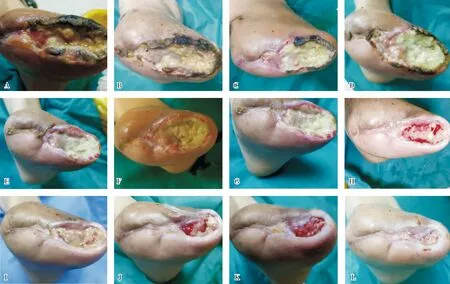
A:UCMSCs移植前3 d患者足部创面情况;B:UCMSCs移植当天患者足部创面情况;C~L:UCMSCs移植第6、12、21、27、32、40、46、54、62、70天患者足部创面情况。
随访发现:自第32天患者第1跖骨处结痂开始消失,创面逐渐缩小,脓性分泌物由第1跖骨处至第5跖骨处逐渐减少,第62天时已无明显脓性分泌物,第70天时仅第一跖骨处有直径2 cm左右创面尚未愈合。
2.2 UCMSCs移植后患者血常规变化结果见表1。患者C-反应蛋白随UCMSCs移植治疗明显降低,其他指标无明显变化。
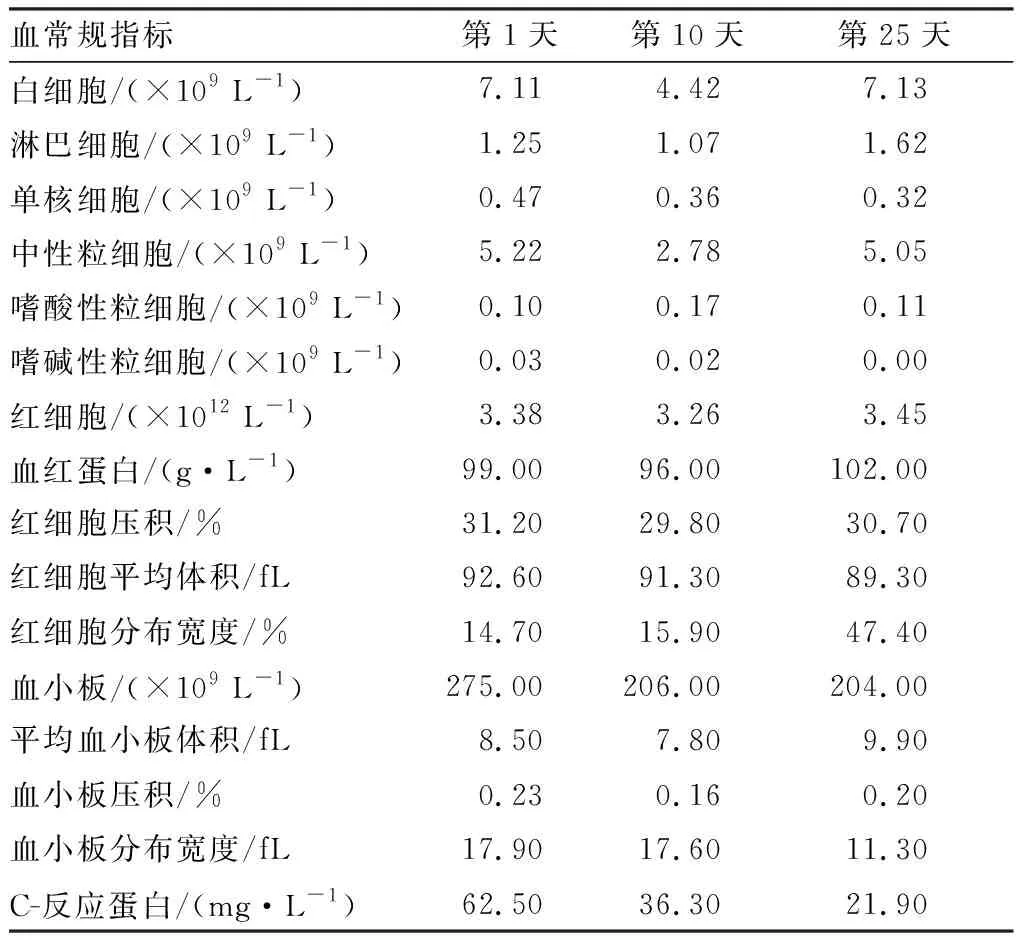
表1 UCMSCs移植后患者血常规变化Tab.1 The changes of routine blood test of the patient after UCMSCs transplantation
2.3 UCMSCs移植后患者肝肾功能变化结果见表2和表3。患者主要肝肾功能指标随UCMSCs移植治疗无明显变化。

表2 UCMSCs移植后患者肝功能变化Tab.2 Changes of liver function indexes of patient after UCMSCs transplantation

表3 UCMSCs移植后患者肾功能变化Tab.3 Changes of kidney function indexes of patient after UCMSCs transplantation
3 讨论
糖尿病及其并发症对下肢影响严重,尤其是足部区域,常表现为足溃疡,糖尿病是由高血糖引起的非传染性慢性疾病,预计到2035年全球患病率将达到5.92亿人[1-2]。DFU影响全球约6.3%的糖尿病患者,50%的患者溃疡易发生感染,存在下肢截肢风险,69%的糖尿病截肢患者的存活时间不超过5 a。DFU主要是由长期高糖高渗环境所引起的周围神经病变,过度的氧化应激引发大血管病变以及微血管病变,从而导致保护性知觉丧失,溃疡形成,疼痛感减弱或丧失,创伤愈合困难,甚至会导致足部变形及截肢[3-5]。因此,临床上治疗DFU应从缓解糖尿病症状及促进伤口愈合2个方面进行治疗。
目前,尽管新的治疗方法层出不穷,但DFU反复感染和溃烂尚未得到有效改善[3]。伤口愈合基本分为3个时期:炎症期、增生期和愈合期。MSCs可通过抑制炎症反应、增加血管密度、转分化为创面愈合所需细胞以及减少瘢痕形成等途径协同促进DFU创面愈合。(1)抑制炎症:持续的炎症反应是慢性不愈合伤口的主要特征。慢性炎症会增加蛋白酶活性,降解胶原蛋白,破坏创面床,抑制增殖和组织重塑,从而阻止创面修复。已有研究证明,MSCs可通过免疫调节作用,抑制炎症反应的发生发展[17]。体外研究发现,MSCs可通过分泌抗炎因子白细胞介素(interleukin,IL)-10,降低T细胞对抗原提呈细胞的反应性;IL-10抗体可显著抑制MSCs的免疫抑制作用[18]。此外,MSCs除自身分泌抑炎因子外,其还可调控周围细胞中相关信号通路抑制炎症反应,如与骨髓间充质干细胞(bone marrow mesenchymal stem cells,BM-MSCs)共同培养的树突状细胞可减少肿瘤坏死因子-α的分泌,增加IL-10的表达;与BM-MSCs共培养的T细胞中IFN-γ和IL-4表达量显著降低;MSCs还可诱导巨噬细胞向抑制炎症表型分化[19]。(2)血管重建:缺血通常是伤口愈合受阻的主要原因之一,而干细胞移植可促进缺血环境下的血管形成,促进创面愈合。临床研究表明,糖尿病患者局部注射BM-MSCs后可显著促进伤口愈合,增加创面毛细血管密度[20];LI等[21]使用UCMSCs在下肢缺血模型的治疗中发现,将UCMSCs注射到股动脉结扎的小鼠体内,可通过增加新生血管数量来改善缺血肢体的血流供应;在辐射小鼠模型中,MSCs移植后可显著改善皮肤血流灌注量和血管密度[22]。(3)分化潜能:内源性干细胞的增殖是皮肤伤口愈合的关键步骤。尽管外源补充的MSCs在体外具有分化为角质形成细胞和上皮细胞的转分化能力,但大量研究发现干细胞移植后在体内分化水平极低,通常不足输入细胞的1%,但仍可观察到MSCs移植后的改善效果[23-25]。DAS等[26]研究表明,MSCs处理组小鼠创面的血管密度较对照组增加了2倍,但仅2.6%的创面血管表达MSCs标志物,该结果提示血管密度增加的主要机制不依赖于MSCs的转分化,而在于激活内源干细胞的增殖。(4)减少瘢痕形成:尽管纤维化和瘢痕形成是生理性伤口愈合的正常过程,但过度或早期的纤维化会阻碍伤口的有效愈合,如发生在大面积烧伤、创伤或重要外科手术中瘢痕疙瘩或增生性瘢痕等[27]。此外,较大的慢性伤口在愈合后也会造成瘢痕的形成,而手术移除该类瘢痕的同时会引发额外的炎症反应,造成创伤愈合受阻,导致慢性伤口的形成[28]。MSCs移植已经被证明是一种有效的非手术干预瘢痕形成的治疗方法,其移植后可以降低Ⅰ型和Ⅲ型胶原的比例;而局部应用高表达TGF-β的BM-MSCs可显著降低模型动物瘢痕的深度和密度[29]。本研究对DFU患者在常规治疗的同时给予UCMSCs局部多次注射,治疗结果显示,治疗第3天时,患足第1跖骨处有向内愈合迹象,但未连接,正常组织暴露仍约有1/5;治疗第12天,第1跖骨处已愈合,第2跖骨处开始向内生长,中间缝隙约有0.5 cm,创面周围出现结痂痕迹,未结痂处开始有向内生长的痕迹,创面后部脓胎较重,异味减轻;治疗第21天,第1跖骨处彻底愈合,第2跖骨处基本愈合,结痂痕迹较之前减弱,未结痂处逐渐向内生长,创面处脓性分泌物和异味进一步减轻;治疗第27天,创面周围结痂基本消失,未结痂处逐渐向内生长明显,创面后部脓性分泌物和异味均较治疗第21天时进一步改善。患者血常规C-反应蛋白水平随UCMSCs多次移植呈明显下降趋势,其他指标无明显变化;患者肝肾功能随治疗时间也无明显变化。随访发现,自第32天开始第1跖骨处结痂开始消失,创面逐渐缩小,脓性分泌物由第1跖骨处至第五跖骨处逐渐减少,第62天时已无明显脓性分泌物,第70天时仅第1跖骨处有直径2 cm左右创面尚未愈合。这一结果证实,多次局部注射UCMSCs可有效控制和降低创面炎症反应,显著促进糖尿病患者重度DFU创面愈合,且对患者肝肾功能无明显影响。
综上所述,MSCs可通过抑制炎症、促进肉芽形成以及协助愈后组织重塑防止瘢痕形成等作用来促糖尿病患者重度DFU创面修复。但目前临床研究对于使用何种MSCs效果最佳尚未达成共识,也尚未确定最佳的MSCs移植方式。本研究通过临床实践证明,多次局部注射UCMSCs后可显著促进糖尿病患者重度DFU创面愈合,有效控制和降低创面炎症反应,且对患者肝肾功能无明显影响。这将为UCMSCs在临床应用中治疗重度DFU的有效性和安全性提供支持和借鉴。

