术后复苏延迟麻醉复苏室的针对性护理
梁苑
(柳州市人民医院,广西 柳州,545006)
术后苏醒延迟是指麻醉药物超过30min,患者仍对刺激无反应状态,患者会出现术后认知功能障碍,并合并出现空间时间定向能力障碍[1]。术后苏醒延迟主要诱发因素较多,包括术期呼吸抑制、低血压、缺氧导致的脑低氧血症,以及电解质紊乱。在处理上,主要针对麻醉药物实施干预,确保氧供平衡,维持内环境稳定等,并加强监护,保证患者呼吸道通畅[2]。针对这类患者,在积极处理同时,需要加强患者护理干预措施,选择我院2020年12月-2021年4月期间收入的130 例全麻患者,报道如下。
1 资料与方法
1.1 一般资料
选择130 例我院2020年12月-2021年4月收治的全麻患者进行研究,按照随机数字表法分为两组均65 例。纳入标准:①预计生存期超过6 个月,术前意识清醒精神正常;②可积极配合调查;③知晓本文研究且愿意参加。排除标准:①存在病灶转移;②精神异常;③凝血功能异常。对照组:男35 例,女30 例,年龄为18-60 岁,平均年龄(42.54±5.05)岁。研究组:男34 例,女31 例,年龄为18-60 岁,平均年龄(42.23±5.11)岁。上述基本资料,无差异,P>0.05,可研究。
1.2 方法
对照组采取常规护理措施,根据麻醉师处理为主,配合医嘱用药,在患者苏醒后检查各项生命体征,并及时返回病房。
研究组实施针对性护理,1.观察患者生命体征,在进入复苏室后,首先了解患者术中情况,并预测患者苏醒情况,做好记录;停药30min 仍未苏醒者,需要了解患者是否存在低体温,并确保患者生命体征稳定在正常范围内。了解患者内环境情况,排除低体温与代谢酸中毒情况,并注意观察患者瞳孔变化。排除可能出现的脑血管意外,并注意做好保温措施,维持体温在正常范围。2.针对老年患者,加强肢端保暖,尤其是外漏的部位,必要时需要做好保暖措施,并将室温调节在26-28℃,减少由于体温导致的麻醉并发症。3.做好呼吸道通畅维持,去枕平卧,将头偏向一侧,避免呼吸道分泌物堵塞气道。针对老年肥胖患者,可能会出现呼吸道不畅,在拔管后留置口咽通气道,开房气道保证呼吸道通畅。出现明显痰鸣音者,选择负压吸痰,注意无菌操作,并减少损伤。
1.3 观察指标
记录两组苏醒时间以及辅助呼吸时间。
通过美国国立卫生研究院卒中量表(NIHSS),评价神经功能,评分越低神经功能越好[3]。
记录患者术后不良反应情况,总发生率=(低血压+恶心呕吐+呼吸抑制)/例数×100%[4]。
1.4 统计学处理
本研究采用SPSS 18.0 统计软件对本文数据进行分析,计量资料用±s 表示,采用t检验,计数资料用百分比表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组苏醒时间及辅助呼吸时间
研究组麻醉苏醒时间、机械通气时间、复苏室停留时间均低于对照组,差异有统计学意义,P<0.05,见表1。

表1 两组苏醒时间及辅助呼吸时间[n=65,(min)]
2.2 两组神经功能评分情况
离开复苏室两组神经功能无差异,P>0.05,术后6h、术后24h 神经功能低于对照组,差异有统计学意义,P<0.05,见表2。
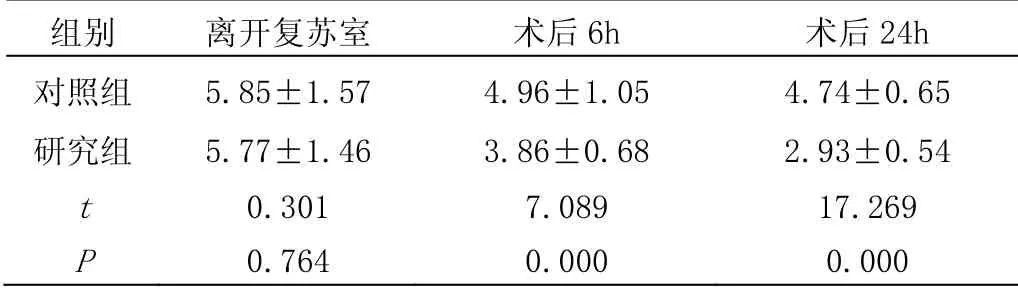
表2 两组复苏后情况[n=65,(分)]
2.3 两组术后不良反应发生情况
研究组术后不良反应发生率1.54%低于对照组13.85%,差异有统计学意义,P<0.05,见表3。
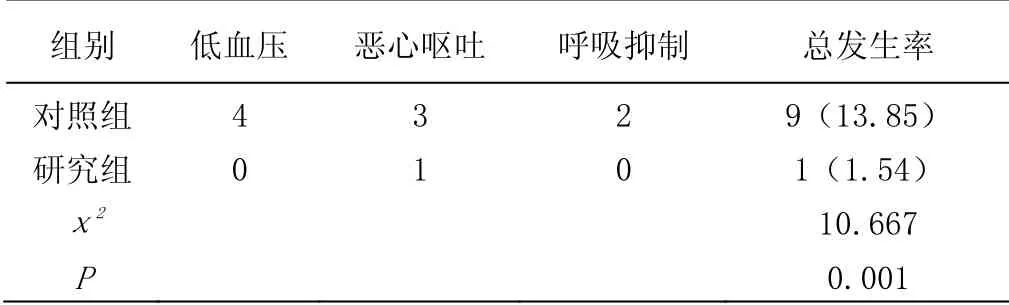
表3 两组术后不良反应情况[n=65,(%)]
3 讨论
全身麻醉属于目前常用的麻醉方式,会出现不同程度苏醒延迟在临床中较为常见,需要在麻醉恢复室进行观察[5]。分析苏醒延迟原因,主要是由于术前合并多种疾病,药物使用欠佳等因素,以及体温过低,手术室温度过低,手术时间长,出血量较大,使得患者苏醒时间长短有影响,需要及时采取良好的护理措施[6]。单纯药物作用延长:手术时间长、创伤大、出血多;手术前出现睡眠不足的情况。
针对麻醉苏醒延迟情况,需要由麻醉医师进行处理,但有效的护理可对促进患者苏醒具有重要意义,不仅仅是术前还是术后,均需要对患者进行良好的护理措施,保证患者健康[7]。本文通过将术后复苏延迟针对性护理纳入研究,结果显示:离开复苏室两组神经功能无差异,P>0.05,研究组麻醉苏醒时间、机械通气时间、复苏室停留时间均低于对照组,术后6h、术后24h 神经功能低于对照组,研究组术后不良反应发生率1.54%低于对照组13.85%,P<0.05。对于这类患者采取针对性护理,发现患者麻醉苏醒时间明显改善,患者术后神经功能也有所好转。对于麻醉复苏室的医务人员,需要充分掌握麻醉延迟知识,并做好高危因素与预防,全方位评估患者生命体征,对患者进行动态评估,减少麻醉苏醒时间,帮助患者渡过苏醒期[8]。并在手术期间患者体温变化,积极进行调节,降低患者术后并发症,减少其住院时间,提高手术手术安全,改善整体护理质量。缓解患者紧张情绪,唤醒护理在于唤醒患者意识,并减少环境风险因素[9]。
综上所述,术后复苏延迟麻醉复苏室,可采取针对性护理,有效缩短麻醉复苏时间,减少辅助呼吸时间,改善患者神经功能,有效预防不良反应出现,值得应用。

