健脾理气方对糖尿病消化不良的临床疗效及对GAS、MLT 的影响
毛 珍,郑承红,江 润,徐派的
(1.湖北中医药大学中医临床学院,湖北 武汉 430061;2.武汉市中医院,湖北 武汉 430000;3.武汉市蔡甸区人民医院,湖北 武汉 430061;4.湖北中医药大学针灸骨伤学院,湖北 武汉 430061)
随着人们生活方式的转变,饮食结构的调整,我国糖尿病的发病人群呈逐年递增趋势,且患病人群越来越趋于年轻化。糖尿病是一种常见的慢性疾病,随着病程的进展,会逐渐诱发心脑血管病变、胃肠动力障碍、微循环障碍等。糖尿病消化不良便是其中一种。糖尿病消化不良,又称为“糖尿病性胃潴留”,其临床主要表现为早饱、嗳气、食欲不振、恶心等,本病多为慢性糖尿病的并发症。研究表明,在糖尿病患者中,出现胃肠动力不足或障碍发生率为50%,有48%~70%的患者直接诊断为胃排空延迟[1]。本病若胃肠动力长期得不到改善,不仅会出现焦虑抑郁等不良情绪,严重影响患者生活质量,还会影响血糖代谢,加速糖尿病的进程[2]。如何提高胃肠道蠕动能力,延缓疾病进展,成为大多数学者研究的重点。现代医学对本病尚无针对性疗法,多在控制血糖的基础上给予对症治疗,患者症状能暂时缓解,但病情易反复发作,不利于血糖水平的控制[3]。寻找一种疗效佳、副作用少,安全性高的疗法成为当前研究热点。中医治疗糖尿病消化不良由来已久,当前研究多从“疏导积滞”“消痞理气”等角度治疗糖尿病消化不良[4,5],然笔者认为,糖尿病消化不良治疗应从“治病求本”角度,健脾胃,恢复中焦生气,脾胃强,则五谷运化有力,水谷精微得以正常输布,气机得畅,故拟健脾理气方,此亦为本研究的特色之处。GAS、MLT 为一类胃肠激素,其含量与胃肠动力密切相关[6]。本次研究采用健脾理气方治疗糖尿病消化不良,并以GAS、MLT 作为客观指标,初步探讨其作用机制。
1 资料与方法
1.1 一般资料
2019 年9 月~2020 年12 月 从 武 汉 市 中 医 院 内分泌科、武汉市蔡甸区人民医院招募80 例患者,共筛选出符合2 型糖尿病消化不良诊断标准的患者80例。通过随机序列器生成1~80 个随机序列号,患者根据就诊顺序,生成相应序列号,如果序列号为偶数,则为治疗组,其余为对照组。治疗组40 例,男性20 例,女性20 例;年龄41~75 岁,平均(47.62±18.97)岁;糖尿病病程3~20 年,平均(6.55±1.75)年。对照组40 例,男性19 例,女性21 例;年龄40~75 岁,平均(47.51±8.60)岁;糖尿病病程3~18 年,平均(6.61±1.69)年。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 参照WHO 关于2 型糖尿病诊断标准[7]。患者近3 个月有体重减轻、尿多、口渴、食欲增加等症状,同时具有以下症状,即可诊断为糖尿病:(1)患者空腹血糖(FPG)>7.0 mmol/L;(2)随机血糖水平>11.1 mmol/L;(3)OGTT 2 h血糖水平>11.1 mmol/L。
参照《内科疾病诊断标准》中糖尿病消化不良的诊断标准[8]:(1)患者有糖尿病病史超过3 年;(2)患者具有饭后饱胀、胃脘部疼痛、食欲降低等症状,并持续3 个月以上;(3)X 线钡餐检查提示胃肠动力减弱,胃排空延迟。
1.2.2 中医诊断标准 采用《中药新药临床研究指导原则》关于“痞满”脾虚食滞证的诊断标准[6]:(1)消渴病史;主症:(2)胃脘部胀满不适;(3)食少纳呆;次症:(4)嗳气吞酸;(5)恶心呕吐;(6)疲乏无力;(7)舌淡,苔腻,脉濡。具备(1)+主症+2 个以上次症即可诊断。
1.3 纳入标准
除以上糖尿病纳入标准外,所有研究对象,还需满足以下条件:(1)年龄25~75 岁,神志清楚,无沟通障碍;(2)患者排除消化道溃疡、肿瘤等器质性疾病;(3)患者近3 个月未服用中药治疗;(4)患者对本次研究过程完全了解,并愿意配合。
1.4 排除标准
(1)患者有严重心脏病,如冠心病,恶性心律失常等;(2)正在服用改善胃肠道功能药物;(3)在整个治疗过程中,不良反应明显,不能继续接受治疗;(4)患者正处于哺乳期或者妊娠期的妇女;(5)有严重精神类疾病,或者体质过敏者。
1.5 剔除标准
(1)未按照药物服用药物或自行更改剂量,服用其他药物者;(2)治疗过程中出现严重不良事件,不能继续治疗者;(3)治疗过程中症状明显加重或者效果不明显,不愿继续治疗者。
1.6 治疗方法
1.6.1 治疗组 患者通过饮食控制、体育锻炼、口服降糖药等方式维持血糖水平稳定。给予健脾理气方,根据患者症状偏重,适当增减药物。
处方:健脾理气方(黄芪20 g,桂枝10 g,芍药15 g,生姜10 g,大枣10 g,炒白术10 g,陈皮10 g,柴胡10 g,炙甘草6 g)。若患者胃脘部胀满明显,加枳壳10 g;若食欲不振,加神曲10 g;若畏寒怕冷,加干姜10 g。由武汉市中医院、蔡甸区人民医院药剂科煎制并小袋分装,每袋250 mL,每次1 袋,每日2 次。两周一个疗程,连续服用2 个疗程。
1.6.2 对照组 患者通过饮食控制、体育锻炼、口服降糖药等方式维持血糖水平稳定。另给予枸橼酸莫沙必利分散片5 mg(成都康弘药业集团股份有限公司,国药准字H20031110,5 mg),饭前半小时吞服,每日3 次,每次5 mg,两周一个疗程,连续服用2 个疗程。
1.7 疗效观察
1.7.1 患者症状积分 参考《中医内科病证诊断疗效标准(试行)》对患者的临床症状进行评估,为早饱、腹胀、上腹部烧灼感、上腹部疼痛,分为4 个等级,无、轻度、中度、重度,分别为0 分、1 分、2 分、3分[9]:(1)早饱:0 分,无任何症状;1 分,轻度早饱感,但不影响生活工作;2 分,早饱感发作频率高,对生活有影响;3 分,症状明显,严重影响到生活。(2)腹胀:0 分,无任何异样感;1 分,轻度腹胀,不影响生活;2 分,腹部胀满不适,影响生活;3 分,腹胀明显,严重时,彻夜难眠。(3)上腹部烧灼感:0 分,无任何不适感;1 分,上腹部轻度烧灼感,对生活不影响,2分,腹部烧灼感发作频率高,对生活有影响;3 分,上腹部烧灼感明显,严重影响到生活。(4)上腹部疼痛:0 分,无任何症状;1 分,上腹部轻度腹痛,对生活无影响;2 分,上腹部疼痛加重,对生活有影响;3 分,上腹部疼痛严重,严重影响到生活。患者症状越严重,得分越高。
1.7.2 胃排空率 患者12 h 禁食,于次日清晨采用彩超单切面胃窦法检测胃排空率。患者于5 min 内饮水500 mL,测胃窦截面积(Dm)与60 min 后再次检 测(60Dt)。 胃 排 空 率=(Dm- 60Dt)/Dm×100%。对治疗前后两组胃排空率进行检测。
1.7.3 实验室检查 (1)空腹血糖(FPG)、餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1c):于治疗前,4周治疗后检测两组患者各指标值,并进行记录;采用酶法定量,用迈瑞MR-96A 全自动生化分析仪测定,检测仪器由南京贝登医疗股份有限公司提供。试剂盒购于武汉市巴菲尔生物技术公司。
(2)总胆固醇(TC)、甘油三脂(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDLC):于治疗前,治疗后检测两组患者各指标值,并进行记录。采用酶法定量,用迈瑞MR-96A 全自动生化分析仪测定,检测仪器由南京贝登医疗股份有限公司生产。试剂盒购于武汉市巴菲尔生物技术公司。
1.7.4 血清指标 所有患者空腹抽取静脉血,取3~5 mL 静脉血,3 000 r/min 离心15 min,取上层血清,在-80 ℃冰箱保存待测。采用ELISA 测定MLT、GAS 水平,严格按相应试剂盒(购于武汉市巴菲尔生物技术公司)说明书进行操作。采用迈瑞MR-96A 酶标仪测定,检测仪器由南京贝登医疗股份有限公司提供。
1.8 疗效判定标准
参照《中药新药临床研究指导原则》[10]:(1)显效:患者临床症状、体征均显著好转,症候积分减少超过80%;(2)有效:患者各项临床症状均有所改善、症候积分减少超过40%;(3)无效:患者各项临床症状、体征无任何好转,有些症状甚至有加重趋势,症候积分减少小于40%。
1.9 统计学处理
所有数据均采用SPSS 22.0,统计软件进行分析。先采用Shapiro-Wilk 检验法对数据进行正态性检验,符合正态分布的计量资料采用均值±标准差(±s)表示,两组患者不同观测时点比较,采用重复测量方差分析;计数资料用例(%)表示,两组组间比较,采用卡方检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 两组各临床症状评分改善情况
两组治疗前早饱、腹胀、上腹部烧灼感、上腹部疼痛得分比较,差异无统计学意义(P>0.05);治疗后,各组临床症状评分均有所改善,且治疗组改善程度更大,组间比较,差异具有统计学意义(P<0.05),见表1。
表1 两组各临床症状评分改善情况(分,n=40,±s)Tab 1 Improvement of clinical symptom scores in both groups(score,n=40,±s)
注:与治疗组比较,*P<0.05。
组别早饱治疗前2.85±0.52 2.85±0.32 1.58 0.238治疗后1.02±0.34 1.75±0.36*15.26 0.001腹胀治疗前2.85±0.32 2.89±0.42 1.65 0.226治疗后1.11±0.32 1.85±0.32*18.95 0.001上腹部烧灼感治疗前2.82±0.35 2.86±0.40 1.78 0.201治疗后1.15±0.44 1.71±0.38 16.28 0.001治疗组对照组t P上腹部疼痛治疗前2.70±0.32 2.82±0.38*1.89 0.192治疗后1.15±0.32 1.78±0.36*17.52 0.001
2.2 两组治疗前后胃排空率比较
两组胃排空率治疗前比较,差异无统计学意义(P>0.05);治疗后两组胃排空率均升高,治疗组上升更明显(P<0.05),见表2。
表2 两种治疗前后胃排空率比较(%,n=40,±s)Tab 2 Comparison of gastric emptying rates before and after treatment(%,n=40,±s)
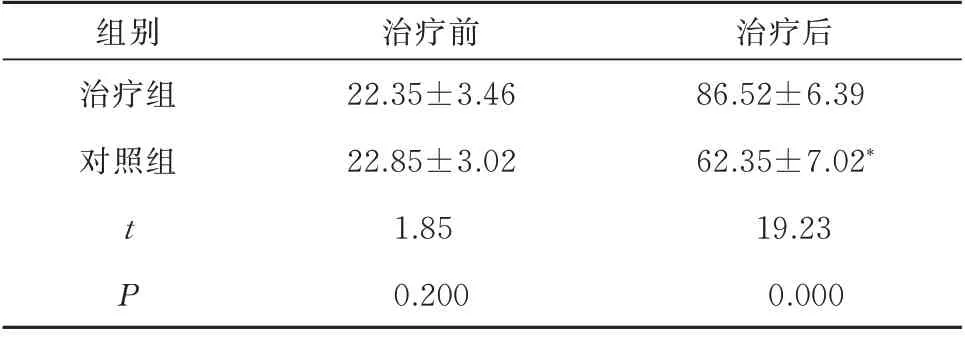
表2 两种治疗前后胃排空率比较(%,n=40,±s)Tab 2 Comparison of gastric emptying rates before and after treatment(%,n=40,±s)
注:与治疗组比较,*P<0.05。
治疗后86.52±6.39 62.35±7.02*19.23 0.000组别治疗组对照组t P治疗前22.35±3.46 22.85±3.02 1.85 0.200
2.3 两组患者治疗前后FPG、2 h PG、HbA1c 含量情况
两组治疗前,FPG、2 h PG、HbA1c 比较,差异无统计学意义(P>0.05);治疗后,FPG、2 h PG、HbA1c 比较,差异无统计学意义(P>0.05),表明两组患者在整个治疗周期血糖均趋于稳定,见表3。
表3 两组治疗前后FPG、2 h PG、HbA1c 含量比较(mmol/L,n=40,±s)Tab 3 Comparison of FPG,2 h PG,HbA1c content between two groups before and after treatment(mmol/L,n=40,±s)

表3 两组治疗前后FPG、2 h PG、HbA1c 含量比较(mmol/L,n=40,±s)Tab 3 Comparison of FPG,2 h PG,HbA1c content between two groups before and after treatment(mmol/L,n=40,±s)
组别治疗组对照组FPG 2 h PG HbA1c治疗前6.80±1.24 6.81±1.01 0.235 1.68 tP治疗后6.75±1.21 6.79±1.06 0.213 1.78治疗前8.89±1.21 8.85±1.32 0.352 1.54治疗后8.87±1.02 8.67±1.02 0.201 1.86治疗前6.66±1.05 6.72±1.06 0.198 1.92治疗后6.66±1.05 6.76±1.23 0.221 1.69
2.4 两组治疗前后TC、TG、LDL-C、HDL-C 含量变化
两组治疗前,TC、TG、LDL-C、HDL-C 含量比较,差异无统计学意义(P>0.05);治疗后,TC、TG、LDL-C 含量均明显下降,治疗组下降更明显,组间比较,差异具有统计学意义(P<0.05);治疗后,HDL-C 含量均上升,组间比较,差异具有统计学意义(P<0.05),见表4。
表4 两组治疗前后TC、TG、LDL-C、HDL-C 含量变化(mmol/L,n=40,±s)Tab 4 TC,TG,LDL-C and HDL-C content in two groups before and after treatment(mmol/L,n=40,±s)
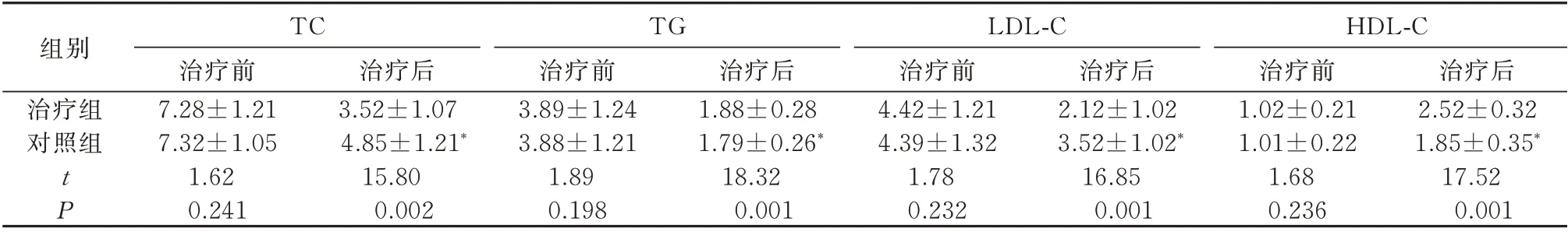
表4 两组治疗前后TC、TG、LDL-C、HDL-C 含量变化(mmol/L,n=40,±s)Tab 4 TC,TG,LDL-C and HDL-C content in two groups before and after treatment(mmol/L,n=40,±s)
注:与治疗组比较,*P<0.05。
组别治疗组对照组TC治疗前7.28±1.21 7.32±1.05 1.62 0.241治疗后3.52±1.07 4.85±1.21*15.80 0.002 TG治疗前3.89±1.24 3.88±1.21 1.89 0.198治疗后1.88±0.28 1.79±0.26*18.32 0.001 LDL-C治疗前4.42±1.21 4.39±1.32 1.78 0.232治疗后2.12±1.02 3.52±1.02*16.85 0.001治疗后2.52±0.32 1.85±0.35*17.52 0.001 tP HDL-C治疗前1.02±0.21 1.01±0.22 1.68 0.236
2.5 两组治疗前后GAS、MLT 含量变化
两组治疗前,GAS、MLT 含量比较,差异无统计学意义(P>0.05);治疗后,GAS、MLT 含量均明显上升,组间比较,差异具有统计学意义(P<0.05),见表5。
表5 两组治疗前后GAS、MLT 含量变化(mmol/L,n=40,±s)Tab 5 GAS and MLT content in two groups before and after treatment(mmol/L,n=40,±s)
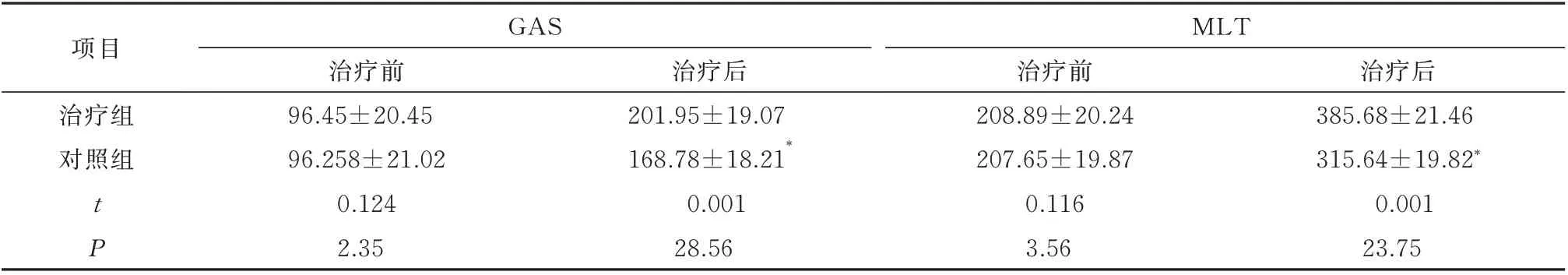
表5 两组治疗前后GAS、MLT 含量变化(mmol/L,n=40,±s)Tab 5 GAS and MLT content in two groups before and after treatment(mmol/L,n=40,±s)
注:与治疗组比较,*P<0.05。
项目治疗组对照组GAS MLT治疗后385.68±21.46 315.64±19.82*0.001 23.75 t P治疗前96.45±20.45 96.258±21.02 0.124 2.35治疗后201.95±19.07 168.78±18.21*0.001 28.56治疗前208.89±20.24 207.65±19.87 0.116 3.56
2.6 两组临床疗效比较
治疗组总有效率为87.5%,对照组总有效率为60%,组间比较,差异具有统计学意义(P<0.05)。
3 讨论
糖尿病消化不良多为长期糖尿病患者的并发症,归属于祖国医学的“痞满”、“胃脘痛”范畴。西医认为本病与胃肠动力不足、胃肠激素分泌异常、神经传导失调、胃部微循环障碍有关[11]。当前糖尿病消化不良的西医治疗,多选择强效选择性5-羟色胺(5-HT)受体激动剂,代表药物为枸橼酸莫沙必利[12],该药物能促进胃肠平滑肌运动、促进胃排空、保护胃黏膜,能减轻患者胃脘部胀满不适的症状[13]。但是糖尿病消化不良发病机制复杂,莫沙必利只能针对其中某种病因起作用,不能完全解决糖尿病消化不良患者的问题。中医认为本病由内外二因所致,外因责之于饮食不节、情志失调等;内因则为消渴日久、阴损及阳、损伤脾胃。总体而言,本病基本病机为脾弱气虚。健脾理气方以健脾和胃,理气化滞为大法,选取黄芪、桂枝、芍药、生姜、大枣、炒白术、陈皮、柴胡等药味。方中黄芪、炒白术能健脾补气、培元固本,以提高人体抵抗力;桂枝、芍药能敛阴止痛;陈皮、柴胡能理气解郁、健脾和胃,对慢性病患者的焦虑情绪有缓解之效;大枣补益气血;诸药共用,能健脾补虚,和胃止逆。现代药理研究表明,黄芪能增强胃肠平滑肌张力,调整胃肠功能,提高免疫力[14]。白术对胃肠功能有双向调节作用,其有效成分白术内酯I 通过钙离子信号传导途径,刺激肠上皮细胞迁移和增殖,从而保护胃肠黏膜[15]。陈皮能缓解胃肠平滑肌痉挛、减少动物离体肠管紧张性、对抗平滑肌痉挛[16]。柴胡中含有较多的柴胡多糖和柴胡皂苷,能够调节免疫力、改善消化道功能[17]。诸药合用,共奏健脾理气、和胃化滞之效。
本研究表明,患者早饱、腹胀、上腹部灼烧感、上腹部疼痛在治疗2 周后,得分均下降,治疗组改善程度优于对照组;在治疗4 周后,治疗组得分更低。对两组整体疗效进行评估,治疗组具有显著优势。另治疗后,治疗组胃排空率明显改善。由此可知,健脾理气方能明显改善患者临床症状,疗效显著。在整个研究过程中,治疗组患者未出现不良事件,仅有少数患者在服中药初期,有恶心感,但随着机体的适应,疗效的凸显,不适感逐渐消失。
血糖、血脂作为影响糖尿病消化不良的重要因素,与糖尿病消化不良的发病、进展有着密切的关系。大量研究表明,糖尿病患者体内血糖代谢紊乱会严重影响血脂水平[18],同样血脂水平异常会影响血糖代谢,两者相互影响。血脂作为影响糖尿病发生、发展的重要因素,具有巨大临床价值,能为疾病后期提供治疗证据[19,20]。以往研究显示,莫沙必利能调节血脂水平[21]。本次结果显示,健脾理气方能降低TC、TG、LDL-C 水平,提高HDL-C 水平,比对照组疗效更佳。在整个过程中,两组治疗前后血糖水平均较稳定,组内及组间比较,差异均无统计学意义(P>0.05)。由此可知,健脾理气方对血糖水平无明显影响,但能降低患者血脂水平,对延缓糖尿病消化不良进展有重要的意义。
胃动素(MLT)是一种胃肠激索,由十二指肠黏膜细胞分泌,能作用于消化道平滑肌特异性受体,诱发十二指肠复合型肌电活动,从而促进胃肠蠕动,加速胃排空[22,23]。胃泌素(GAS)主要由胃窦及小肠黏膜细胞分泌,是一类兴奋型胃肠激素,主要参与胃肠道的血液供应,促进胃组织周围血液循环,促进肠管蠕动[24]。研究表明[25]糖尿病消化不良患者多伴自主神经病变,引发迷走神经对胃肠激素的调节功能紊乱。本次研究将MLT 和GAS 作为客观指标,旨在探究健脾理气方对糖尿病消化不良的作用机制。结果显示,两组患者在治疗后,MLT和GAS 含量均提高,其中治疗组显著提升。表明健脾理气方可能是通过调节MLT、GAS 含量,介导相关受体作用于消化道平滑肌,从而提高胃肠动力。
综上所述,健脾理气方治疗糖尿病消化不良能显著改善患者临床症状,降低血脂水平,安全性较高,值得临床推广使用。但是本研究还存在不足之处,本次研究样本量较小,纳入病例特征区域性较明显,难以反映特征群体水平,在今后的研究中,要进行大规模、多中心随机对照研究,进一步验证健脾理气方对糖尿病消化不良的疗效及作用机制。
作者贡献度说明:
毛珍:负责试验过程,数据的整理,文章修改;郑承红:指导临床试验;江润:搜集临床病例,统计数据;徐派的:项目负责人,指导整个试验过程。

