基于多维连续时间马尔科夫链的院感传播及管控策略
苏 强 ,朱 敏 ,祝延红 ,邹 妮
(1.同济大学 经济与管理学院,上海 200092;2.上海市第一人民医院,上海 200080)
医院感染(HI、NI或HAI,Hospital Infections、Nosocomial Infections or Healthcare-Associated-Infections,以下简称“院感”)是指住院患者或医院工作人员在医院内获得的感染。随着老年住院患者比重增加、侵入性医疗操作增多以及抗生素的滥用,医院感染问题越发成为影响医疗服务质量的全球性医学难题[1]。医院感染的主要表现类型为多重耐药菌(Multidrug-resistant Organisms,MDRO)感染[2],所谓的多重耐药菌是指对临床使用的3类或3类以上抗菌药物同时呈现耐药的细菌。根据全国医院感染监测网数据显示,患者因医院感染导致人均住院日延长15.8 天,人均住院费用增加16 706元[3],这严重威胁患者生命并加重患者经济负担,同时消耗占用了宝贵稀缺的医疗资源。因此,如何有效预防和控制医院感染成为医院服务质量管理最困难、最迫切需要解决的问题之一。
利用数学模型研究医院感染影响因素、传播机制、演化规律及控制措施是目前的研究热点[4]。目前国内外对于院感问题的研究大多基于临床统计数据建立统计分析模型识别关键影响因素并评估其重要性。Amin等[5]及Adrie等[6]通过横截面研究方法,拓展统计学模型识别易感人群并筛查院感的风险因素,最后对院感进行控制及预警。这一类研究主要为回顾性方法,只停留在风险因素识别,缺少对院感前瞻性研究,以及对传播关键因素影响的定量刻画。
近年来,对传染病动力学的深入研究[7-8]为医院感染研究提供了新的思路、理论和方法。Wang等[9]根据院感传播性质量化传播环节各参数构建院感传播模型,计算模型在各情景下的平稳分布,验证不同院感管控措施的有效性,结果显示,相对于其他管控措施,对入院感染病人提早隔离最为有效。Wolkewitz等[11]不仅将医护人员手部作为传播路径外,还考虑到感染病人周围设备及器械污染所导致的感染传播,仿真结果表明,需要对感染病人的设备做好专人专用,防止交叉感染。Wang等[12]则根据ICU 病房内护工人群,将医护人员分为两类人群(护工及护士),并根据两类人群的工作性质设定不同参数拓展S-I模型,研究护工对于感染传播的影响,结果发现,除了改善手部卫生之外,聘用经过适当训练的护工可以减少病房中 MDRO 感染。Ruhang等[13]及冯丹丹等[14]主要考虑患者间直接传播及医患间间接传播,并结合传染病仓室模型,计算传播过程稳定平衡点,模拟不同情景下人群状态演变过程并确定感染爆发阈值,最后通过数值模拟验证了结论的正确性。这一类研究虽然量化了传播路径上的关键因素,但是仓室模型简单地将感染个体群体化,未能综合考虑个体(病人及医护人员)感染状态转移差异。另外,仓室模型在模拟病人状态演变时,忽略了人群的有效接触,重复计算接触感染次数,高估了感染风险[15]。
院感(以MDRO 病原菌感染为例)传播主要有两个特点:①随机性。相对于社会人群,病人数较少且不同状态个体接触感染差异性、随机性较高。②媒介传播。病房中医护人员在传播过程中充当媒介作用,病原菌在病人与医护人员之间双向传播。多维连续时间马尔可夫链(Multidimensional Continuous-time Markov Chain,MCTMC)可以模拟两个及以上独立个体的状态演变过程,从离散个体角度建模分析疾病在连续时间维度上的随机传播过程,突破了仓室模型中群体一般性的局限。
基于此,本文以连续时间马尔可夫链为主要研究框架,将感染媒介(医护人员)集成到SIS传播机制,构建MCTMC-SIS 传播模型,并与仓室模型中状态演变过程进行对比,证明模型的先进性。通过计算平稳状态下各状态的期望值,分析个体感染状态的演化规律。最后,通过数值模拟,对各参数的重要性进行评估,并对各情景下的院感控制给予管控策略的建议。
1 院感模型设计
根据院感传播特点,医护人员(Health-Care Workers,HCWs)手部污染及不当的医疗操作,是造成院感传播的主要原因[16]。因此,医护人员成为院感传播过程中的传染媒介。ICU 患者一方面具有病情严重、伴有多种基础疾病、集体免疫力差等特点;另一方面,患者多进行侵入性器械操作及广泛使用抗生素,这些极大地增加了患者感染的风险。本文以ICU 科室为例进行建模分析,考虑由于病人入院携带病原菌,通过医护人员不恰当护理及操作的传播路径,产生医院感染传播的现象。根据院感传播路径图(见图1),此类传播过程类似SIS(Susceptible-Infected-Susceptible)传播。在SIS传播机制中,病人分为易感与感染两类群体,其中易感状态病人会以一定概率成为感染状态。

图1 医院感染传播路径图
1.1 参数说明
为保证ICU 科室人数为一定值,当感染病人治愈出院或监测隔离,会有相同数量易感病人入院。在病房中,主要有如下事件导致院感传播:病人出入院、感染监测和HCWs护理等。
(1)病人入院时以σ概率携带病原菌,定义t时刻这部分病人为感染状态或以一定概率成为感染状态,数量为XI(t);同时,病人以(1-σ)概率未携带病原菌,定义t时刻这部分病人为易感状态,数量为XS(t),即XI(t)+XS(t)=N,其中,N为病房病人数总人数。
(2)病人以出院率μ离开,感染状态病人会以监测率γ检查隔离,故单位时间(天)内易感及感染状态病人离开病房的人数分别为μXS(t)和(μ+γ)XI(t)。
(3)医护人员(HCWs)在与病人护理接触过程中,由于消毒或器械使用不当成为病菌携带者,定义t时刻携带病原菌的HCWs数量为YC(t)(受污染状态),未携带病原菌的HCWs数量为YU(t)(未受污染状态),其中,YC(t)+YU(t)=N',N'为病房医护人员总人数。βIU为病人与HCWs接触感染发生率,β为HCWs与病人接触感染发生率,μ'为医护人员手部消毒频次,故单位时间内受污染状态的HCWs的数量增加βIUYU(t)XI(t)/N,减 少μ'YC(t)。同理,由于护理不当,受污染状态的HCWs会接触易感状态病人,使其成为感染状态,故单位时间增加数量为βYC(t)XS(t)/N'。
1.2 模型假设
为便于模型构建做出如下假设:
(1)病房内病人及HCWs数量为一定值(病人数为N,HCWs数量为N')。在单位时间内,病人因出院或监测携带病原菌被隔离,会有相同数量病人入院,且病人是完全随机均匀混合在一起。
(2)无穷小时间下,有且仅有一种状态发生改变,且不同人群状态数量变化相互独立,即当t→0时:
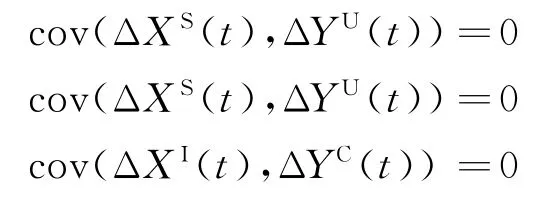
(3)病房内病原菌感染传播只考虑HCWs的媒介传播,忽略病人与病人之间的直接传播,且医护人员与病人之间相互接触时,病原菌接触感染发生率相等,即β=βIU。
(4)一旦病人被监测到携带病原菌将立即隔离(即切断感染源,对系统中病原菌传播不产生任何影响);HCWs每次手部消毒可完全消除病原菌。
1.3 模型构建
1.3.1 仓室模型 根据传染病动力学及上述分析,构建如下SIS仓室模型[4-5,17]:
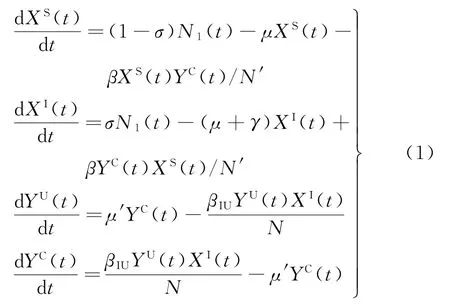
式中,N1(t)为t时刻病人出院及监测隔离离开病房的人数,N1(t)=μXS(t)+(μ+γ)XI(t)。此类模型存在如下不足:μXS(t)为t时刻易感状态病人出院人数;μXI(t)为t时刻感染状态病人未被监测而出院的人数。当μXI(t)人群离开病房时,根据模型假设会有σμXI(t)携带病原菌病人入院。然而,相较于病人入院前,σμXI(t)感染群体对病房系统中新增感染不产生任何影响,只有σμXS(t)感染群体新增系统感染病人数量,增加接触感染数。因此,此类模型将μXS(t)与μXI(t)两类群体混淆在一起,未能考虑到出院病人状态差异,重复计算接触感染次数。因此,针对上述不足,本文对此模型进行了拓展。
1.3.2 MCTMC-SIS模型 病原菌在病房传播过程中,个体状态是在连续时间下离散变化的。由于在院感传播中病人及医护人员是不同演变状态的个体(见图1),故进一步引入多维连续时间马尔可夫链(MCTMC)建立MCTMC-SIS模型。
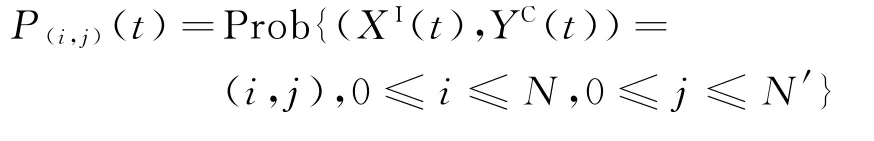
传播过程主要依赖二维离散随机变量(XI(t),YC(t))及联合概率函数P(t)=(P(0,0)(t),…,P(N,N'))。其中,表示二维变量(XI(t),YC(t))在t时刻处于(i,j)状态的概率。由于P(i,j)(t)大小与时间t有关,故定义单位时间内概率的变化为转移速率。根据图1计算各状态下的转移速率,如表1所示。

表1 MCTMC-SIS模型状态转移速率表
根据表1可得(i,j)时间间隔Δt下各状态的转移概率[18],用于模拟院感传播过程中个体状态的演化规律。其中:
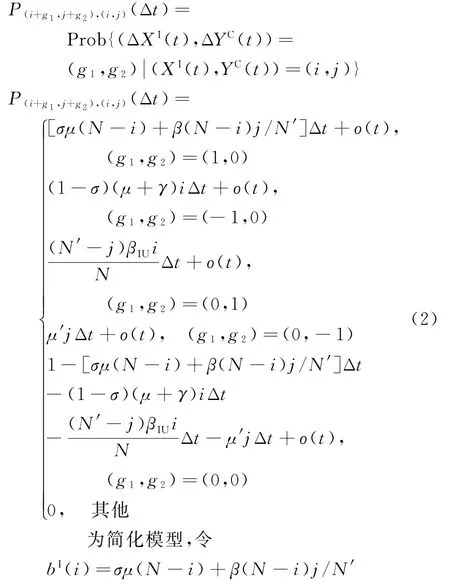

根据式(2)及Kolmogorov微分方程[19],求得二维变量(XI(t),YC(t))在(t+Δt)时刻处于(i,j)状态的概率为
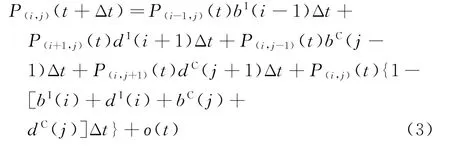
2 院感模型分析与计算
2.1 两类模型状态演变率分析对比
本节主要通过计算MCTMC-SIS模型t时刻下各状态概率,求解得到各状态期望值变化率并与仓室模型中状态演变率进行比较(以XI(t)状态转变为例),从而对比不同模型下的感染风险,论证MCTMC-SIS模型的先进性。令t时刻携带病原菌病人数量XI(t)的期望值为
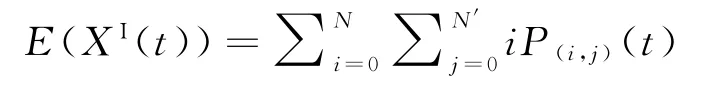
即根据式(3)可得(t+Δt)时刻XI(t)的期望值:

等式两边减去E(XI(t)),得

等式两边同时除Δt并令Δt→0,得

又因为随机变量YC(t)、XS(t)相互独立,即E(YC(t)XS(t))=E(XS(t))E(YC(t)),所以式(6)可转化为
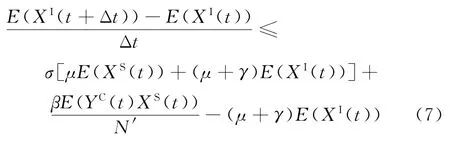
式(7)的右侧与式(1)中XI(t)的微分等式相同,其中,N1(t)=μXS(t)+(μ +γ)XI(t)被[μE(XS(t))+(μ+γ)E(XI(t))]代替、YC(t)被E(YC(t))代替、XS(t)被E(XS(t))代替、XI(t)被E(XI(t))代替。因此,得到MCTMC-SIS模型中的随机变量XI(t)均值小于仓室模型微分方程中XI(t)的解。
这充分证明,由于仓室模型未能区分个体状态而导致重复计算接触感染数,从而高估了医院感染风险。相对于仓室模型,MCTMC-SIS模型区分个体状态,记录院感传播过程中医护人员与病人之间的有效接触,模型具有先进性。因此,MCTMC-SIS模型较合适构建院感传播过程。
2.2 MCTMC-SIS模型平稳状态计算
记随机变量Tij为随机变量(XI(t),YC(t))停留在(i,j)状态的时间,Hij(t)为大于t的概率,即Hij(t)=P(Tij≥t)。根据式(2)可得

对t求导,可得
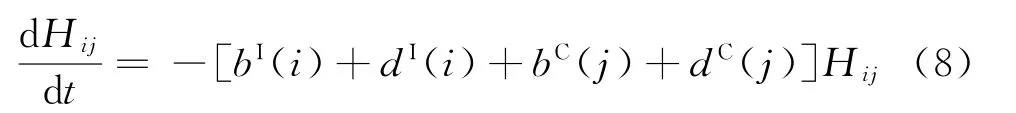
又因为Hij(t)=0,所以

即Tij服从参数为[bI(i)+dI(i)+bC(j)+dC(j)]的指数分布,因此,Tij的分布函数

令随机变量U服从(0,1)的均匀分布,即
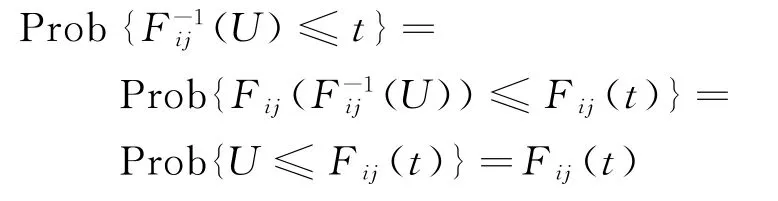
即
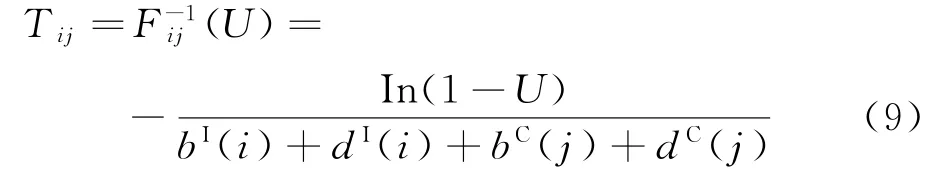
由式(9)可得在院感传播中时间步长Tij不仅与随机变量(XI(t),YC(t))状态相关,还与服从(0,1)均匀分布变量U相关,故t时刻的状态变量(XI(t),YC(t))数值不定,本文将对其平稳状态进行分析。
步骤1平稳状态定义。
当院感传播处于平稳状态时,二维离散随机变量(XI(t),YC(t))为一定值。即当t→∞时,(XI(t+Δt),YC(t+Δt))=
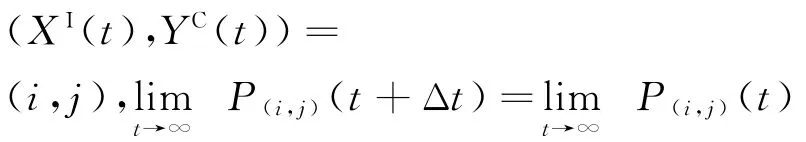
此时将式(3)两边同时减去P(i,j)(t)并令Δt→0,得

步骤2Q矩阵定义。
当0≤i≤N,0≤j≤N'时,式(10)可进一步表示为矩阵表达式:
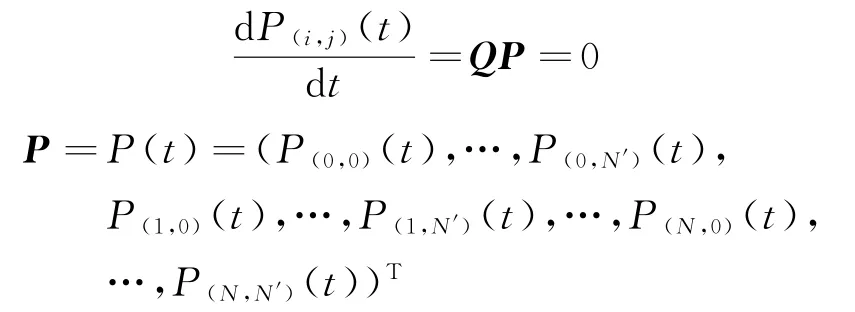
其中:向量P的维度为(N+1)×(N'+1);Q为状态转移速率矩阵[20],Q的维度为

表达式为

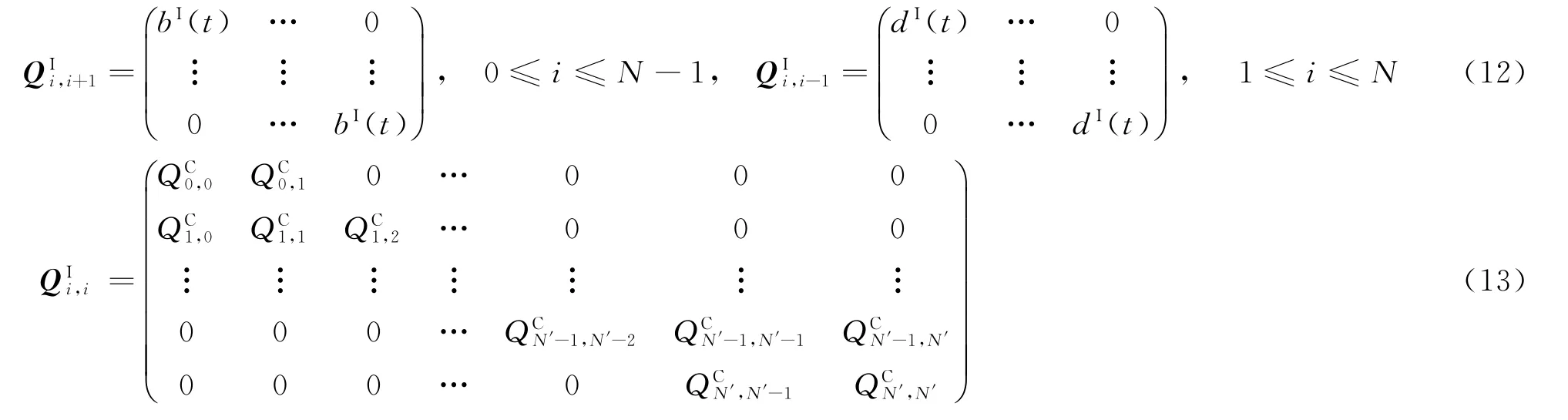

步骤3平稳状态下向量P求解。
根据式(8)及P向量的定义,得到下式关于P向量的线性方程组,求得转移过程中平稳状态下P向量的值,
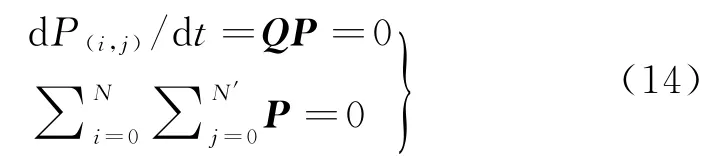
即可得各人群平稳状态下数量期望值为:

3 数值仿真
本文以上海第一人民医院(南院)ICU 科室为例,该科室共有40病床数,6名专有护士。新入院病人携带病原菌的比例σ=0.05,病人出院率μ=0.06,病人监测率γ=0.2,护士每天平均洗手频次为14,最高洗手频次为20,其他参数选自文献[21]。ICU 中传播参数初始值如表2所示。

表2 ICU中传播参数初始值
3.1 灵敏度分析
根据表2参数并结合假设2,在Inter(R)Core(TM)i7-7500U CPU@2.70 GHz 的PC上使用MATLAB软件,以随机变量
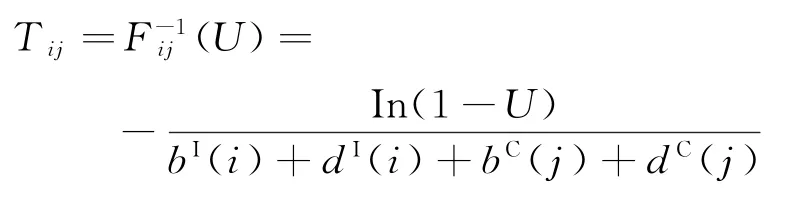
作为步长模拟各状态人群数量演变1 000次,并取平均数。如图2所示,初始值设为(XI(0),YC(0))=(2,1)。经过130 步长后,院感传播处于平稳状态(XI(t),YC(t))=(8,1)。
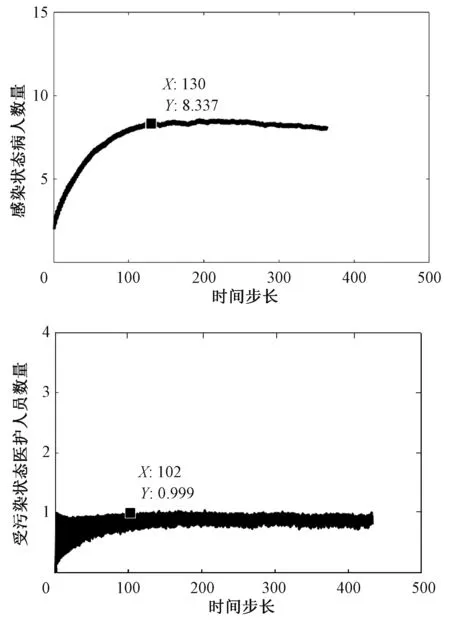
图2 病人及医护人员各状态数量演变(初始值XI(0)=2,YC(0)=1)
下面根据式(14)求解MCTMC-SIS模型P向量中各Pij值,并计算各平稳状态人数期望值。通过数值实验对各参数进行灵敏度分析,评估并验证管控措施的有效性。定义平稳分布时各病人状态(感染或易感)的比例分别为P(XI)和P(XS),医护人员状态(受污染或未受污染)的比例分别为P(YC)和P(YU)。由于
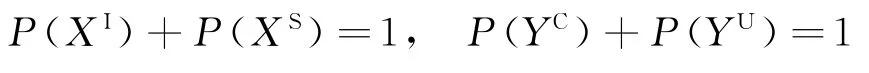
故取P(XI)和P(YC)作为院感传播分析指标,表达式为:
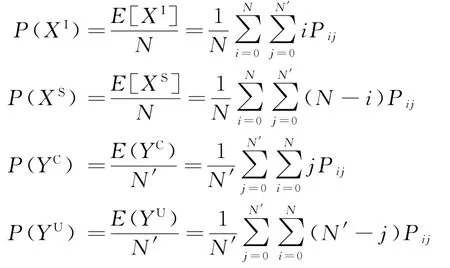
图3所示为评估病人与医护人员之间接触感染发生率对于院感传播的影响。当传播率β从0.05增加至0.5时,感染病人的比例从5%增加至55%,携带病原菌的医护人员比例从3%增加至60%,故在医护人员日常护理中需降低接触传播率,减少病人感染的风险。目前,医护人员降低接触传播率的措施最常见的是:提高洗手频率、防护衣及手套一人一用以及专有护士护理等[16]。
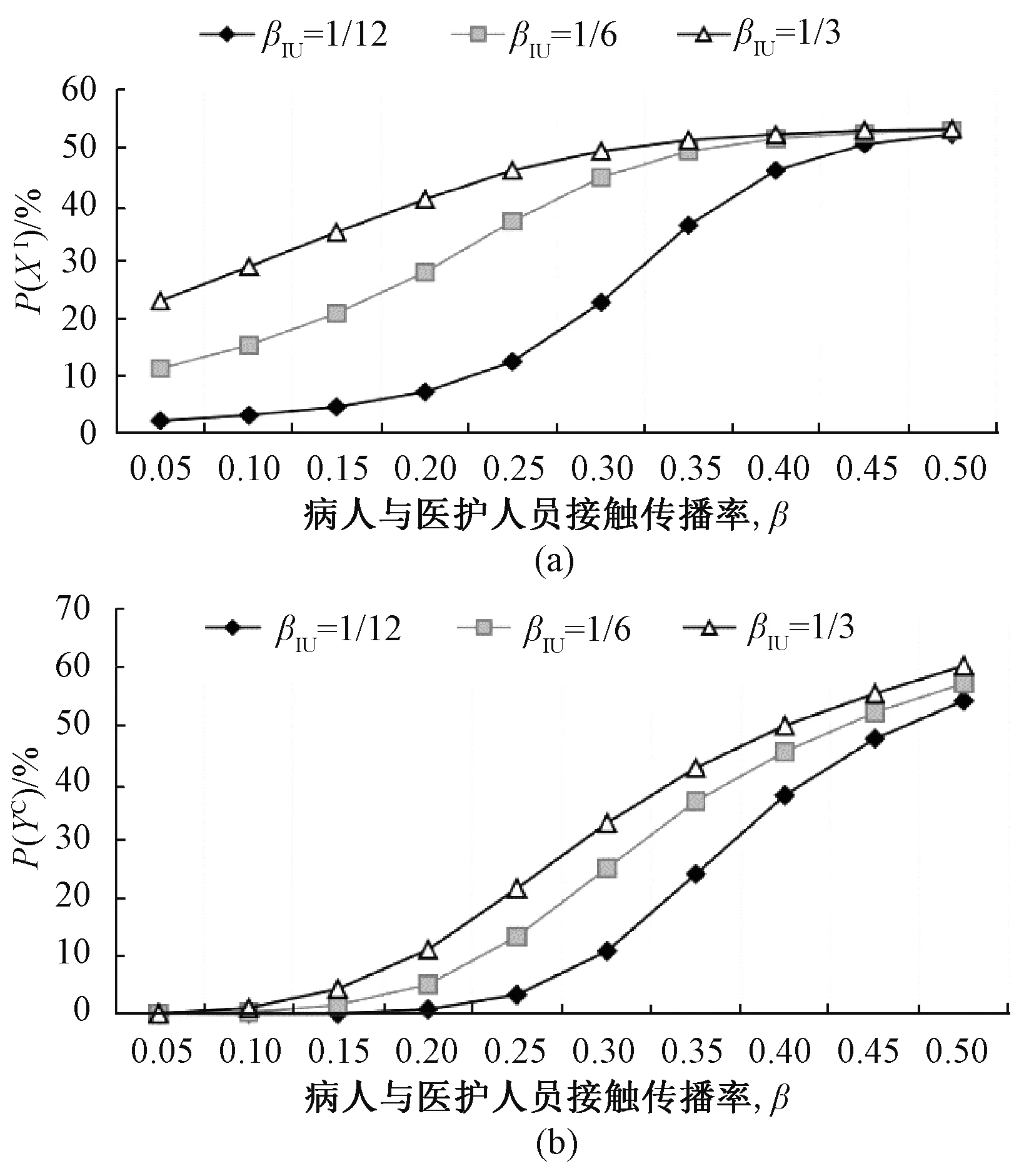
图3 病人及医护人员状态相对接触传播率的变化
图4所示为评估医护人员洗手频率(洗手频率(依从性)=每天平均洗手次数/每天最高洗手次数,本文取20)及入院病菌携带率对院感传播的影响。由图4(b)可见,当医护人员洗手频率从0.25提高至0.7时,医护人员成为病菌携带者的比例从50%降低至5%以下。由图4(a)可见,当病菌携带概率值较低(σ≤0.05)时,提高洗手频率降低医护人员成为污染者的概率,从而减少感染病人的概率;当σ=0.01时,医护人员洗手频率从0.25提高至0.85,感染病人比例从50%降低至3%;然而,当σ较高(如0.1)时,无论医护人员洗手频率多高,都无法降低感染病人比例。这主要是因为提高洗手频率只能降低医护人员携带病菌概率,减少医护人员与病人接触感染数,但是无法降低σ值。病人入院携带的病菌是整个病房院感传播的传染源,对于病房系统感染传播影响最大,所以病人入院病菌携带率是院感传播控制的重要指标。

图4 病人及医护人员状态相对洗手频率及病菌携带率变化
图5所示为评估感染病人监测率对院感传播的影响,感染病人监测一方面是病人入院时的监测,监测其是否感染或携带病原菌;另一方面是对住院感染病人的监测。由图5(a)可见,无论σ取值多少,当监测率γ从0.05提高至0.7时,感染病人的比例从50%降低至10%以内,故对于入院携带病原菌的病人或感染的病人,要早预防、早发现、早隔离。当病人住院时长增加时,病人感染风险增大,故提高病人出院率,有利于降低病人感染风险。
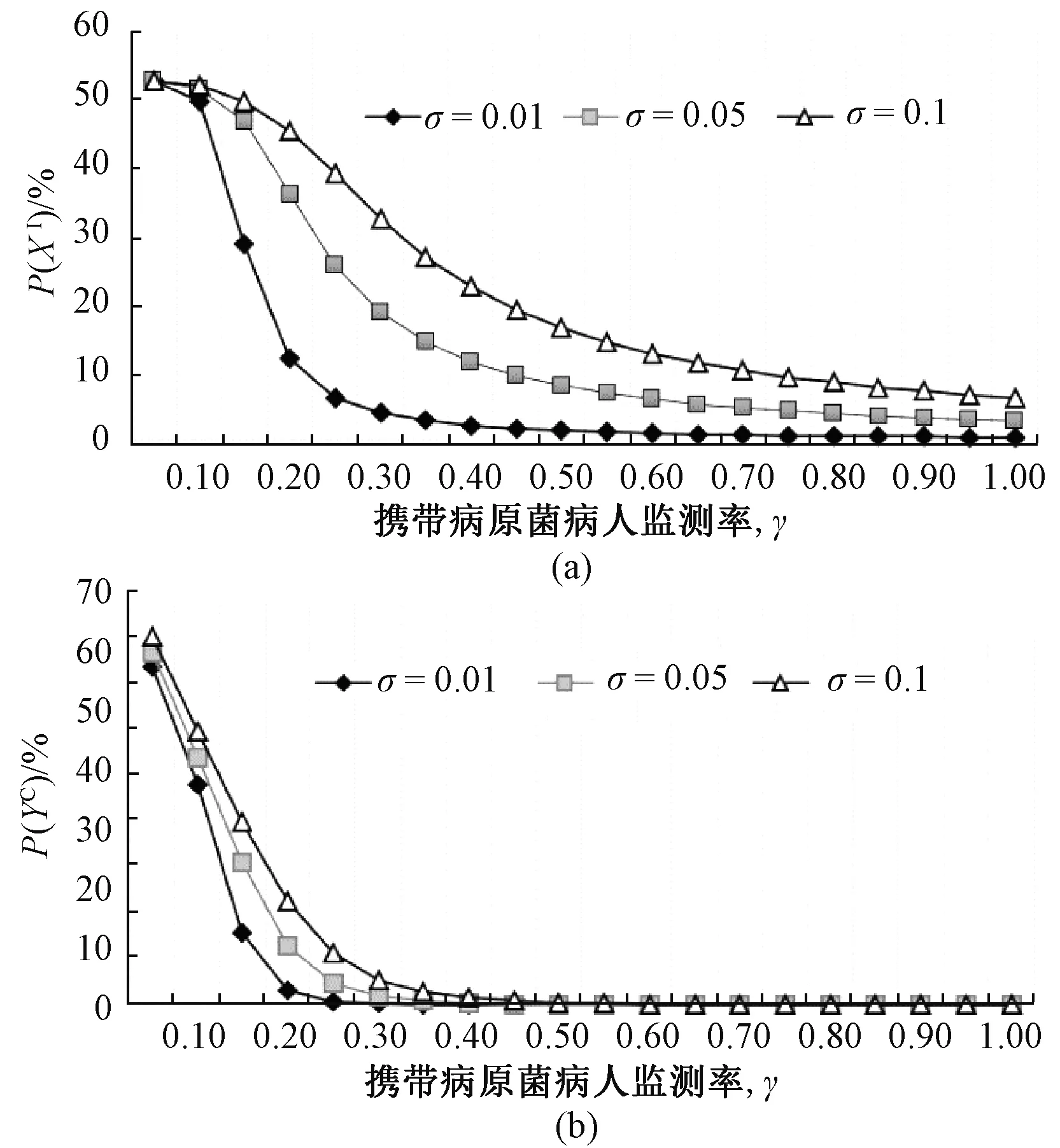
图5 病人及医护人员状态相对监测率及病菌携带率变化
图6所示为评估病人出院率对院感传播的影响。由图6(b)可见,当σ较小(取0.01)时,病人出院率从0.05提高至0.4时,感染病人从40%降低至10%;当σ较高(≥0.05)时,提高病人出院率对于降低感染病人比例影响较小。这主要是因为当病人携带病原菌比例较高时,提高病人出院率导致病房系统人员“大进大出”,系统病原菌增多,院感传播可能性增加。病人出院的同时存在感染风险的病人入院,并没有降低系统的感染传播风险。
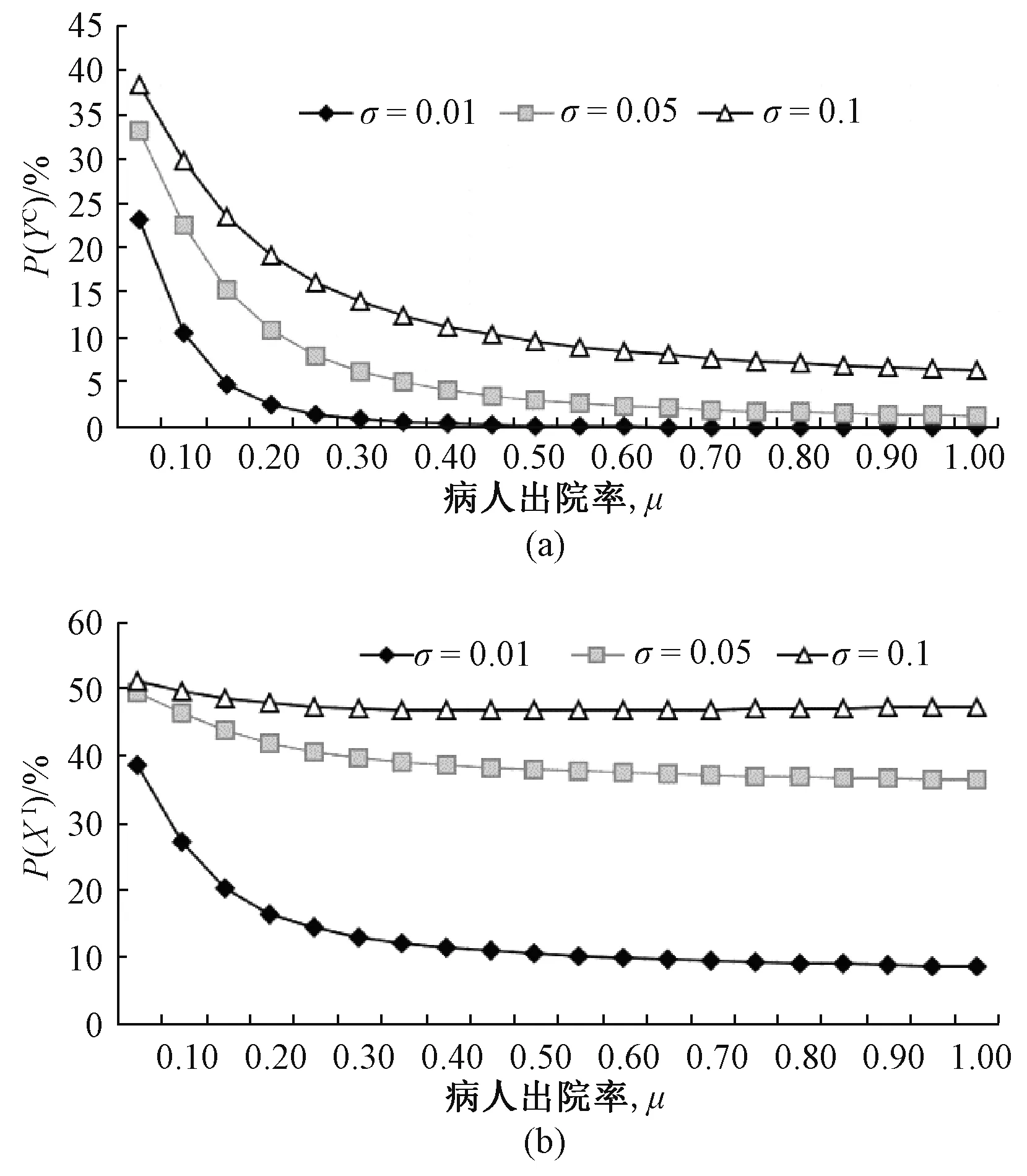
图6 病人及医护人员状态相对出院率及病菌携带率的变化
通过调整传播参数,验证实际院感管控措施的有效性。结果发现,病人入院携带病原菌概率是影响院感传播的重要参数。当入院携带病原菌概率较低(<0.05)时,提高医护人员洗手频率及出院率,可以有效降低感染风险。对于携带病菌病人或感染病人,需要做到早预防、早发现、早隔离。其中有效的管控措施主要有:①病人入院。监测病人是否感染或携带病原菌。②病人住院。提高医护人员的洗手频率(≥0.7),降低接触传播率,提高存在感染风险病人的监测率(≥0.7)。③病人出院。提高病人出院率,重点看护住院时间较长病人。
4 结语
仓室模型在构建院感传播过程中未能区分出院病人状态,导致重复计算接触感染数,从而高估了系统感染风险。本文基于这一问题,以多维连续时间马尔可夫链(MCTMC)为研究框架,精准刻画病人及医护人员的感染状态及其演变过程。结合SIS传播机制,构建MCTMC-SIS 传播模型,从离散个体角度建模分析疾病在连续时间维度上的演变过程,突破了仓室模型中群体一般性的局限。最后,通过数值仿真验证了实际护理策略的有效性,并评估传播参数的重要性。结果显示,病人携带病原菌概率对院感传播影响较高。当入院病人携带病菌概率较高(≥0.05)时,提高病人出院率及医护人员洗手频率,无法有效降低医院感染风险。在实际防控中需提早监测感染患者,降低病人感染风险。但是在院感传播中存在多种病菌且感染前存在潜伏期,本文未考虑不同病原菌交互影响及病人潜伏期,与实际传播存在一定的差距,这些将在后续工作中进一步讨论。

