索利那新联合盐酸坦索罗辛对女性非肌层浸润膀胱癌术后膀胱灌注影响的对照研究
夏 川,杨 云,郭海军
(四川护理职业学院附属医院,四川省第三人民医院泌尿外科,四川 成都 610100)
膀胱癌(bladder cancer,BC)是我国发病率最高的泌尿系统肿瘤[1]。临床上分为非肌层浸润性膀胱癌(NMIBC)和肌层浸润性膀胱癌(MIBC)。膀胱癌患者中75%~85%为NMIBC,经尿道膀胱肿瘤电切(TURBT)结合术后膀胱药物灌注是目前所推荐的NMIBIC治疗方法[2],术后膀胱灌注不仅可杀死膀胱内残留的肿瘤细胞,而且可控制或消除肉眼难以发现的原位癌及癌前病变,有助于降低膀胱癌术后复发和进展[3]。研究表明膀胱内药物灌注的保持时间与膀胱癌复发具有相关性,化疗药物在膀胱灌注后至少需在膀胱内保留30分钟以上[4],TURBT术后膀胱创面和药物灌注诱发的以膀胱过度活动症(OAB)为主的下尿路症状对膀胱药物灌注保持时间有较大影响,以往改善TURBT术后膀胱药物灌注保持时间多强调膀胱灌注操作技巧和灌注前准备。本文联合索利那新和盐酸坦索罗辛用于女性非肌层浸润膀胱癌患者,以评估其改善术后膀胱药物灌注保持时间和下尿路症状的有效性和安全性。
1 资料与方法
1.1 一般资料2018年1月至2020年8月我院治疗的40例NMIBC女性患者,纳入标准:临床和病理诊断NMIBC,并且影像学检查未见上尿路肿瘤及转移灶,单发或多发膀胱肿瘤,采用TURBT术式。排除标准:合并其他膀胱疾病或(和)尿道疾病者;不能采用TURBT手术方式或术中发生膀胱穿孔并发症;术前膀胱过度活动症评分(OABSS)≥5分;未能完成膀胱灌注疗程及随访者;膀胱癌同时进行免疫治疗;对索利那新或(和)盐酸坦索罗辛药物过敏。年龄50~81岁,其中单发肿瘤23例,多发肿瘤17例,按照TNM分期标准:T1期低级别11例,T1期高级别29例,所有病例由同组医生实施TURBT术,术中肉眼观察、术后病理检查证实为非肌层浸润尿路上皮癌。利用SPSS 22.0软件,按1∶1比例确定分组,列出随机分组序号和随机数字,在接诊患者满足入组条件后随机入组。将患者分为试验组(索利那新组联合盐酸坦索罗辛治疗)和对照组(盐酸坦索罗辛治疗)各20例,两组年龄、肿瘤大小、肿瘤数量、病理分期、术前OABSS评分等基线资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组基线资料比较
1.2 方法在常规完成TURBT术后第一日开始药物治疗,试验组口服索利那新[安斯泰来制药(中国)有限公司,国药准字J20140096]5mg,每日1次,盐酸坦索罗辛缓释胶囊[安斯泰来制药(中国)有限公司,国药准字H20000681]0.2 mg,每日1次。对照组口服盐酸坦索罗辛缓释胶囊0.2 mg,每日1次,用药至术后6周。膀胱灌注药物为吉西他滨(江苏豪森药业集团有限公司,国药准字H20030105)1.4 g+50 ml 0.9%氯化钠注射液,术后24小时完成即刻灌注,术后1周开始诱导灌注,每周1次,共6次,维持灌注每4周1次至1年。
1.3 观察指标①膀胱药物灌注保持时间;记录术后24小时及1、2、3、4、5、6周膀胱药物灌注保持时间。②OABSS评分:分别在术后1、2、3、4、5、6周进行OABSS评分。③不良反应:记录用药治疗周期内头晕、低血压、心动过速、口干、便秘、尿潴留发生率。
1.4 统计学方法采用SPSS 20.0统计学软件处理数据。计量资料以均数±标准差表示,组间比较采用重复测量数据方差分析及LSD-t检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组膀胱药物灌注保持时间比较试验组术后24小时和1~4周膀胱药物灌注保持时间均高于对照组(P<0.05),分别在术后2周和4周达到1小时和2小时的膀胱灌注维持时间,而对照组在术后3周和5周达到膀胱灌注药物保持1小时和2小时,两组术后5、6周时膀胱药物灌注保持时间比较,差异无统计学意义(P>0.05)。见表2。
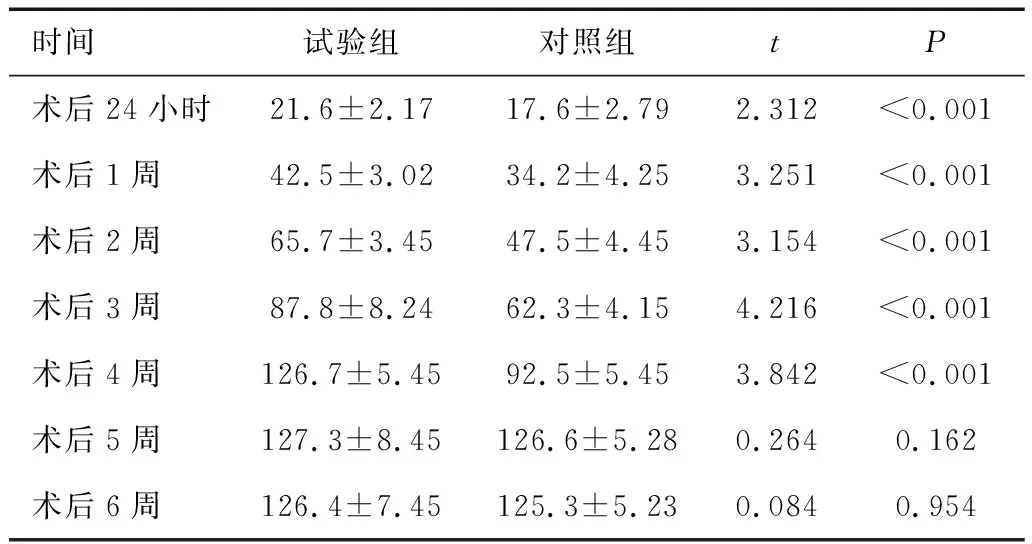
表2 两组膀胱药物灌注保持时间比较 (min)
2.2 两组膀胱灌注后OABSS评分比较两组术前OABSS评分比较,差异无统计学意义(P>0.05),试验组术后1~5周OABSS评分低于对照组(P<0.05),两组术后6周OABSS评分比较,差异无统计学意义(P>0.05)。见表3。
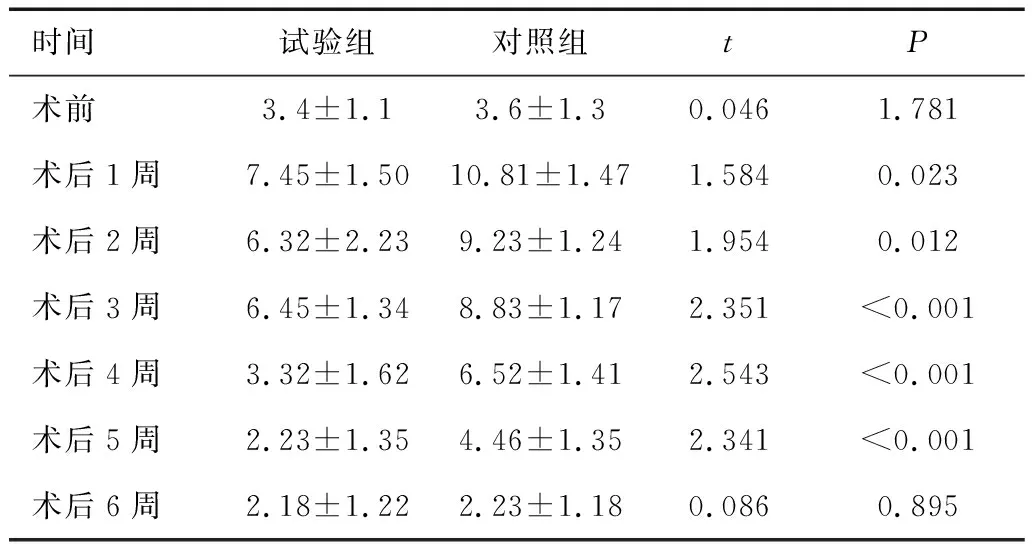
表3 两组OABSS评分比较 (分)
2.3 两组不良反应发生率比较两组头晕、低血压、心动过速、口干、便秘、尿潴留等不良反应发生率比较,差异无统计学意义(P>0.05)。见表4。
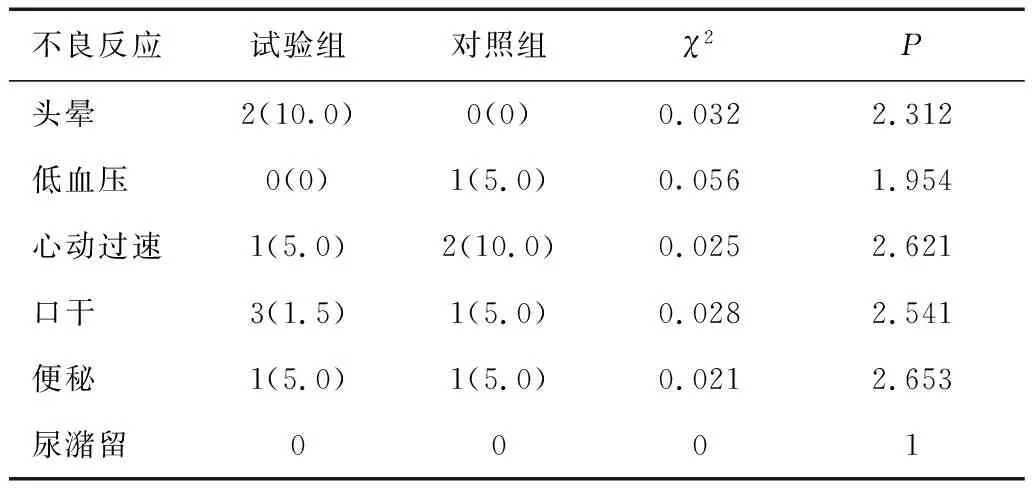
表4 两组不良反应发生率比较 [n(%)]
3 讨论
TURBT术为NMIBC的常用手术方式,高临床分期、多发肿瘤、低分化等为术后再次复发的独立危险因素[5],但术后膀胱药物灌注是预防术后复发的重要措施[6]。吉西他滨具有全身吸收较少、血浆药物浓度低和患者耐受性较好的特点,是一种临床常用的膀胱灌注化疗药物[7]。在TURBT术后即刻灌注吉西化滨能降低血管内皮生长因子(VEGF)水平,有效预防术后复发,其不良反应发生率低于羟基喜树碱等药物[8,9]。膀胱化疗药物灌注的局部不良反应较全身反应更为常见[10],女性膀胱癌患者术后膀胱手术创面刺激、术前并存糖尿病、高龄等多因素协同化疗药物引发下尿路症状,尤其以OAB为突出表现,降低术后膀胱灌注的依从性,影响膀胱癌的手术治疗效果。除选择较低不良反应的灌注化疗药物和优化灌注措施外,研究还发现索利那新能有效改善膀胱灌注引发的尿路刺激征[11]。为减少性别、肿瘤分期的影响,本研究设计了联合索利那新和盐酸坦索罗辛用于女性非肌层浸润膀胱癌TURBT术后患者,选择吉西他滨为灌注药物,评估其改善膀胱药物灌注的有效性和安全性。
通过本研究发现,索利那新联合盐酸坦索罗辛能有效改善术后吉西他滨膀胱药物灌注保持时间。试验组在术后24小时和1~4周的膀胱药物灌注保持时间均优于对照组,分别在术后2周和4周达到1小时和2小时的膀胱灌注维持时间,而对照组在术后3周和5周达到膀胱灌注药物保持1小时和2小时,两组在术后4周内的膀胱药物灌注保持时间差异有统计学意义,术后5、6周时两组差异无统计学意义。尽管加强灌注前后的全程管理能改善膀胱灌注的满意度和依从性,但需投入大量人力和优化流程设计[12],本研究发现通过药物的联合应用同样能明显改善膀胱灌注效果。两组OABSS术前评分无明显差异,试验组在术后1、2、3、4、5周各时间点能明显降低OABSS评分,在术后6周时两组OABSS评分无明显差异,推测术后膀胱创面愈合时间在4周以上,手术创面刺激对OABSS评分有较大影响,联合用药能改善患者膀胱灌注后化学性膀胱炎的OAB症状,因而在术后6周创面愈合时两组获得无明显差异的临床效应。同时,联合用药的试验组与单一用药的对照组在用药周期内不良反应率比较差异无统计学意义,联合用药的临床安全性与单一用药一致,在临床获益同时不增加不良反应发生率。
盐酸坦索罗辛能高选择性阻断膀胱颈、后尿道平滑肌中α1受体,降低张力而有助于排尿,而且通过松弛膀胱逼尿肌提升膀胱容量和储尿能力,常用于女性膀胱过度活动症治疗[13]。索利那新具有对M3受体的高选择性,用药后能改善膀胱顺应性、逼尿无抑制收缩次数、膀胱初次排尿感、最大膀胱容量、最大尿流率等多项指标[14]。索利那新和盐酸坦索罗辛由于作用途径不同,联合用药后其改善储尿期症状的临床效应要优于单一用药。由于女性患者通常不存在尿流梗阻因素,下尿路症状中的尿急、尿频等OAB症状为影响膀胱化疗药物灌注保持时间的重要因素,本研究选择术前OABSS评分小于5分的女性非肌层浸润膀胱癌患者,以评价联合用药的临床效果。以往研究发现索利那新能降低老年女性膀胱癌患者膀胱灌注后OABSS评分,提高了生活质量,但对可能影响膀胱灌注效果的膀胱灌注保持时间与索利那新之间的关系未做深入研究[15],本研究发现联合索利那新和盐酸坦索罗辛除能改善膀胱灌注期间以OAB为主的下尿路症状外,也能快速达到吉西他滨灌注所需要的1小时到2小时的膀胱灌注保持时间,有助于术后按化疗药物要求完成膀胱灌注和预防肿瘤复发。由于未纳入男性非肌层浸润膀胱癌病例,联合索利那新和盐酸坦索罗辛在男性是否达到同样研究结果,尚有待进一步研究。
综上所述,联合索利那新和盐酸坦索罗辛能改善女性非肌层浸润膀胱癌患者术后膀胱灌注保持时间,迅速达到膀胱药物灌注保持时间要求和改善OABSS评分,且不增加不良反应发生率,有助于提高术后膀胱药物灌注依从性。

