基于Tirm序列纹理特征联合TIC曲线鉴别乳腺良恶性病变的价值
王铭,王秀兰,张继,孙中茹,田为中*
乳腺癌是女性恶性肿瘤发病率较高的肿瘤之一,因其病理结构复杂,故术前诊断困难。动态磁共振增强成像(dynamic cont r ast-enhanced MRI,DCE-MRI)是乳腺癌检测最敏感的成像方法,敏感度高达93%[1]。时间-信号强度(time signal intensity cur ve,TIC)曲线是DCE-MRI动力学的基础,可以反映乳腺癌病灶的血流灌注率和流出率,描述病变的灌注情况。既往一项研究[2]表明,TIC曲线能够作为预测模型中可靠的恶性独立预测因子,联合ADC值可提高诊断乳腺癌的敏感度。纹理分析可以提取肉眼无法识别的纹理特征,提供有关肿瘤微环境的相关信息,进而揭示肿瘤的异质性[3],其中灰度共生矩阵(gr ay l evel co-occur r ence matr ix,GLCM)是最常用的二阶纹理分析方法。近年来,已有DCE-TIC联合其他参数在鉴别乳腺良恶性肿瘤方面的研究[2,4],鲜见TIC曲线联合纹理参数分析鉴别二者的研究,本研究探讨基于T2反转恢复压脂(t ur bo inver sion r ecover y magnit ude,Tir m)序列的GLCM纹理特征参数联合DCE-TIC曲线鉴别乳腺良恶性病变的价值。
1 材料与方法
1.1 一般资料
前瞻性收集泰州市人民医院数据库检索2018年1月至2020年7月因乳腺病变接受MRI检查的女性患者。排除标准:(1)术前2周前未行乳腺MRI平扫及动态增强扫描;(2)所有病灶未经手术病理证实;(3)行MRI检查前行穿刺活检术后、新辅助放化疗;(4)图像质量差,不能用于纹理分析。经筛选共52例女性患者符合入组标准,共64个病灶,患者年龄23~73(44.5 2±9.7 6)岁,肿瘤直径0.5 ~7.0 (2.0 0±1.1 5)cm。本研究经过本单位医学伦理委员会批准(批准文号:KY201813801),受试者均已签署知情同意书。
1.2 仪器与方法
使用Siemens Skyr a 3.0 T和Siemens Ver io 3.0 T超导MR扫描仪及专用4通道乳腺线圈进行扫描。患者取俯卧位,双侧乳腺自然悬垂适当固定于线圈中。扫描顺序如下:(1)轴位Tir m序列[TR 4000~6340 ms,TE 45~70 ms,层厚4.0 mm,视野(340~350)mm×(340~350)mm,层厚4.0 mm,层间距0.4 ~1.2 mm,矩阵320~448×256~358];(2)轴位T1WI序列[TR 5.9 ~6.0 ms,TE 2.2 3~2.3 4 ms,层厚1.2 ~4.0 mm,视野(340~360)mm×(340~360)mm,层厚1.2 ~2.0 mm,层间距0.2 4~0.4 mm,矩阵448×358];(3)双乳矢状位T2WI抑脂序列[TR 3010~5710 ms,TE 64~75 ms,视野18 cm×18 cm,层厚4.0 mm,层间距0.8 mm,矩阵256~320×210~240];(4)轴位扩散加权成像(dif f usion-weighted imaging,DWI)[TR 5430~6600 ms,TE 55~85 ms,层厚4~5 mm,视野(320~340)mm×340 mm,b=50、400、800、1000 s/mm2,层厚4~5 mm,b=50、400、800、1000 s/mm2,层间距2~5 mm,矩阵200~220×170~220]及ADC图像;(5)轴位DCE-MRI扫描:采用3D FLASH序列[TR 4.1 7~4.5 1 ms,TE 1.5 5~1.6 1 ms,层厚0.9 ~1.0 mm,视 野340 mm×340 mm,层 厚0.9 ~1.0 mm,层 间 距0.1 8~0.2 mm,矩阵(320~448)×(256~300)],重复扫描6次,第1次扫描后间隔20 ms注射对比剂,并在注射结束的同时开始后续扫描。对比剂采用钆喷酸葡胺注射液(0.1 mmol/kg),以高压注射器静脉团注(2.0 mL/s)。
1.3 图像分析
1.3 .1 DCE-TIC的绘制
将DCE-MRI图像传至后处理工作站,手动选取ROI,选取病灶强化最明显且认为恶性程度较高的区域,尽量避开坏死、囊变区域,形态为多边形或圆形,面积需小于病灶面积但大于3个体素。利用Mean-Cur ve后处理软件分析得出ROI的TIC曲线,记录TIC曲线类型,参照Kuh1分型分为3型[5]:Ⅰ型为缓升型,Ⅱ型为平台型,Ⅲ为流出型。
1.3 .2 纹理分析方法
从PACS工作站将所有研究对象的Tir m序列图像以BMP格式导入MaZda纹理分析软件,由2名具有乳腺肿瘤MRI诊断经验的副主任医师参考DWI及延迟增强扫描图像,遵循盲法原则共同协商选择Tir m中病灶最大层面,使用三维感兴趣区编辑器(3D ROI editor)手动勾画ROI,且将其放置在肿瘤的边界内(图1)。软件自动提取出灰度共生矩阵参数,包括角秒矩、对比度、相关性、平方和、逆差距、均和、均差、和熵、熵、差方差、差熵。为减小亮度和对比度变化对结果的影响,在提取纹理特征前将图像灰阶范围进行标准化处理。

图1 右乳浸润性导管癌的ROI测量图,红色区域为肿瘤实质覆盖区图2 角秒矩、对比度、平方和、均和、均差、熵和熵及差熵对乳腺良恶性病变诊断效能的ROC曲线 图3 纹理参数、TIC曲线及纹理参数联合TIC曲线对乳腺良恶性病变诊断效能的ROC曲线Fig.1 ROI sketch of invasive ductal carcinoma of right breast,the red area is the parenchymal coverage of the tumor.Fig.2 The ROC curve of the diagnostic efficiency of Ang Sc Mom,Contrast,Sum of Sqs,Sum Averg,Varnc,Entropy,Sum Entrp and Dif Entrp for breast benign and malignant lesions.Fig.3 The ROCcurve of texture parameter,TIC curve and texture parameter combined with TICcurve in the diagnosis of benign and malignant breast lesions.
1.4 统计学方法
使用SPSS 22.0 软件进行统计分析。对所有计量资料进行正态性检验,符合正态性分布的数据以均数±标准差表示,行独立样本t检验比较;非正态分布的数据以中位数(上下四分位数)数表示,采用Mann-Whit neyU检验进行比较。计数资料对比行χ2检验。绘制ROC曲线并获得各纹理参数AUC,选取两组间差异有统计学意义的纹理参数与TIC曲线进行多因素Logist ic回归分析建立回归模型,对各参数模型绘制ROC曲线评估诊断效能。P<0.0 5为差异有统计学意义。
2 结果
2.1 病理结果
52例患者,共64个病灶,病理结果显示,31个良性病变(包括15个纤维腺瘤、1个腺病、3个腺病伴纤维腺瘤、2个纤维腺瘤伴感染、1个囊肿、2个囊肿伴感染、3个腺病伴导管内乳头状瘤、4个肉芽肿性乳腺炎);33个恶性病变(包括28个浸润性癌,1个浸润性癌合并导管内微乳头状癌和浸润性微乳头状癌,1个黏液癌,2个导管内癌,1个导管内癌伴部分导管内微乳头状癌)。
2.2 TIC类型比较
良性病变组TIC曲线类型以Ⅰ型(58.1 %)为主,恶性病变组以Ⅲ型(57.6%)曲线为主,差异有统计学意义(χ2=39.9 5,P<0.0 5)。TIC曲线诊断乳腺恶性病变的敏感度、特异度和准确度分别为97.0 %(32/33)、58.1 %(18/31)和78.1 %(50/64),见表1。

表1 乳腺肿瘤良、恶性病变组动态增强TIC曲线类型分布(n/%)Tab.1 Dynamic enhanced TICcurve type distribution in benign and malignant breast tumor groups(n/%)
2.3 GLCM参数分析结果
利用统计学软件提取出Tir m图像中差异有统计学意义的GLCM参数8个,包括角秒矩、对比度、平方和、均和、均差、熵、和熵、差熵。良性病变组的对比度、平方和、均差、熵、和熵和差熵均低于恶性病变组,良性病变组角秒矩、均和高于恶性病变组,差异有统计学意义(P均<0.0 5),见表2。
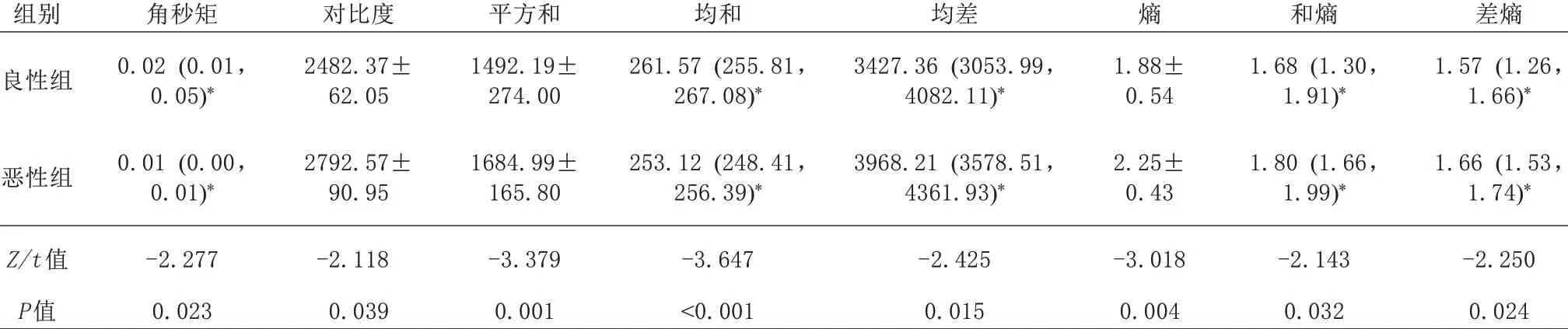
表2 乳腺肿瘤良、恶性病变组T2反转恢复压脂图像纹理特征参数比较Tab.2 Comparison of texture feature parameters of Tirm images in benign and malignant breast tumor groups
2.4 ROC曲线分析
GLCM参数、TIC曲线及联合预测因子在乳腺良、恶性病变组中的ROC诊断曲线见图2、3。GLCM参数的AUC、最佳临界值及敏感度和特异度见表3。GLCM参数中,角秒矩、对比度、平方和、均和、均差、熵、和熵和差熵 的AUC分 别 为0.6 66、0.6 10、0.7 29、0.7 65、0.7 23、0.6 87、0.6 56和0.6 64,以 均 和 的AUC最 高,其 以256.4 1为临界值,敏感度和特异度分别为75.8 %、77.4%。GLCM参数联合TIC曲线的AUC、敏感度、特异度和准确度见表4。GLCM参数联合TIC曲线的AUC为0.9 59,其敏感度、特异度和准确度分别为84.8 %、96.8 %、90.6 %,诊断效能分别优于GLCM参数和TIC曲线。
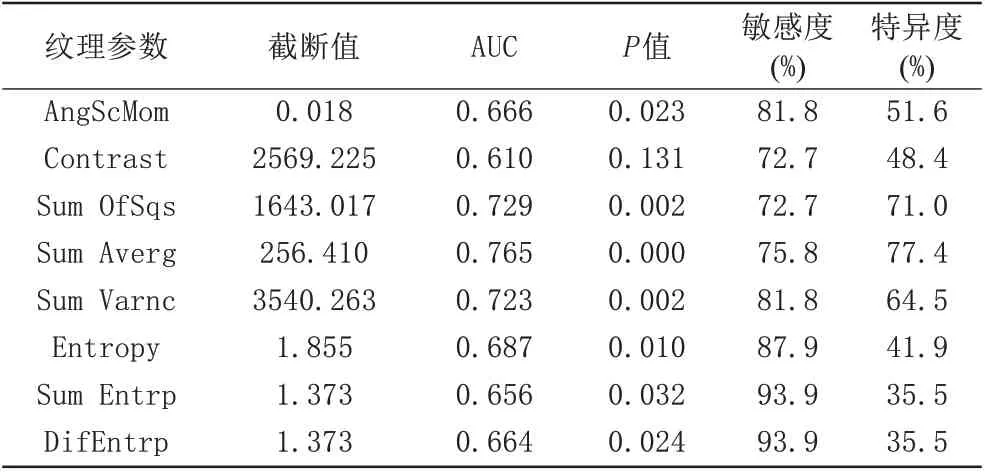
表3 乳腺肿瘤良、恶性病变组T2反转恢复压脂图像纹理参数的ROC分析Tab.3 ROCanalysis of texture parameters of Tirm images in breast tumor benign and malignant lesion groups

表4 T2反转恢复压脂图像纹理参数、TIC曲线及纹理参数联合TIC曲线对乳腺良恶性病变的诊断效能Tab.4 The diagnostic efficiency of Tirm image texture parameters,TIC curve and texture parameter combined with TICcurve for breast benign and malignant lesions
3 讨论
乳腺癌是一种在基因组、组织学和影像学分析中均表现为异质性的肿瘤。磁共振成像已经广泛应用于乳腺癌的诊断、治疗及预后评估等方面,其成像方式主要包括T2WI、DCE-MRI、DWI等。Yuen等[6]通过研究乳腺癌DWI的形态学和T2WI的瘤内信号强度,通过DWI和T2WI联合能够评估乳腺癌的不同亚型。Zhang等[7]通过T2WI、扩散峰度成像(dif f usion kur t osis imaging,DKI)的影像学特征和DCE-MRI药代动力学参数图的联合模型提高了乳腺良恶性病变的诊断效能。但是,由于乳腺良恶性病变在形态、信号特征及血流动力学表现有重叠,并不能有效提供肿瘤的足够信息。本研究利用纹理分析技术,基于Tir m序列提取肉眼无法识别的瘤内纹理特征,比较乳腺良恶性病变组的纹理特征差异,量化肿瘤的异质性,并联合TIC曲线,提高鉴别诊断的准确性。
3.1 DCE-TIC曲线在乳腺良恶性病变的鉴别诊断价值
有研究表明,恶性病变依赖于新生血管和微血管的生长[5],血管密度高,管壁通透性高,增强扫描后多表现为早期强化,后期廓清快,TIC曲线以Ⅲ型多见(19/33)。乳腺良性病变由于血管反应性增生,通透性略升高且血管密度较低,TIC曲线以Ⅰ型多见(18/31),而有一些乳腺良恶性病变表现为Ⅱ型曲线。本研究将Ⅰ型曲线诊断为良性病变,Ⅱ、Ⅲ型曲线诊断为恶性病变。结果显示,以TIC曲线类型为标准诊断乳腺癌的敏感度较高(97.0%),但特异度相对较低(58.1 %),与Yang等[8]研究结果大致相似。由于乳腺良恶性病变在Ⅱ型曲线上有重叠,故单纯依赖TIC曲线诊断乳腺良恶性病变是不够的,需结合其他参数进行联合评价[9]。
3.2 GLCM纹理参数在乳腺良恶性病变的鉴别诊断价值
纹理分析是一种评估肿瘤异质性的无创方法。Zhao等[10]探讨了ADC全容积直方图和纹理分析对特发性肉芽肿性乳腺炎和浸润性乳腺癌的鉴别诊断价值,结果发现特发性肉芽肿性乳腺炎的差熵和熵显著低于浸润性乳腺癌,第5百分位数高于浸润性乳腺癌,第5百分位数差熵和熵在两组间有显著差异。三者联合的曲线下面积为0.7 78,准确度为79.3 %,敏感度为87.1 %。Mai等[11]研究了乳腺MRI纹理分析在乳腺纤维瘤和叶状肿瘤鉴别诊断中的价值,结果表明T2短时间反转恢复(T2 shor t t ime r ever sal r ecover y,T2-STIR)序列的纹理特征分析准确度较高(89.3 %),AUC为0.8 9,优于MRI其他序列的纹理特征。Wang等[12]认为基于扩散加权成像的GLCM参数可以鉴别乳腺良恶性肿瘤,乳腺恶性肿瘤的能量和相关性低于良性肿瘤,对比度和熵值高于良性肿瘤。本研究结果显示,乳腺良性病变组及恶性病变组Tir m序列上的GLCM参数(角秒矩、对比度、平方和、均和、均差、熵、和熵、差熵)差异均有统计学意义(P<0.0 5)。在二阶GLCM纹理特征中,对比度反映图像的灰度变化量,对比度越高,表明图像中存在越多的噪声或纹理褶皱,图像越不清晰[13]。乳腺恶性病变较良性病变对比度高,表明恶性病变中存在较高的噪声或皱褶纹理,这可能与局部异质性强度有关。熵反映衡量图像纹理的随机性以及图像所包含的信息量,图像纹理越复杂,熵值越大[14]。既往的一项研究[15]发现,ADC的熵值与乳腺癌的Ki-67的表达状态具有相关性,Ki-67高表达组的ADC熵值高于Ki-67低表达组,ADC熵值对乳腺癌Ki-67状态的预测价值优于平均ADC值,表明了ADC熵值会随着组织结构显著的异质性、不均匀而增加。本研究中除角秒矩和均和外,乳腺恶性病变组的对比度、平方和、均差、熵、和熵和差熵均高于良性组,说明恶性病变的癌细胞异常增殖,密度增高,排列紊乱,图像纹理沟纹深、复杂、粗糙,肿瘤异质性强。这与其他学者研究的结果相似[16-19]。
3.3 联合应用DCE-TIC曲线、GLCM纹理参数对乳腺癌的诊断效能分析
利用ROC曲线对DCE-TIC曲线、GLCM纹理参数及二者联合的诊断价值进行评估,得到TIC曲线的AUC为0.8 96,敏感度为97.0 %,特异度为58.1 %,准确度为78.1 %。GLCM纹理参数联合诊断的AUC为0.8 96,敏感度为87.9 %,特异度为87.1 %,准确度为87.5 %。TIC曲线和GLCM各纹理参数诊断乳腺良恶性病变的特异度相对较低,这与国内外研究结果相一致[20-22]。联合TIC曲线与GLCM纹理参数对乳腺良恶性病变进行鉴别诊断时,其AUC为0.9 59,敏感度为84.8 %,特异度提高到96.8 %,准确度提高到90.6 %,能有效提高TIC曲线和GLCM纹理参数对乳腺癌的鉴别诊断效能,体现了磁共振既能利用纹理分析技术反映肿瘤组织的异质性,又能反映血流动力学特征,有助于术前对乳腺肿瘤良恶性病变的鉴别诊断,对患者的治疗方式选择具有一定的临床意义。
本研究的局限性在于:(1)ROI选取的是病灶最大层面,但肿瘤是立体的,不能体现肿瘤整体特征;(2)仅使用Tir m图像进行纹理特征分析,未来将联合其他序列图像进行分析;(3)本研究属于小样本量的前瞻性研究,内在的变化和偏差可能会影响结果,在今后的研究中有待收集更多样本数据进行进一步验证。
综上所述,基于Tir m序列图像的灰度共生矩阵纹理特征联合TIC曲线可提高乳腺良恶性病变的诊断价值,对指导临床制定正确的诊疗方案具有重要意义。
作者利益冲突声明:全体作者均声明无利益冲突。

