高频振荡机械通气治疗儿童急性呼吸窘迫综合征的临床效果研讨
赵红英
大理大学第一附属医院儿科,云南大理 671000
ARDS属于儿科危重症,是由多种病因(如感染、创伤、休克、中毒等)引发的急性肺部弥漫性损伤[1]。ARDS病情进展快,症状表现以进行性呼吸衰竭、呼吸功能不全等为主,若治疗不及时,可致患儿死亡[2]。机械通气支持为治疗ARDS的重要措施之一,目前,高频振荡通气(HFOV)的应用较为广泛,其作用原理是采取正负压交替的方式在气道中利用振动膜或者活塞通过振荡气流帮助患儿通气,该通气支持方式具备潮气量小、频率高等诸多优点,能有效预防容量伤、气压伤等问题,是肺保护性通气的有效方法[3-4]。为进一步探究HFOV用于ARDS患儿治疗中的效果,笔者择取2016年1月—2020年6月该院儿科接收的100例ARDS患儿为观察对象,现报道如下。
1 对象与方法
1.1 研究对象
择取该院儿科接收的100例ARDS患儿为观察对象,纳入标准:所有患儿均参照2012年柏林会议制定发布的ARDS诊断标准予以确诊,胸片显示III、IV级ARDS征象。排除标准:因先天性心脏病、肺发育不良、原发性Ps缺乏、气胸等病症而诱发ARDS的患儿。依照治疗方案的不同将上述患儿分别列入试验组与传统组,各50例,研究组:男患儿28例,女患儿22例;年龄8个月~7岁,平均(5.6±1.73)岁;原发病:31例重症肺炎,12例肺严重外伤,7例其他。传统组:男患儿27例,女患儿23例;年龄7个月~6岁,平均(5.4±1.71)岁;原发病:34例重症肺炎,10例肺严重外伤,6例其他。两组患儿的上述基线资料经比较差异无统计学意义(P>0.05)。具有可比性。该研究接受医院伦理委员会的审核及监督,患儿家属自愿签订了知情同意书。
1.2 方法
两组患儿均行常规急救措施,即积极治疗原发病,予以抗感染治疗、维持机体水电解质酸碱平衡、加强营养支持;此前提下,两组都实施气管插管、充分清除气道分泌物后接通呼吸机进行治疗,当中,传统组实施常频机械持续控制通气治疗,试验组实施高频振荡机械通气治疗,具体操作如下。
①传统组:选用瑞士菲萍常频新生儿/小儿呼吸机进行通气支持治疗,在容量控制通气联合PEEP的条件下实施肺保护性机械通气,参数调整:潮气量为5~8 mL/kg,呼吸频率为45~60次/min,将动脉血气参数控制于正常值水平。
②研究组:在通气前保持10 s肺膨胀,选用瑞士菲萍高频新生儿/小儿呼吸机进行通气支持治疗,按照患儿病情及实际情况,合理设置相关参数:通气频率为2~200次/min,吸气时间为0.1~2.0 s,呼气时间为0.2~3.0 s,PEEP为0~30 cmH2O,PIP为4~80 cmH2O,吸入流量为2~32 L/min,呼出流量为4~20 L/min,氧浓度为21%~100%(体积);通气治疗期间,保持通气频率、吸气时间恒定,逐渐改善患儿氧合功能参数。
撤机指征[5]:患儿生命体征平稳,脸色红润,SaO2>0.90,PaO2>7.9 kPa,pH值酸碱度为7.35~7.45,血气监测指标和肺通气状况得到显著改善。
1.3 观察指标
统计两组患儿治疗后存活率及胸片恢复正常时间、机械通气时间、ICU留置时间;在治疗前和治疗72 h后,监测两组患儿氧合功能参数[PaO2(动脉血氧分压)、PaCO2(动脉血二氧化碳分压)、OI(氧合指数)]及炎症因子[hs-CRP(超敏C反应蛋白)、PCT(降钙素原)、IL-6(白介素-6)、TNF-α(肿瘤坏死因子-α)]水平变化情况。
1.4 统计方法
采用SPSS 24.0统计学软件对数据进行分析,计量资料用(±s)表示,进行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗后患儿存活率情况对比
研究组存活48例,死亡2例,存活率96.00%(48/50);传统组存活46例,死亡4例,存活率92.00%(46/50);两组患儿存活率比较,差异无统计学意义(χ2=0.177,P=0.674)。6例死亡患儿均因多器官衰竭而致死。
2.2 两组存活患儿治疗时间情况对比
研究组存活患儿的胸片恢复正常时间、机械通气时间、ICU留置时间都显著短于传统组,差异有统计学意义(P<0.05),见表1。
表1 两组存活患儿治疗时间情况对比[(±s),d]
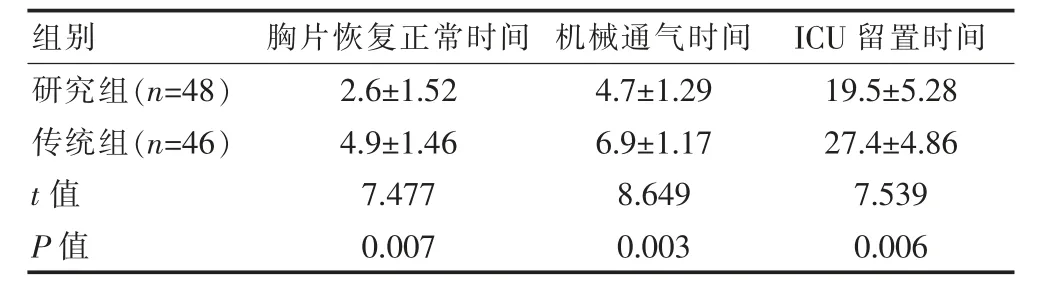
表1 两组存活患儿治疗时间情况对比[(±s),d]
组别 胸片恢复正常时间 机械通气时间ICU留置时间研究组(n=48)传统组(n=46)t值P值2.6±1.52 4.9±1.46 7.477 0.007 4.7±1.29 6.9±1.17 8.649 0.003 19.5±5.28 27.4±4.86 7.539 0.006
2.3 两组存活患儿机械通气治疗前、后氧合功能参数及炎症因子水平情况对比
机械通气治疗前,两组存活患儿的氧合功能参数和炎症因子水平比较,差异无统计学意义(P>0.05);机械通气治疗72 h后,研究组存活患儿的PaO2、Pa-CO2、OI(氧合功能参数)水平都较传统组显著改善,差异有统计学意义(P<0.05),且hs-CRP、PCT、IL-6、TNFα(炎症因子)水平都显著低于传统组,差异有统计学意义(P<0.05)。见表2、表3。
表2 两组存活患儿机械通气治疗前、后氧合功能参数情况对比(±s)
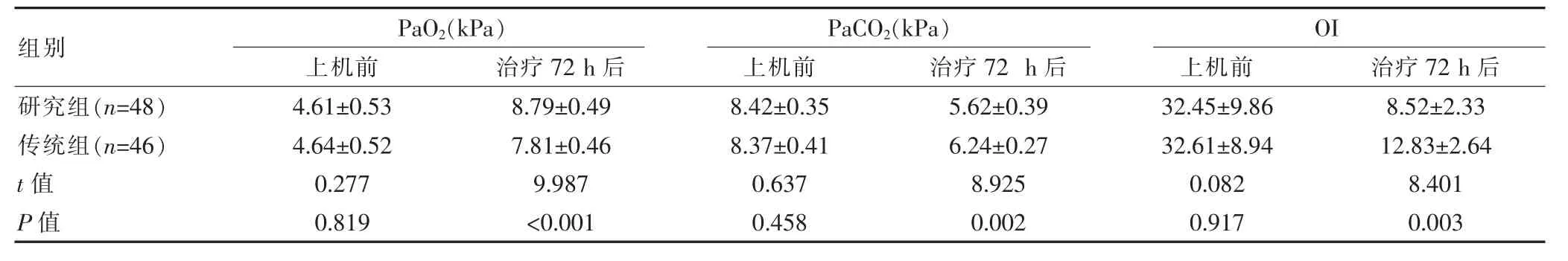
表2 两组存活患儿机械通气治疗前、后氧合功能参数情况对比(±s)
组别研究组(n=48)传统组(n=46)t值P值PaO2(kPa)上机前 治疗72 h后4.61±0.53 4.64±0.52 0.277 0.819 8.79±0.49 7.81±0.46 9.987<0.001 PaCO2(kPa)上机前 治疗72 h后8.42±0.35 8.37±0.41 0.637 0.458 5.62±0.39 6.24±0.27 8.925 0.002 OI上机前 治疗72 h后32.45±9.86 32.61±8.94 0.082 0.917 8.52±2.33 12.83±2.64 8.401 0.003
表3 两组存活患儿机械通气治疗前、后炎症因子水平情况对比(±s)
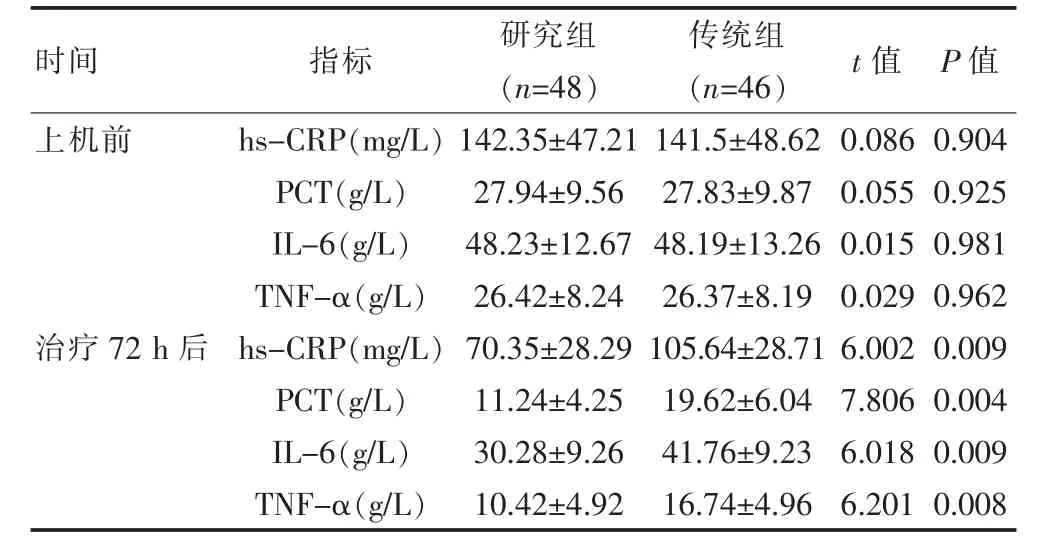
表3 两组存活患儿机械通气治疗前、后炎症因子水平情况对比(±s)
时间指标研究组(n=48)传统组(n=46)t值P值上机前治疗72 h后hs-CRP(mg/L)PCT(g/L)IL-6(g/L)TNF-α(g/L)hs-CRP(mg/L)PCT(g/L)IL-6(g/L)TNF-α(g/L)142.35±47.21 27.94±9.56 48.23±12.67 26.42±8.24 70.35±28.29 11.24±4.25 30.28±9.26 10.42±4.92 141.5±48.62 27.83±9.87 48.19±13.26 26.37±8.19 105.64±28.71 19.62±6.04 41.76±9.23 16.74±4.96 0.086 0.055 0.015 0.029 6.002 7.806 6.018 6.201 0.904 0.925 0.981 0.962 0.009 0.004 0.009 0.008
3 讨论
ARDS为儿科临床上较常见的危重症之一,治疗该疾病的主要方法为机械通气支持,其目的在于促进萎缩肺泡复张,使其维持开放状态,进而改善氧合,同时防止肺泡过度扩张,预防因出现反复开闭而加重肺损伤[6]。常用的机械通气方式包括常频机械通气(CMV)、高频振荡通气(HFOV)治疗,与CMV治疗相比,HFOV的振荡频率更高,从理论上讲,HFOV对肺泡产生的压力更小且具有恒定性,诱发气压伤、容量伤的风险性更低[7]。既往研究指出,HFOV能有效改善ARDS患儿的肺水肿状况、氧合指数和炎症介质水平[8]。该研究以该院儿科接收的100例ARDS患儿为对象,依据机械通气治疗方式的不同将其列入研究组(行高频振荡机械通气治疗)和传统组(行常频机械通气治疗),结果表示:研究组和传统组患儿存活率比较差异无统计学意义(P>0.05)。研究组存活患儿(48例)胸片恢复正常时间、机械通气时间、ICU留置时间分别为(2.6±1.52)、(4.7±1.29)、(19.5±5.28)d,传统组存活患儿(46例)的分别为(4.9±1.46)、(6.9±1.17)、(27.4±4.86)d,研究组胸片恢复正常时间、机械通气时间、ICU留置时间都显著短于传统组(P<0.05)。机械通气治疗72 h后,研究组存活患儿PaO2、PaCO2、OI水平分别为(8.79±0.49)kPa、(5.62±0.39)kPa、(8.52±2.33),传统组存活患儿的分别为 (7.81±0.46)kPa、(6.24±0.27)kPa、(12.83±2.64),即研究组氧合功能参数都较传统组显著改善(P<0.05);治疗后,研究组存活患儿hs-CRP、PCT、IL-6、TNF-α水 平 分 别 为 (70.35±28.29)mg/L、(11.24±4.25)g/L、 (30.28±9.26)g/L、(10.42±4.92)g/L,传统组存活患儿的分别为(105.64±28.71)mg/L、(19.62±6.04)g/L、(41.76±9.23)g/L、(16.74±4.96)g/L,即研究组各项炎症因子水平都显著低于传统组(P<0.05)。这一结果和刘清彪等[9]学者的报告结论较为相似,其结论表示:HFOV组和CMV组患儿的存活率比较,差异无统计学意义(P>0.05)。HFOV组存活患儿机械通气、胸片恢复正常及ICU留置时间分别为(4.6±1.2)、(2.5±1.8)、(20.0±5.5)d,CMV组的分别为 (6.5±1.0)、(3.8±1.6)、(26.3±4.0)d,即HFOV组机械通气、胸片恢复正常及ICU留置时间都较CMV组更短(P<0.05);经机械通气治疗后72 h,HFOV组存活患儿PaO2、PaCO2、OI水平分别为(8.80±0.45)kPa、(5.70±0.41)kPa、(8.56±2.13),CMV组存活患儿的PaO2、PaCO2、OI水平分别为(7.85±0.47)kPa、(6.00±0.23)kPa、(11.76±2.80),即HFOV组氧合功能参数都较CMV组显著改善(P<0.05);治疗后,HFOV组存活患儿的hs-CRP、PCT、IL-6、TNF-α水平分别为 (77.4±36.7)mg/L、(11.3±4.5)g/L、(31.5±10.4)g/L、(11.5±5.1)g/L,CMV组存活患儿的分别为(96.3±30.2)mg/L、(19.2±6.1)g/L、(38.0±11.2)g/L、(15.6±4.8)g/L,即HFOV组各项炎症因子水平都较CMV组更低(P<0.05)。通过监测患儿的PaO2、PaCO2能及时判断其低氧血症的严重程度,而OI可有效反映呼吸衰竭程度及通换气情况;hs-CRP、PCT、IL-6、TNF-α等炎性因子则是评估患儿肺损伤之后肺部水肿和炎症严重程度的主要指标[10]。从以上研究结果得知,HFOV能较快改善ARDS患儿的氧合指数和炎症因子水平,效果确切[11]。分析其原因,HFOV是运用隔膜装置形成震荡波并叠加在高速持续气流之上,同时保持恒定、相对较高的气道平均压,这样可促进ARDS患儿肺内塌陷闭塞的小气道及肺泡复张,让外源性肺泡表面活性物质(PS)能够均匀分布,进而提升PS植入比例,使受损的肺泡上皮细胞得以更快修复,从而达到改善呼吸衰竭症状、提高治疗效果的目的[12]。
综上所述,将HFOV运用于ARDS患儿治疗中的效果较理想,能较快改善其氧合指数,缓解缺氧状况,同时可拮抗炎症反应,有助于缩短治疗时间,建议在临床上推广采用。

