重型颅脑损伤并发垂体功能低下相关因素分析及护理体会
温 静,赵 潇,马 晓,张 慧,杭云香,毛金兰
(庆阳市人民医院,甘肃 庆阳 745000)
重型颅脑损伤(severe traumatic brain injury,sTBI)多因高能量暴力冲击所致,是神经外科常见危重疾病。sTBI 患者常伴有失语、感觉及意识障碍、肢体瘫痪等症状,严重危害生命安全和身心健康[1]。sTBI 后垂体功能低下是致sTBI 患者死亡或残疾的重要原因[2],现已成为全球性的公共卫生问题。sTBI病情进展迅速、死亡率较高,患者术后多伴有昏迷,需长期护理,且对护理质量有较高要求[3]。本研究对sTBI 后并发垂体功能低下的危险因素及针对性护理对策了进行探讨,旨在进一步明确sTBI 后并发垂体功能低下的相关危险因素,总结护理体会,为临床干预提供理论依据。
1 资料与方法
1.1 一般资料
选取2017 年3 月~2019 年12 月庆阳市人民医院NILU 收治的112 例sTBI 患者为研究对象,其中男83 例,女29 例,年龄18~75 岁,平均(41.35±12.90)岁。致伤原因:交通事故所致50 例,跌倒摔伤25 例,高空坠落18 例,暴力打击伤14 例,其他致伤5 例。GCS 评分:3~5 分35 例,6~8 分77 例。受伤时间<1 年28 例,≥1 年84 例。依据垂体功能低下诊断标准[4]按是否并发垂体功能低下将112 例患者分为观察组(30 例)和对照组(82 例)。将观察组按随机信封法分为A、B 两组,均30 例,两组基线资料差异无统计学意义(P>0.05),具有可比性。本课题研究经医院医学伦理委员会审核通过,患者及家属签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准
①符合《颅脑创伤临床救治指南(第3 版)》[5]诊断标准,且经影像学检查为sTBI;②伤后时间>6 个月;③格拉斯哥昏迷指数(GCS)[6]评分≤8 分;④未接受激素类药物治疗;⑤患者家属知晓研究方案及过程,签署知情同意书。
1.2.2 排除标准
①GCS 评分>8 分;②既往有垂体疾病、甲状腺、肾上腺、肝、肾等重要脏器疾病或内分泌代谢系统疾病者;③使用激素治疗者;④妊娠或哺乳期妇女。
1.3 方法
(1)危险因素分析:调查患者基本资料及相关因素,包括性别、年龄、损伤类型、损伤部位、中线移位程度、GCS 评分、是否手术、有无脑疝、有无颅底骨折、有无外伤性蛛网膜下腔出血(tSAH)等,对上述因素进行单因素卡方检验,对有统计学差异的因素进行多因素Logistic 回归分析。(2)护理方法:A组15 例仅给予神经外科常规护理:密切观察患者生命体征变化,保持呼吸道通畅,遵医嘱给予降颅压、抗感染、吸氧、静脉营养神经等对症治疗,积极预防并发症等。B 组15 例在常规护理基础上针对并发垂体功能低下的相关护理问题实施护理干预:①密切观察病情:实施心电监护,间隔1h 观察意识与生命体征变化;观察有无血压下降、脉搏增快等情况,注意观察皮肤及黏膜的色泽及温度;②皮肤护理:受抵抗力低下、皮肤变薄等因素影响,并发垂体功能低下者出现多种并发症,因此需加强皮肤护理。每日以温水擦洗皮肤,检查有无皮损;协助翻身拍背,保持干净、卫生,以防感染;及时更换体位,更换时动作宜缓慢,以防体位性低血压;③用药及输液护理:实施激素替代治疗:先后补充肾上腺皮质激素、甲状腺激素,待其水平恢复后补充生长激素、性激素等,以防发生垂体危象。给药过程中密切观察生命体征,勿使用禁忌药物;于睡前皮下注射生长激素,残留药物勿再次使用;女性停经6 个月给予雌激素替代治疗,绝经后停药,男性给予睾丸酮替代治疗。重视输液护理,电解质紊乱者补液时应防针头脱落,适当控制补液速度,关注患者心肾功能,避免因输液过快加大心脏负荷,引发肺水肿甚至心衰等严重并发症;④饮食护理:垂体功能低下者皮质醇缺乏,且消化液及消化酶减少,导致其肠胃蠕动减慢,食欲明显下降,可导致电解质紊乱,因此应合理搭配饮食,提倡食用高热量、高蛋白、高纤维素和富含营养的食物,甲状腺功能衰退者、高钠血症者给予低钠饮食,低钠血症每日摄入钠需多于10g。
1.4 观察指标
(1)统计sTBI 后并发垂体功能低下的发生率及类型;(2)神经功能[7]:于护理前和护理6 个月后采用美国国立卫生研究院卒中量表(NIHSS)评估神经功能改善情况,评分越低提示神经功能恢复越好;(3)生活自理能力[8]:于护理前后采用日常生活能力量表(ADL)评定生活自理能力,评分越高提示自理能力越强;(4)统计并发症发生情况。
1.5 统计学方法
2 结果
2.1 sTBI 后并发垂体功能低下的发生率及类型
112 例sTBI 患者并发垂体功能低下30 例,占26.79%,其中单项垂体激素缺乏18 例,多项垂体激素缺乏(≥2 项)12 例。
2.2 sTBI 后并发垂体功能低下的单因素分析
单因素分析结果提示sTBI 后并发垂体功能低下与颅底骨折、GCS 评分、中线移位程度、弥漫性轴索损伤、脑疝、tSAH 等因素有关(P<0.05)。见表1。

表1 sTBI 后并发垂体功能低下的单因素分析
2.3 sTBI 后并发垂体功能低下的多因素Logistic回归分析
多因素Logistic 回归分析结果显示颅底骨折、GCS 评分、脑疝、tSAH 是sTBI 后并发垂体功能低下的独立危险因素(P<0.05)。见表2。
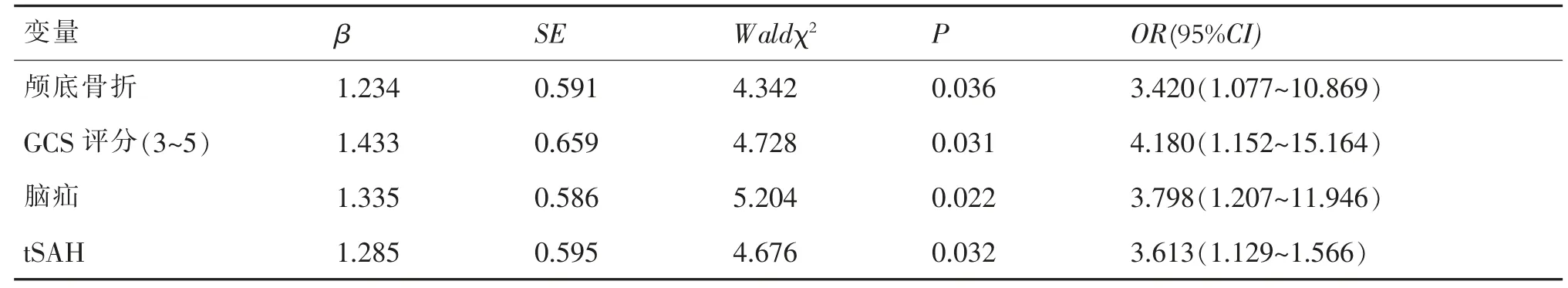
表2 sTBI 后并发垂体功能低下的多因素Logistic 回归分析
2.4 护理前后A、B 两组患者的神经功能和生活自理能力比较
护理前两组神经功能和生活自理能力评分差异均无统计学意义(P>0.05),护理后B 组神经功能和生活自理能力评分均优于A 组(P<0.05)。见表3。
表3 护理前后A、B 两组患者的神经功能和生活自理能力比较()
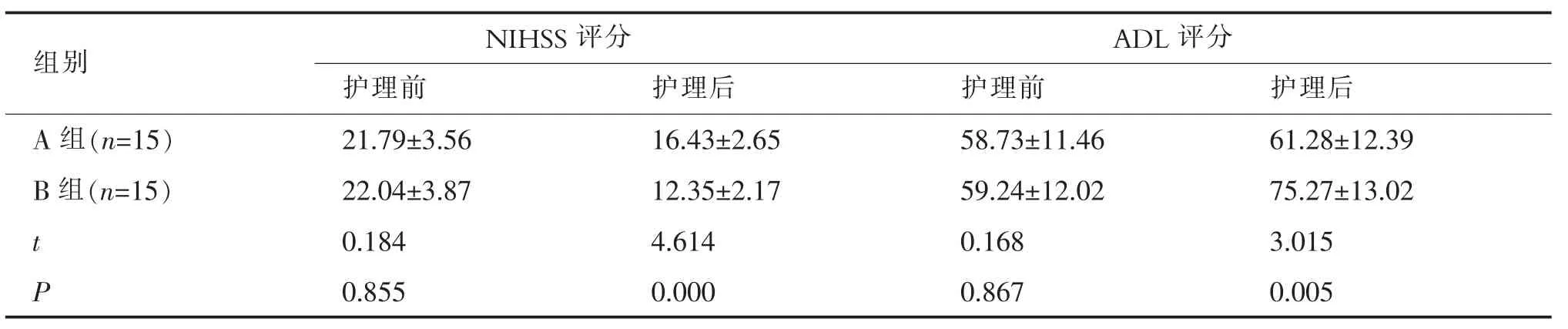
表3 护理前后A、B 两组患者的神经功能和生活自理能力比较()
2.5 两组并发症发生情况比较
A 组发生便秘3 例,垂体危象1 例,肺水肿1例;B 组仅发生便秘1 例,无垂体危象、肺水肿、心衰等严重并发症,B 组并发症发生率低于A 组(P<0.05)。
3 讨论
sTBI 后并发垂体功能低下已成为此类患者的常见并发症,垂体功能低下所致垂体激素异常会在一定程度上影响后期神经功能康复,引发乏力、疲惫、精神萎靡、情感淡漠、应激反应能力下降、注意力分散等一系列神经症状。本研究发现,sTBI 患者并发垂体功能低下60 例,占26.79%,这表明sTBI 后并发垂体功能低下的风险较高,应采取针对性措施进行预防。
目前,sTBI 后并发垂体功能低下的发病机制及其相关危险因素尚未完全阐明,本研究发现颅底骨折、GCS 评分、脑疝、tSAH 是sTBI 后并发垂体功能低下的独立危险因素,这对于进一步明确sTBI 后垂体功能低下的发生机制及针对性干预有重要临床意义。其中颅底骨折后会在一定程度上损害蝶鞍区,造成垂体的血管机械性损伤,甚至诱发缺血性梗死,出现局部血肿,对垂体激素合成及分泌功能产生负面影响[9]。此外,颅底骨折常伴有脑脊液漏,导致脑脊液容量下降,影响垂体细胞功能细胞微环境,导致垂体功能下降。GCS 评分是衡量颅脑损伤的常用指标之一,其≤8 分时是影响sTBI 合并多发伤患者预后的独立危险因素[10]。本研究中观察组GCS 评分3~5 患者占比显著高于对照组,提示GCS 评分低的sTBI 患者下丘脑与垂体损伤更为严重,合并垂体功能低下的风险也更高。脑疝患者其垂体组织及周边神经血管被挤压至硬膜间隙或孔道中,导致垂体出现机械性损伤甚至继发性缺血坏死,因而有脑疝者更易合并垂体功能低下。tSAH 是sTBI 后继发性脑损害和并发垂体激素紊乱的重要因素,可引发脑脊液循环障碍,破坏血脑屏障,间接刺激垂体系统并影响激素分泌,造成垂体功能下降。sTBI 病情进展迅速、死亡率较高,患者术后多伴有昏迷,需长期护理,且对护理质量有较高要求。同时,sTBI 后并发垂体功能低下会产生活动无耐力、便秘、社交障碍、生活质量下降等一系列护理问题,这与患者甲状腺功能减退、基础代谢率下降、患者外形改变等因素有关。因此,有必要探讨sTBI 后并发垂体功能低下的相关危险因素及针对性护理对策,以改善预后。本研究发现,在常规护理基础上针对并发垂体功能低下的相关护理问题实施护理能促进神经功能恢复,提高日常生活自理能力,且并发症明显减少,这对于改善患者的临床预后有重要作用。
综上所述,sTBI 后并发垂体功能低下的风险较高,颅底骨折、GCS 评分、脑疝、tSAH 是sTBI 后并发垂体功能低下的危险因素,对sTBI 后并发垂体功能低下实施针对性护理干预能改善预后,减少并发症,促进康复。

