集束化治疗策略在胃十二指肠溃疡穿孔中的应用
吴永融,陈远健,罗小明,凌同标
(1.柳州市人民医院普通外科,广西 柳州 545000;2.柳城县人民医院普通外科,广西 柳州 545000)
急性胃十二指肠溃疡穿孔是外科急腹症中仅次于急性阑尾炎的一种常见疾病,每年发病率为0.01%~0.02%,多数胃十二指肠溃疡穿孔的患者均需进行急诊手术治疗[1]。在过去30年中,胃十二指肠溃疡穿孔的发病率和死亡率均明显下降,但仍有10%~20%出现并发症[2]。急性胃十二指肠穿孔通常伴随脓毒症,而脓毒症的诊疗指南要求进行集束化治疗。急性胃十二指肠溃疡穿孔由于消化液及食物外渗,引起腹腔感染,随着时间推移,如果未有效去除病因,腹腔感染逐渐加重[2-3]。按照集束化治疗的理念,早期控制感染及液体复苏是治疗脓毒症的主要策略。本研究旨在探究集束化治疗策略在胃十二指肠溃疡穿孔中的应用效果,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析柳城县人民医院普通外科2018年1月至2019年12月收治的99例良性胃十二指肠溃疡穿孔患者的临床资料。2018年1—11月均采用常规治疗方式,共收集患者41例,作为常规组。2018年12月至2019年12月采用集束化治疗策略,共收集患者58例,作为集束化治疗组。两组患者性别、年龄、腹痛时间、穿孔部位、穿孔直径比较差异均无统计学意义,具有可比性,见表1。

表1 两组临床资料比较Table 1 Comparison of clinical data between the two groups
1.2 方法 常规组诊疗策略,急诊科收入院后,完善术前检查及评估,常规进行术前准备,术前30 min予以二代或三代头孢菌素,过敏者予以左氧氟沙星或依替米星抗感染治疗,手术方式采用腹腔镜下胃十二指肠穿孔修补术,术后予以抗感染、补液、镇痛等支持治疗。
集束化治疗组:①通过绿色通道途径,节约各环节时间,要求入院90 min内开始手术。②入院后立即开放静脉通道,予以三代头孢菌素抗感染治疗,过敏者予以左氧氟沙星或依替米星抗感染治疗。③入院后立即予以晶体液补液,维持平均动脉压>60 mmHg。④入院后即刻完成血乳酸测定,若初始乳酸>2 mmol/L则再次测量。⑤应用抗生素前进行血细菌培养。⑥要求入院后6 h内完成手术、平均动脉压维持>65 mmHg。
1.3 观察指标 比较两组术前等待时间,手术时间,入院时、术前、术后1、24、72 h降钙素原(PCT)指标,术中腹腔内积液量,术后腹腔引流液量,手术时间,术后并发症发生率,住院时间及住院费用。
1.4 统计学方法 采用SPSS 19.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验或单因素方差分析,计数资料以[n(%)]表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组手术情况比较 集束化治疗组术前等待时间明显短于常规组,腹腔内积液量明显少于常规组,差异有统计学意义(P<0.05);两组发病至手术时间、手术时间比较差异无统计学意义,见表2。
表2 两组术前等待时间及手术情况比较(±s)Table 2 Comparison of preoperative waiting time and operation status between the two groups(±s)

表2 两组术前等待时间及手术情况比较(±s)Table 2 Comparison of preoperative waiting time and operation status between the two groups(±s)
组别 术前等待时间(min) 发病至手术时间(h) 腹腔内积液量(mL) 手术时间(min)集束化治疗组(n=58)62.1±16.318.6±6.3416.4±134.2128.3±13.6常规组(n=41)186.6±53.520.1±8.5623.3±156.7132.2±16.1 P值0.0000.1560.0010.825
2.2 两组降钙素原比较 入院时,两组降钙素原比较差异无统计学意义;术后1、24、72 h,集束化治疗组降钙素原均低于常规组,差异有统计学意义(P<0.05),见表3。
表3 两组手术前后PCT比较(±s,ng/mL)Table 3 Comparison of PCT between the two groups before and after surgery(±s,ng/mL)
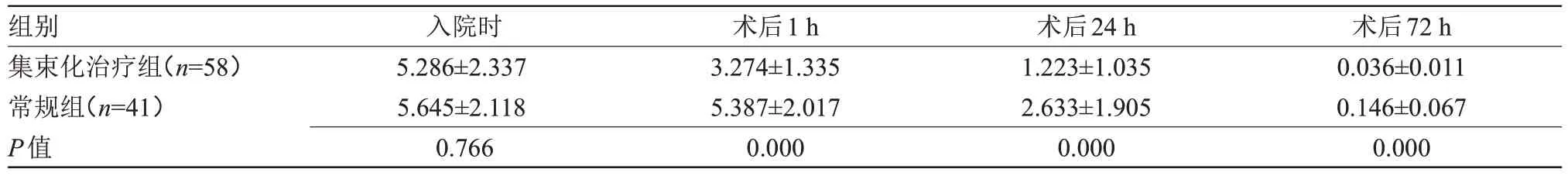
表3 两组手术前后PCT比较(±s,ng/mL)Table 3 Comparison of PCT between the two groups before and after surgery(±s,ng/mL)
组别 入院时 术后1 h术后24 h术后72 h集束化治疗组(n=58)5.286±2.3373.274±1.3351.223±1.0350.036±0.011常规组(n=41)5.645±2.1185.387±2.0172.633±1.9050.146±0.067 P值0.7660.0000.0000.000
2.3 两组术后观察指标比较 术后,集束化治疗组肛门排气时间、住院时间均短于常规组,腹腔引流液少于常规组,并发症发生率、住院费用均低于常规组,差异有统计学意义(P<0.05),见表4。

表4 两组术后观察指标比较Table 4 Comparison of postoperative observation indexes between the two groups
3 讨论
急性胃十二指肠溃疡穿孔是临床上常见的急腹症,多因良性胃十二指肠溃疡引起,因混合消化液及食糜通过穿孔部位外漏至腹腔内,可引起腹腔不同程度感染,甚至引起感染性休克[4-6]。本研究患者中,有77例(76.7%)符合脓毒症诊断标准,其中8例合并脓毒性休克诊断标准[7]。本研究中,腹痛时间与术前降钙素原、术中腹腔积液量呈正相关,证实腹腔感染程度与穿孔时间呈正相关。无论是腹腔感染还是脓毒症,治疗核心内容是病因治疗及积极抗感染治疗,而手术是根治腹腔感染的最直接、最有效的手段[8-9]。通过制定集束化治疗策略,引入绿色通道机制,显著缩短术前急救时间窗,使患者能尽快获得手术治疗,尽早去除感染病灶。有研究[10]认为在入院后的24 h内,每小时的手术延误与及时手术后的生存率比较降低2.4%。近期国外一份前瞻性、单中心研究报道指出,穿孔时间>36 h明显增加死亡率[11]。本研究结果显示,集束化治疗组腹腔内平均积液量少于常规组,术后降钙素原指标低于常规组,差异有统计学意义(P<0.05)。
在胃十二指肠溃疡穿孔的患者中,绝大多数患者会出现肠鸣音消失的临床体征,多由中毒性肠麻痹引起。因强腐蚀性的混合消化液及食糜外漏至腹腔内,极易引起腹腔感染,释放大量炎症因子,肠道吸收大量毒素及炎症因子是引起中毒性肠麻痹的主要原因[12-13]。而胃十二指肠溃疡穿孔术后胃肠道功能恢复时间长于无腹腔感染的腹部手术术后胃肠道功能恢复时间,即使手术中经过腹腔冲洗、擦拭等方法,尽量去除腹腔内感染性积液、异物等,但仍有少量积液残留在肠间隙、腹腔间隙内,可引起术后持续的腹腔内感染,甚至引起腹腔内脓肿形成[14-15]。本研究结果显示,集束化治疗组术后腹腔引流量少于常规组,住院时间短于常规组,术后并发症发生率、住院费用均低于常规组(P<0.05)。分析原因可能为,缩短急救时间、早期抗感染治疗、液体复苏对减少消化液外漏、减轻腹腔内感染及维持有效器官灌注均有积极作用。
本研究结果显示,两组发病至手术时间比较差异无统计学意义,但两组治疗效果比较差异有统计学意义(P<0.05)。分析原因可能为,胃十二指肠溃疡穿孔并非发病开始即存在腹腔感染,而是消化液或食物外漏,首先引起化学性腹膜炎,诱发疼痛,此时疼痛程度通常不显著。但经过一段时间后(通常是数小时),逐渐发展为细菌性腹膜炎,腹痛程度加重,是引起患者来院就诊的主要原因。部分患者空腹穿孔,穿孔后炎症程度较轻,发展成为细菌性腹膜炎时间较长,且存在大网膜包裹穿孔部位,阻止消化液继续外漏,使炎症相对局限。此外,基层医院的患者多为农村患者,就医意识差,只有当保守治疗无效后,部分患者才到医院就诊,导致就诊时间普遍较长。本研究中,37例患者曾自服“胃药”,55例患者曾在入院前在当地卫生院或诊所接受抗生素治疗。患者来医院就诊的原因多为腹痛程度加重或伴随发热、剧烈呕吐等症状,引起难以耐受的不适感。此时,已明确存在腹膜炎体征,提示存在腹腔感染或腹腔感染加重的情况。而就诊至手术前这段时间,与腹腔感染时间段高度重合,因此,缩短手术前等待时间、早期抗感染治疗、液体复苏能尽早清除腹腔内感染病灶,控制全身感染程度,维持有效器官灌注,减轻全身炎症反应,是集束化治疗组能快速康复、减少术后并发症的主要原因。虽无法控制患者腹痛发作至医院就诊的时间,但通过集束化治疗策略,缩短术前等待时间,早期抗感染控制脓毒症,并通过有效输液改善灌注,急诊手术尽快去除腹腔感染病因,是减少手术并发症,促进术后康复的有效手段,也是普通外科医师需要不断探索的方向。
——国外课堂互动等待时间研究的现状与启示

