两种声带息肉切除术治疗声带息肉的效果对比
赵俊杰
(运城市盐湖区人民医院耳鼻喉科,山西 运城 044000)
声带息肉是发生于喉部的一种良性病变。此病的发生主要是由于患者用声过度或用声不当所致。纤维喉镜下声带息肉切除术与显微支撑喉镜下声带息肉切除术都是临床上治疗声带息肉的常用手术。这两种手术的效果及安全性一直是临床上研究的重点[1]。本次研究主要是比较用纤维喉镜下声带息肉切除术与显微支撑喉镜下声带息肉切除术治疗声带息肉的效果。
1 资料与方法
1.1 一般资料
本次研究的对象是2019 年1 月至2020 年7 月期间运城市盐湖区人民医院收治的96 例声带息肉患者。本次研究对象的纳入标准是:1)患者的病情经临床查体、喉镜检查、组织病理学检查等综合检查得到确诊,符合《临床诊疗指南:耳鼻喉科分册》中关于声带息肉的诊断标准。2)患者的病情符合临床上关于声带息肉的分型标准。简单型声带息肉的诊断标准是:声带息肉带蒂,息肉基底的直径<3 mm,与声带的边界清晰。复杂型声带息肉的诊断标准是:声带息肉为广基及弥漫性鱼肚状息肉,息肉基底的直径>3 mm。3)在手术前,患者充分了解可行手术方案,自愿选择术式。4)患者的临床诊疗资料完整。本次研究对象的排除标准是:1)患者存在进行纤维喉镜下声带息肉切除术与显微支撑喉镜下声带息肉切除术的禁忌证。2)患者合并声带小结、声带囊肿、喉结核、喉恶性肿瘤等喉部其他病变。3)患者合并精神疾病、认知功能障碍。这些患者入院后,均对其进行声带息肉切除术。将其中进行纤维喉镜下声带息肉切除术的48 例患者设为对照组,将其中进行显微支撑喉镜下声带息肉切除术的48 例患者设为观察组。在对照组患者中,有男性患者26 例,女性患者22 例;其年龄为25 ~66 岁,平均年龄为(45.55±16.51)岁;其中,有简单型声带息肉患者29 例,有复杂型声带息肉患者19 例。在观察组患者中,有男性患者25 例,女性患者23 例;其年龄为24 ~68 岁,平均年龄为(45.74±16.62)岁;其中,有简单型声带息肉患者28 例,有复杂型声带息肉患者20 例。统计分析两组患者的性别、年龄、声带息肉类型等一般资料发现,组间相比差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法
1.2.1 对照组患者的手术方法 对本组患者进行纤维喉镜下声带息肉切除术,方法是:在手术前,使患者禁食6 h。在手术前30 min,为患者肌内注射0.5 mg 的阿托品。患者进入手术室后,使其取仰卧位。取适当厚度的软枕垫在患者的肩下,使其喉腔与口腔处在一条水平线上。使用浓度为2%的利多卡因对患者的鼻腔、咽喉部、声带表面进行局部麻醉。待患者的咽反射完全消失后,将纤维喉镜缓慢地插入其一侧鼻腔,并经鼻腔、口咽部进入喉部,适当地调整喉镜远端的角度,找到声带息肉所在的位置。明确病变范围后,置入活检钳,在纤维喉镜的引导下接近目标息肉,打开钳头,调整钳头的位置,使钳头一叶紧贴息肉组织与正常组织的交界处并稍微加压,收紧钳头,钳住息肉组织,观察确认无正常组织被钳夹后,退出活检钳。用吸引器吸除血液,观察声带的情况,对于较大或范围较广的息肉可分次钳取,直至无残留的息肉组织,退出手术器械,结束手术。
1.2.2 观察组患者的手术方法 对本组患者进行显微支撑喉镜下声带息肉切除术,方法是:在手术前,使患者禁食6 h。在手术前30 min,为患者肌内注射0.5 mg 的阿托品。在手术前15 min,为患者静脉注射0.5 μg/kg 的右旋美托咪定。使患者取仰卧位,取适当厚度的软枕垫在患者的肩下,使其头部处于过度后伸位。对患者进行气管插管、全身麻醉。待麻醉起效后,沿着气管插管置入支撑喉镜,越过会厌部,充分暴露声门,放支撑架,固定支撑喉镜,调整支撑喉镜的角度,使病变部位完全显露在喉镜的视野中。在支撑喉镜的引导下将LACIA 显微镜的焦距对准声门,仔细观察息肉组织与正常组织的交界处。对于简单型声带息肉,使用喉钳沿交界处将其完整钳除。对于复杂型声带息肉,使用显微刀沿着息肉基底部的黏膜将其切开,游离息肉与基底部,剪开游离缘,用喉钳钳除息肉,修正声带的游离缘,用吸引器吸除血液与分泌物,退出手术器械,结束手术。
1.3 观察指标及疗效判定标准
1)记录两组患者手术的时间。2)观察两组中不同分型声带息肉患者的临床疗效,具体的疗效判定标准是:(1)临床治愈:手术后,患者的临床症状消失,其声带息肉完全切除。(2)好转:手术后,患者的临床症状有所改善,其声带息肉完全切除,但存在声门闭合不佳、声带轻度充血或肿胀的情况。(3)无效:手术后,患者的临床症状未改善,其声带息肉有残留,存在声带明显充血或肿胀的情况[2]。总有效率=(临床治愈例数+ 好转例数)/ 总例数×100%。3)统计两组患者手术后并发症的发生率。
1.4 统计学方法
采用SPSS 26.0 统计软件处理本次研究中的所有数据。计量资料用±s表示,用t检验。计数资料用% 表示,用χ²检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者手术时间的比较
对照组患者手术的平均时间为(36.19±7.45)min,观察组患者手术的平均时间为(47.14±9.43)min,对照组患者手术的平均时间短于观察组患者,P<0.05。
2.2 两组患者临床疗效的比较
观察组中简单型声带息肉患者治疗的总有效率为100.00%,对照组中简单型声带息肉患者治疗的总有效率为96.55%,组间相比,P>0.05。观察组中复杂型声带息肉患者治疗的总有效率为95.00%,对照组中复杂型声带息肉患者治疗的总有效率为73.68%,组间相比,P<0.05。详见表1、表2。

表1 两组中简单型声带息肉患者治疗总有效率的比较
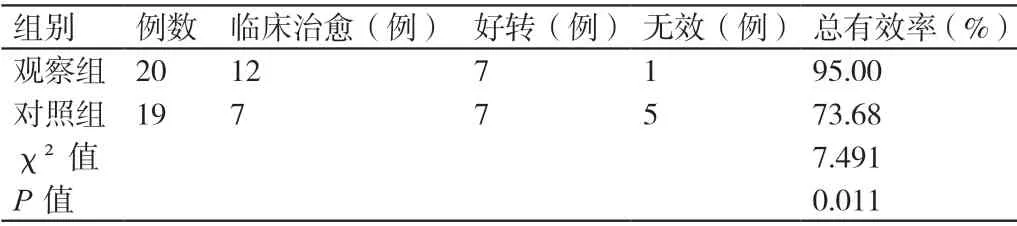
表2 两组中复杂型声带息肉患者治疗总有效率的比较
2.3 两组患者手术后并发症发生率的比较
观察组患者手术后并发症的发生率为22.92%,对照组患者手术后并发症的发生率为8.33%,组间相比,P<0.05。详见表3。
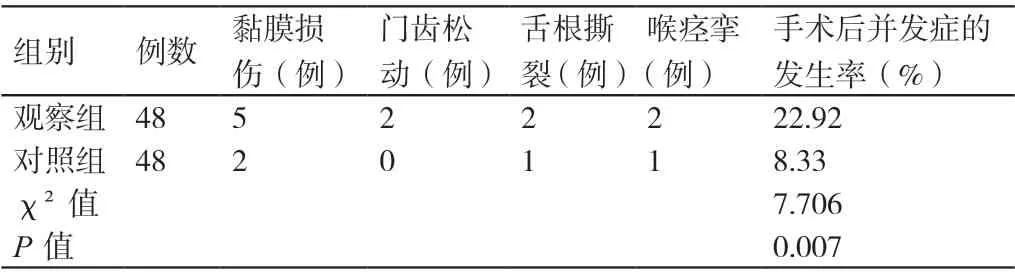
表3 两组患者手术后并发症发生率的比较
3 讨论
声带息肉是耳鼻喉科临床上的一种常见病。在声带息肉发病的早期,患者可出现声音嘶哑的症状。如果未经及时治疗,随着病情的进展,此病患者的声带息肉可逐渐变大,从而可引发失声、吸气性喉喘鸣、呼吸困难等症状[3]。进行息肉切除手术是临床上治疗声带息肉的首选方法。纤维喉镜下声带息肉切除术与显微支撑喉镜下声带息肉切除术都是临床上治疗声带息肉的常用手术[4]。
本次研究的结果显示,进行纤维喉镜下声带息肉切除术的对照组患者手术的平均时间短于进行显微支撑喉镜下声带息肉切除术的观察组患者。导致出现此结果的主要原因是:进行纤维喉镜手术的操作更为简单,手术视野更加清晰,仅需对患者进行局部麻醉即可置镜手术。而进行显微支撑喉镜下声带息肉切除术的操作较为复杂,不仅需要对患者进行气管插管、全身麻醉,手术中还需要对显微镜进行对光、调焦,同时手术视野易被手术器械遮挡而增加手术的难度,导致手术的时间延长。在临床疗效方面,两组中简单型声带息肉患者治疗的总有效率相比差异无统计学意义。观察组中复杂型声带息肉患者治疗的总有效率高于对照组中复杂型声带息肉患者,分析其原因主要是:纤维喉镜钳头的开口较小,可直接摘除简单型声带息肉。但是对于复杂型声带息肉的处理方法存在一定的局限性,往往需要多次钳取息肉组织,可能会出现息肉摘除不彻底的情况。在对声带息肉患者进行显微支撑喉镜下声带息肉切除手术时,在显微镜的配合下,手术操作的精确度更高,能更有效地处理细微处的病变组织,从而可获得更为理想的治疗效果。观察组患者手术后并发症的发生率高于对照组患者。导致出现此结果的主要原因是:纤维喉镜的管道细小、柔软,置镜与手术操作过程中不会损伤周围的正常组织。支撑喉镜往往会受到多方面因素的影响而发生粘膜损伤、舌根撕裂、门齿松动等并发症[5]。
本次研究的结果证实,与用显微支撑喉镜下声带息肉切除术治疗声带息肉相比,用纤维喉镜下声带息肉切除术治疗声带息肉的手术时间更短,手术后并发症的发生率更低。但显微支撑喉镜下声带息肉切除术更适用于治疗复杂型声带息肉。临床上应根据此病患者的病情为其选择合适的手术进行治疗。

