超声诊断不完全型纵隔子宫1例
仁青草
(夏河县人民医院超声医学科 甘肃 夏河 747199)
不完全纵隔子宫属于子宫发育畸形,即纵隔末端终止在内口以上水平,一般无特殊症状,多表现为痛经及月经紊乱,难以引起患者的重视,导致患者在妊娠期产生不协调子宫收缩,进而影响生育期妇女的妊娠,包括反复流产、早产及胎膜早破等表现,其中以反复流产最为常见,或直接导致患者不孕不育,严重危害女性健康及家庭和谐[1]。本文拟分析我院1例不完全型纵隔子宫患者进行超声诊断的具体过程及特征,报告如下。
1 病历资料
患者、女 31岁。因月经紊乱,不孕6年余,多次赴外院检查。均无发现异常。2018年11月20日,在我院行二维彩超SIEMENS X700。仪器所见:子宫前位,大小约57×57×47 mm,横切面子宫底部增宽,中央见一隔膜样高回声,两个宫腔内膜回声于中段融合,宫腔偏右可见一妊囊样声像图,妊囊大小约12×8 mm,内未见胎芽、原始心管搏动及卵黄囊大小,宫颈厚27 mm,左右侧卵巢大小正常,见图1。
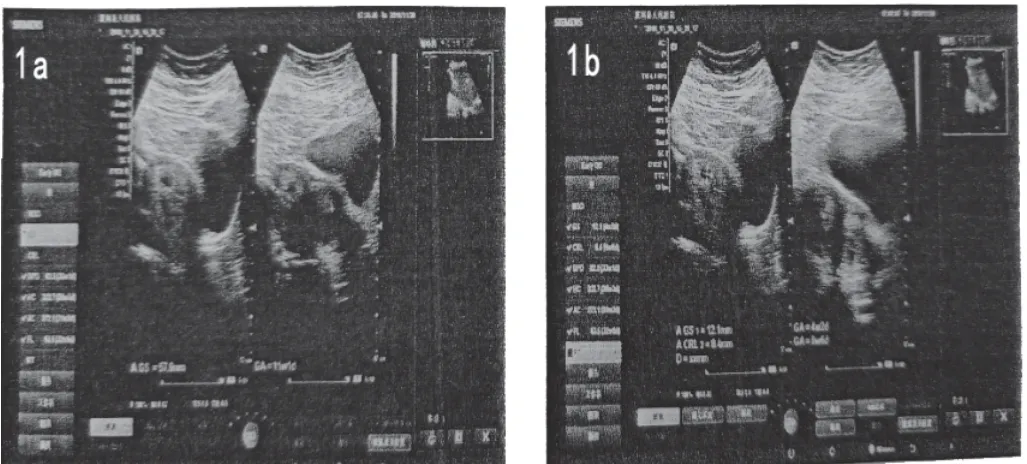
图1 患者子宫超声影像图
12月3日,患者突然阴道流血,再次行超声检查提示:①子宫发育畸形(考虑纵隔子宫)不完全型;②完全性流产;③双侧附件未见明显异常。2019年7月22日赴省级三甲医院就医,超声检查证实:①子宫先天性畸形,考虑纵隔子宫(不完全型);②双侧附件未见异常。7月22日住院行宫腔镜检查:子宫位置:前位;宫颈扩张:105号紧;宫腔深:7.5 mm;膨宫介质:200 mL,膨宫压力:100 kpa;置宫腔镜窥视检查:宫颈管:无异常;宫颈内口:如常,宫体正中有一纵隔,较大;子宫腔:形态如常,内膜增厚;输卵管口:左侧右侧可见。手术经过:经宫腔镜操作孔置入电切镜,位于纵隔突起部分电切向宫底一步一步切除纵隔,并用刮匙刮出子宫内膜组织,标本送病检。手术顺利。宫腔镜检查提示:①子宫纵隔;②子宫内膜增生。病理诊断:(子宫内膜)子宫内膜简单性增生伴局灶复杂性增生。
2 讨论
2.1 不完全子宫纵膈的病理特征及危害
子宫发育异常主要是由于生殖器官发育异常中受某些因素影响,是女性常见发育异常疾病,在女性妇科疾病中的占比较高。人体胚胎发育时,在胚胎早期就会形成中肾管及副中肾管,而两侧副中肾管在演变过程中的不同阶段停止发育,后由于副中肾管会合后中隔吸收阶段最终导致纵隔子宫[2-3]。纵隔子宫分为两种类型:①完全型纵隔子宫:子宫纵隔由子宫底直至子宫颈内口或外口,未吸收的中隔将子宫腔完全分为两半,即有2个子宫腔[4]。完全纵隔子宫不会影响阴道及宫颈的形态,但仍有部分患者子宫纵膈可延伸至阴道,进而形成阴道纵膈;②不完全纵隔子宫:纵隔终止于子宫颈内口以上任何部位,宫底部横断面较正常子宫可见显著增宽,宫底为鞍形,在横断面上,子宫底部中间位置可以看到条带状回声或是一较宫底稍低的线状与宫底相连,而其两侧各有梭形子宫内膜回声[5]。
大部分妊娠中晚期孕产妇往往无法通过检测明确子宫形状,而纵膈子宫妊娠属于子宫异常发育妊娠,分娩风险较高,对母婴均有一定的不良影响,尤其是胎儿,其存活率较低,极易发生早产等事件。据相关统计表明,纵膈子宫患者的自然流产率高达20%,多因纵膈缺血或子宫内膜发育不良,导致无法满足胎盘供血需求。且纵膈子宫还可导致不育、自然流产、习惯性流产、宫颈功能不全及IUCR等严重后果。
2.2 不完全子宫纵膈的超声表现
当对疑似子宫纵膈患者进行超声检测时,应在正式检查前告知患者充盈膀胱,后引导患者仰卧于监测床上,仔细对子宫进行纵断及横断扫查,并观察双侧附件区及盆腔。重点测量子宫横径,仔细检查宫腔回声和内膜分布,先由宫底向宫颈方向连续横断扫查观察宫腔内有无线状或带状低回声分隔,如有分隔观察分隔是否延续至宫颈外口,再由子宫右侧向左侧作连续纵断扫查,并扫查两侧卵巢及盆腔情况。
若患者存在子宫纵膈,则在当纵切面探查子宫两侧时可出现宫波-宫波消失-宫波的检查现象,且能明显探查出子宫内膜有显著增厚(10~18 mm),这表明内膜处于脱膜状态。后再宫腔内部可发现由前至后的纵膈回声,宽约5~10 mm,多呈进行条带状回声。大部分纵隔子宫的子宫外形无明显异常,但宫底横经较宽,且横切面显示宫腔纵有明显纵膈,其超声回声会低于肌层,两侧各有宫内膜回声,且回声距离较近。这是因为宫体内部正在衰减,轮廓模糊,且将子宫范围两个不对称的宫腔,这也是宫波不连续的主要原因。也由于纵膈将子宫分为两部分,当患者怀孕后,妊娠侧子宫受胚胎发育影响会逐渐增大,而另一侧就会相对较小,后随着患者妊娠周的增加,胎儿逐渐发育,部分胎儿手足可通过纵膈进入另一侧宫腔中,进而引起子宫损伤。
2.3 超声诊断不完全子宫纵膈的应用价值
手术是治疗纵膈子宫的主要方式,但有效的术前诊断及术中引导是提高手术成功率的关键。随着科学技术的发展,现代超声技术的不断成熟,当前已发展至可清晰的显示人体内部组织结构,对病变的定位也相当准确,而且能实时观察动态变化,因此超声还能作为一种实时导航技术手段,在超声的引导下对病变部位进行进一步的诊断及治疗[6]。尤其是当在人体内发现病灶,为明确病变的性质,需行穿刺活检,但如果没有影像引导而进行盲穿,很可能会对病灶周围的组织造成损伤,穿刺部位内部是否有出血也不能马上进行判断。若是利用超声的实时导航技术,只要没有禁忌证,就可以较大程度的避免此类事件的发生,具体做法是在超声的引导下,避开重要脏器及较大的血管神经,将穿刺针准确地穿入病变组织内吸出或切割出少量细胞或组织进行病理检查。此操作可最大程度避免盲目病理穿刺,对患者穿刺临近部位及穿刺路径的损伤,且穿刺后还能立即对穿刺部位及穿刺路径进行观察,对可能出现的出血等相关现象,进行早期处理,避免引起更加感染或更严重的并发症。因此,将超声技术应用于不完全型纵隔子宫的临床诊断可取得可靠诊断价值。本研究结果也显示,超声诊断对不完全型纵隔子宫的检出率高达85%,虽低于金标准但差异无统计意义,且观察组患者子宫各形态指标均明显高于对照组。由此可见,超声诊断用于不完全型纵隔子宫的临床诊断,具有较高的敏感性及特异性,可准确反映不完全型纵隔子宫的形态,早发现早治疗,为患者的临床治疗方案提供可靠参考依据。且在邱洁[4]等人对彩色多普勒超声在先天性纵隔子宫妊娠中的诊断价值进行探讨分析研究中表明,通过对60例先天性纵隔子宫妊娠患者分别采取单纯阴道超声、单纯腹部超声以及阴道联合腹部超声进行诊断发现。单纯使用阴道超声对患者进行诊断,较之单纯的腹部超声且诊断准确率无对比意义(P>0.05);而阴道联合腹部超声的诊断准确率高于单一的腹部超声(P<0.05)。由此可见,对先天性纵膈子宫妊娠患者而言,使用彩色多勒普超声进行临床诊断有较高的应用价值,但若单一使用阴道超声或腹部超声进行诊断,其诊断价值不高。因此,为提高诊断有效率,应通过联合阴道超声及腹部超声进行诊断。因此,以超声诊断不完全型纵隔子宫效果理想,可有效提高诊断准确率,为患者的临床治疗提供可靠的参考依据,并为医师直观展示患者病情,完善治疗方案,以便取得理想的治疗效果,具有积极应用价值。

