鼻内镜下Messerklinger手术对真菌性鼻-鼻窦炎患者的疗效及对血清炎性因子水平的影响
王克伟
在上呼吸道疾病中,慢性鼻窦炎为常见病,与累积及变应性反应、真菌和细菌有关的宿主炎症有关,情节严重者可能失去嗅觉[1-2]。因真菌病变部位除鼻窦外也称之为真菌性鼻-鼻窦炎[3]。近年发病率明显上升趋势。近年来,传统手术能清除病灶,但手术创伤大。鼻内镜手术为治疗相关的重要手段[4-5]。基于此,本研究选取笔者所在医院近期收治真菌性鼻-鼻窦炎患者接受不同治疗,获得满意疗效,报道如下。
1 资料与方法
1.1 一般资料
将在笔者所在医院2016年8月-2020年10月收治的60例患者随机数字表法进行分组,每组30例。纳入标准:具有2个或2个以上症状,鼻窦CT扫描可见鼻窦不均匀密度升高,符合诊断标准;年龄18~75岁;符合手术指征;可正确表达意愿,反应症状表现;知情同意。排除标准:精神异常、智力障碍;手术禁忌证;颌面部恶性肿瘤;严重出血倾向;既往有全身其他系统的慢性疾病;不能配合完成鼻窦Lund-Kennedy评分者。选取其中30例实施传统鼻内镜手术治疗设置为对照组,男16例,女14例,病程1.5~7.5个月,平均(3.3±0.4)个月,年龄20~69岁,平均(38.1±3.6)岁。选取另30例实施鼻内镜下Messerklinger手术设置为试验组,男17例,女13例,病程1.0~7.0个月,平均(3.5±0.8)个月,年龄20~70岁,平均(39.2±3.8)岁。两组一般资料差异无统计学意义(P>0.05),该研究患者知情同意,并经过笔者所在医院医学伦理委员会批准。
1.2 方法
试验组行鼻内镜下Messerklinger手术,鼻内镜探查,清除病变组织,生理盐水冲洗,膨胀海绵填充(术后2 d取出)。对照组传统手术:消毒后于尖牙嵴至第二双尖牙采用圆头刀片作一长约2.5 cm的横切口,暴露尖牙窝,开放窦腔后,切除后,缝合切口并加压包扎。两组均抗生素3 d,予生理盐水冲洗1个月。
1.3 评价标准及评价标准
对照两组患者治疗前后血清炎症指标水平、术后并发症及临床治疗疗效。炎症指标水平包括IL-6、TNF-α、CRP、WBC,其中IL-6、TNF-α使用酶联免疫吸附法检测,使用免疫比浊发检测CRP,使用全自动血液成分分析仪检测WBC。统计术后并发症。
临床疗效,以术后2周进行判断,按照欧洲CRS和鼻息肉EPOS 2012版评估分为完全控制(完全无症状)、部分控制(存在部分症状)及未控制(症状未变),控制率=(总例数-未控制)/总例数×100%[6]。
1.4 统计学处理
2 结果
2.1 两组治疗前后血清炎性指标水平比较
治疗前两组血清炎性指标水平,差异无统计学意义(P>0.05)。治疗后较治疗前明显降低,且试验组低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组治疗前后血清炎性指标水平比较 (±s)
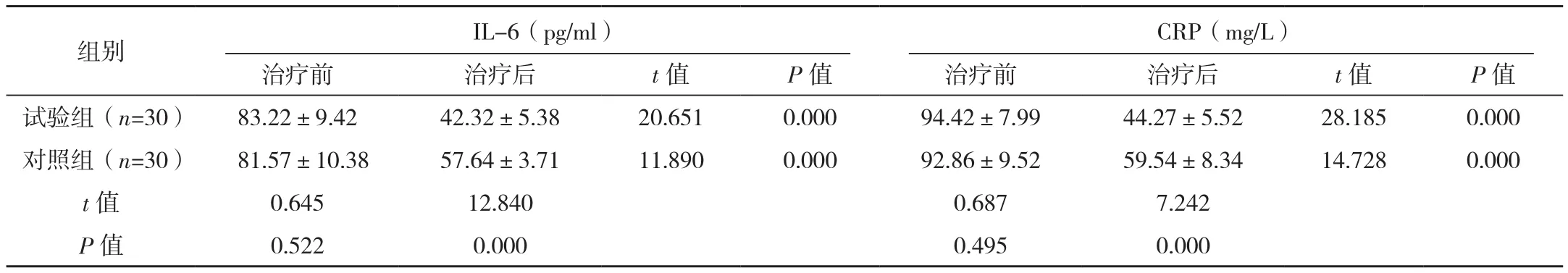
表1 两组治疗前后血清炎性指标水平比较 (±s)
CRP(mg/L)组别 IL-6(pg/ml)治疗前 治疗后 t值 P值 治疗前 治疗后 t值 P值试验组(n=30) 83.22±9.42 42.32±5.38 20.651 0.000 94.42±7.99 44.27±5.52 28.185 0.000对照组(n=30) 81.57±10.38 57.64±3.71 11.890 0.000 92.86±9.52 59.54±8.34 14.728 0.000 t值 0.645 12.840 0.687 7.242 P值 0.522 0.000 0.495 0.000
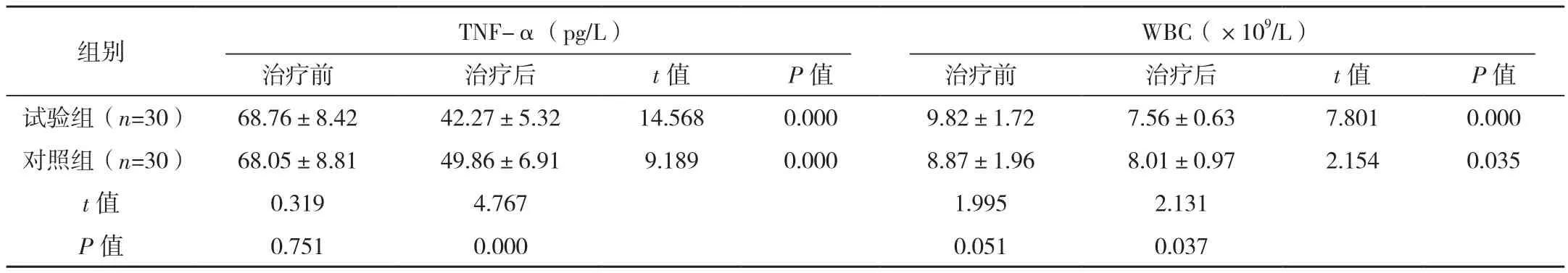
表1 (续)
2.2 两组患者术后并发症比较
试验组患者术后并发症(6.67%)低于对照组(33.33%),差异有统计学意义(P<0.05),见表2。

表2 两组患者术后并发症比较 例(%)
2.3 两组临床治疗效果比较
试验组患者总控制率为100%,高于对照组的93.33%,但组间数据比较,差异无统计学意义(P>0.05),见表3。
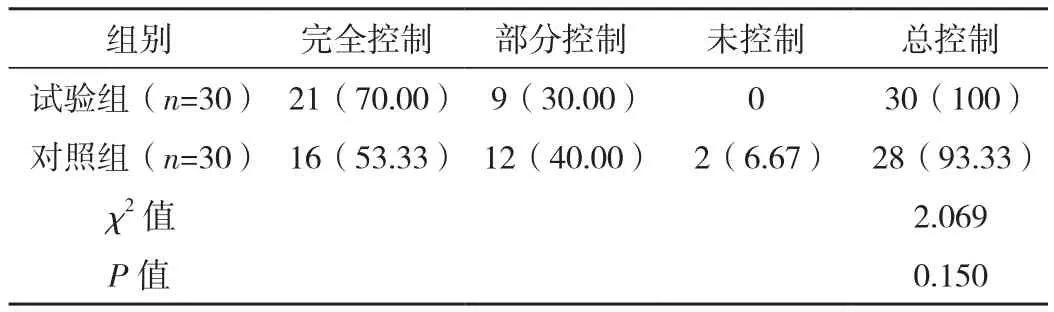
表3 两组患者临床治疗效果比较 例(%)
3 讨论
真菌性鼻-鼻窦炎就目前的研究中,为鼻窦口阻塞而引起,诱发因素多样,目前尚未有统一定论,本病为鼻部的相关的特异性感染性疾病之一,而其诱发出的表现症状多不同,但是多以鼻塞、流脓涕、涕中带血、恶臭样分泌物等情况为主要的表现,为患者常见的疾病[7]。而本病的常见的致病性真菌有很多种菌株,由于菌株的不同,其相关的治疗也有所侧重,在诱发疾病常见的包括曲霉菌、青霉菌等,研究发现,诱发菌株也有着一定的特点,即多数的疾病发生由曲霉菌感染诱发患者较多,其比例约占到90%[8-9]。由于患者的鼻窦口阻塞引流不畅,利于真菌生长繁殖,但具体的发病机制就目前的相关研究中获得的结果,表示其尚未完全明确。真菌性鼻-鼻窦炎患者鼻黏膜肿胀及骨质增生,因为对细菌的滋生环境进行了优化,因此对患者而言无形当中并加重。但是由于患者全身性不良反应严重,为了彻底解决患者的疾病症状,因而提倡对患者实施手术治疗。
手术有两种,而传统手术虽然操作简便,可以在视野直视下进行操作,但由于术中创伤比较大,术中出血量较多,因此导致患者术后鼻窦引流通气口的处理不佳[10-11]。手术过程中,对患者鼻部造成了一定程度的破坏,因此对患者可以造成术后面部疼痛、麻木感等并发症,而手术因为本身的限制,所以也无法完全彻底清除[12]。由于本病的诱发因素为霉菌,因此所选择的治疗手段也在于彻底清除鼻窦内真菌团块,必须要充分开放窦腔,术后建立通气引流。因此对患者进行有效的鼻内镜手术实施对病变部位的治疗,在鼻内镜的可视摄像系统的手术指导下,其有效的光学软件,可以发挥出将患处的鼻腔获得放大的影像显示,最终达到了将鼻窦结构清晰地展现在术者的面前,利于手术的操作[13-14]。手术可不通过口腔切口,从鼻腔进入,有效的操作部件可以达到直达病灶的结果,帮助操作者实施更加精确的操作,在这个过程中,可以发挥扩大鼻窦的开口,获得保护鼻腔、鼻窦黏膜及功能的完整性,可在操作系统的监管下,由术者精准操作,避免了对鼻腔、鼻窦正常的解剖功能因为手术机械创伤造成的破坏,又能彻底清除病灶清除菌团块,因切除了病变肿大对鼻腔造成堵塞的组织,进而改善局部通畅引流,达到消除低氧微环境改善鼻腔内环境的目的。鼻内镜对机体造成的影响也更小,而又由于微创手术的进程,可以发挥促进快速恢复[15-17]。
综合上述的研究可知,鼻内镜手术相对于传统切口手术,在术中可以彻底清除病变组织,帮助患者获得改善鼻腔气流分布的结果,并因为其手术入路的原因,减少了传统手术对机体的刺激,进而降低了炎性指标的升高,局部炎症反应缓解后,达到缓解窦腔内缺氧状况的目的。
本研究中,治疗前血清炎性指标水平比较,差异无统计学意义(P>0.05)。治疗后较治疗前明显降低,且试验组低于对照组,差异有统计学意义(P<0.05)。试验组患者术后并发症(6.67%)低于对照组(33.33%),差异有统计学意义(P<0.05)。试验组患者总控制率(100%)高于对照组(93.33%),但差异无统计学意义(P>0.05)。
综上所述,在真菌性鼻-鼻窦炎患者的治疗中,实施以鼻内镜下Messerklinger手术可获得与传统手术相媲美的疗效,但是较传统手术,更可以明显降低机体内的血清炎症因子水平,减少术后并发症。

