子宫动脉栓塞介入治疗子宫肌瘤患者的效果分析
程宝亮
宜兴市人民医院介入肿瘤科,江苏宜兴 214200
在女性生殖系统中子宫肌瘤是常见良性肿瘤,患病后易引发患者红细胞增多、腹部包块和子宫出血等症状。报道指出,子宫肌瘤有雌激素依赖性,发患人群以育龄女性居多,以痛经、延长经期和增加月经量等为主要表现,甚至还会发生邻近器官因肿瘤压迫出现便秘与尿频等症状,能对患者生育功能及生活质量带来严重影响[1]。手术疗法是目前临床治疗此疾病的常用方法,以往肌瘤剔除术、子宫切除术等术式的应用最为常见,但术式的应用存在局限性,如易出现并发症多、创伤大等情况,影响术后恢复,甚至还会出现疾病复发情况。故临床应另寻一种更为有效合理的治疗方法。故而该研究于2015年4月—2019年9月便利选取54例子宫肌瘤患者为研究对象,探究子宫动脉栓塞介入治疗的效果。现报道如下。
1 资料与方法
1.1 一般资料
便利选取该院接收的54例子宫肌瘤患者为研究对象,医学伦理委员会对研究开展知情。在研究所选对象中,年龄27~49岁,平均(35.21±2.53)岁;单发肌瘤者20例,多发肌瘤者34例。
1.2 纳入与排除标准
1.2.1 纳入标准 研究所选病例经宫腔镜、超声检查均确诊为子宫肌瘤者;研究所选对象年龄均≥27岁;患者对研究开展知情。
1.2.2 排除标准 肝脏、肾脏功能功能不全者;精神功能严重异常者;血管造影禁忌证者;对研究开展不配合者。
1.3 方法
对研究所有患者予以子宫动脉栓塞治疗。在患者月经干净后1周左右时间进行手术治疗。实施Seldinger技术,取皮股动脉作为穿刺部位,置入导管鞘,并把4F或5F导管置于其中,选择双侧髂总动脉部位实施造影,随后将导管分别选择双侧子宫动脉实施数字减影血管造影,密切观察患者子宫肌瘤走行、动脉分支和供血情况。肌瘤部位丰富血管清晰可见,且因造影剂集聚过量而发生肿瘤染色情况。待造影完成后,向导管内注入300~700μm直径的聚乙烯醇,或是500~700μm直径的embosphere微球栓塞,直至肿瘤颜色消失,保证无肿瘤血管残留。在完成手术后对穿刺部位加压包扎,并嘱咐患者术后卧床休息,下肢制动6 h。
1.4 观察指标
对患者术后治疗疗效情况评估[2],以显效、好转和无效的标准划分,其中,临床症状改善显著,相比治疗前肌瘤体积缩小程度>50%,满足以上即显效;临床表现有所缓解,相比治疗前肌瘤体积缩小程度在20%~50%区间,满足以上即好转;临床表现无改变或好转趋势,肌瘤体积缩小幅度相比治疗前<20%,满足以上即无效。比较观察治疗前、治疗后6个月患者子宫肌瘤体积、子宫体积变化情况,以及患者的FSH(卵泡刺激素)、LH(黄体生成素)和E2(雌二醇)等卵巢相关激素变化情况。
1.5 统计方法
采用SPSS 23.0统计学软件对数据进行分析,计量资料用()表示,进行t检验;计数资料采用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 患者术后治疗疗效结果比较
术后3个月患者治疗总有效率是83.33%,低于研术后6个月的96.30%,差异有统计学意义(P<0.05),见表1。

表1 患者术后治疗疗效结果比较[n(%)]
2.2 患者治疗前后子宫肌瘤体积、子宫体积结果比较
患者治疗前后子宫肌瘤体积、子宫体积情况比较,治疗前体积情况大于治疗后6个月,差异有统计学意义(P<0.05),见表2。
表2 患者治疗前后子宫肌瘤体积、子宫体积比较[(),cm3]
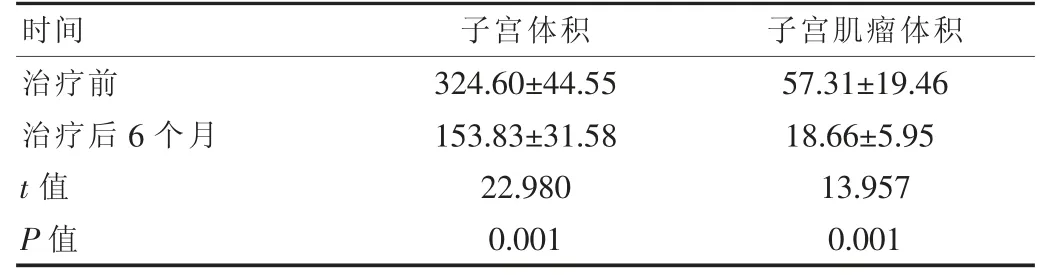
表2 患者治疗前后子宫肌瘤体积、子宫体积比较[(),cm3]
时间子宫体积 子宫肌瘤体积治疗前治疗后6个月t值P值324.60±44.55 153.83±31.58 22.980 0.001 57.31±19.46 18.66±5.95 13.957 0.001
2.3 患者治疗前后卵巢相关激素变化结果比较
患者治疗前后卵巢相关激素变化情况比较,差异无统计学意义(P>0.05),见表3。
表3 患者治疗前后卵巢相关激素变化结果比较[(),mIU/mL]

表3 患者治疗前后卵巢相关激素变化结果比较[(),mIU/mL]
时间FSH LH E2治疗前治疗后6个月t值P值4.80±2.43 4.36±2.53 0.922 0.359 4.85±2.84 3.97±2.96 1.576 0.118 73.45±23.32 72.97±19.87 0.115 0.909
3 讨论
子宫肌瘤是临床多发且常见症,有较高的发病率。虽然子宫肌瘤属于良性肿瘤,不会威胁患者生命安全,但发病后易引发患者出现贫血和经期延长、月经量增加和不孕等症状,能对患者的生育功能与身心健康带来影响,所以临床医师与患者都应加强对其重视程度[3]。
目前临床治疗子宫肌瘤的方法较多,如果患者未出现任何症状表现,且肌瘤小,则建议随访观察不予治疗。但如果患者有显著临床症状,可选择应用手术或是药物治疗。报道指出,子宫肌瘤属于卵巢甾体激素依赖性肿瘤,肌瘤的发展发生与雌孕激素受体、雌孕激素具有一定的关联性,雌激素对子宫肌瘤增生能起到刺激作用[4]。所以,能对卵巢甾体激素分泌予以抑制或是对其作用予以抑制的药物均能有效缩小肌瘤,包括米非司酮和促性腺激素释放激素激动剂等[5-6]。然而,药物治疗的实施通常只是缩小肌瘤,无法有效消除肌瘤,一般对术前缩小肌瘤者或是围绝经期者较为适用。手术疗法是临床常见治疗措施,结合肌瘤部位、大小,以及对生育功能的保留与否,对手术治疗方法合理选择[7]。子宫肌瘤剔除术、子宫切除术等是以往临床常见治疗方法,但因此类术式具有创伤大、术后恢复慢等局限性,影响治疗效果及预后。伴随医疗研究的深入,以及技术水平的提升,为能降低患者不适感,提高预后,无创或微创术式的兴起是必然趋势,现已广泛用于临床中。利用腹腔镜和阴式子宫肌瘤剔除术,能将肌瘤有效剔除,与传统开腹术式相比,其具有术后恢复快、手术创伤小等优势[8-9]。但如果患者盆腔粘连严重,或是肌瘤过大,则不适合此类术式的开展。与此同时,针对多发性肌瘤,因术前影像学对于一些较小的肌瘤无法发现,因此在行肌瘤剔除术患者中,术后出现疾病复发的患者能达到20%~30%左右,而这些患者则需要二次手术。
子宫动脉栓塞术属于新型子宫肌瘤微创新疗法。因子宫肌瘤血供丰富,在选择性子宫动脉造影时,以子宫动脉迂曲增粗为主要表现,且有丰富的肌瘤血管网,造影能对肌瘤轮廓予以勾画,产生“肿瘤染色”[10]。子宫动脉栓塞术是应用数字减影血管造影技术,对子宫肌瘤和子宫血供特点予以明确后将栓塞剂注入患者体内,能将子宫肌瘤的血供阻断,使其缺血坏死,缩小瘤体纤维化体积,实现治疗的效果。报道指出,栓塞后子宫肌瘤会出现玻璃样变伴有钙盐沉积的病理变化,然而对四周正常的子宫平滑肌组织改变不显著。该研究以该院接收的54例子宫肌瘤患者为研究对象,经对上述阐述,并结合研究结果得出,术后3个月患者治疗总有效率是83.33%,低于研术后6个月的96.30%,治疗前患者子宫肌瘤体积、子宫体积均大于治疗后6个月,说明,对子宫肌瘤患者予以子宫动脉栓塞术治疗,能取得较好的治疗效果,改善患者病情。另外,治疗前后检测患者卵巢功能相关激素水平,能发现子宫动脉栓塞术的应用不会对患者卵巢相关激素情况产生影响,说明该术式的实施不会导致卵巢早衰。然而需要注意的是,因该次研究开展,其观察时间仅为6个月,因此其远期疗效情况需进一步观察。
针对子宫肌瘤行子宫动脉栓塞术治疗,具有创伤小等优势,而且能对患者子宫予以保留,不会对卵巢功能、正常子宫肌组织产生影响[11]。然而要加以注意的是,此术式并非对所有子宫肌瘤者均适用,应对患者禁忌证和适应证严格掌握,如未控制严重盆腔炎,肝肾等主要器官功能障碍,穿刺部位感染,合并妊娠,子宫动静脉瘘等,如果患者伴有上述情况,则不建议其实施子宫动脉栓塞术。在余磊[12]研究中,选取子宫肌瘤患者为对象,均行子宫动脉栓塞治疗,其结果显示,患者术后3个月总有效率是82.98%,低于术后6个月的95.74%(P<0.05)。说明,子宫动脉栓塞介入疗法的应用有助于患者临床症状改善。上述研究内容与该次报道相符。
综上所述,对子宫肌瘤患者予以子宫动脉栓塞介入治疗,能取得较好的治疗效果,有助于患者临床症状改善,相比治疗前,能有效缩小患者子宫肌瘤和子宫体积,且不会对卵巢正常生理功能产生影响,故应用推广。

