腹腔镜手术与海扶治疗子宫腺肌瘤临床疗效对照研究
张英
新汶矿业集团莱芜中心医院妇产科,山东济南 271104
子宫腺肌瘤的病位在子宫内膜的间质与腺体之间,瘤体浸润子宫肌层,导致该部位出现增生性病变。其病理表现为:子宫肌层中可见子宫内膜局限性生长,呈现出小团块亦或是结节性组织[1]。其发病群体多为30~51岁女性,发病率在女性疾病中约占30%。疾病进展后,患者可出现月经量增加和痛经症状,影响其基本生活。腹腔镜手术是其常规术式,可清除瘤体,但可能导致机体损伤,因此有治疗局限性。高强度聚焦超声,即海扶技术具有无创性,其以超声波作为瘤体治疗源,可通过体外超声波的大量聚集生成生化效应,于瞬间产生高温,进而杀死靶区肿瘤,且能膨胀肿瘤细胞膜,使其崩溃,丧失浸润或是繁殖能力,进而死亡,被排出体外。该项技术与腹腔镜手术的临床对照研究较少,为此,该研究方便选取2018年4月—2020年1月间来院治疗的103例子宫腺肌瘤患者,分析两种治疗方法的作用,现报道如下。
1 资料与方法
1.1 一般资料
方便选取子宫腺肌瘤患者103例。纳入标准:年龄25~50岁;已婚已育;经MRI或超声诊断为子宫腺肌瘤,瘤体直径2~6 cm;伴有月经量增加和痛经症状;超声定位可见通道极为安全;对研究知情而且同意;伦理委员会审核以后准许开展。排除标准:符合手术禁忌证;处在月经期或是妊娠期;伴有恶性肿瘤;子宫黏膜下伴有肌瘤;合并炎症疾病。根据抽签法分组后,A组52例,年龄26~48岁,平均(40.26±0.59)岁;病程5~16个月,平均(10.29±0.54)个月。B组51例,年龄27~47岁,平均(40.82±0.64)岁;病程6~18个月,平均(10.57±0.49)个月。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
A组予以海扶治疗,选择高强度聚焦超声肿瘤治疗系统和超声影像设备。换能器的实际直径200 mm,功率设定0~400 W,频率设定0.8 MHz,焦点焦域范围设定1.5 mm×1.5 mm×10 mm,焦点深度设定150 mm。治疗前吸氧,流量设定3 L/min,进行心电监护,且置尿管,以充盈膀胱。使患者保持俯卧位,创建静脉通路,静滴缩宫素(国药准字H20059994),剂量为10 U溶于500 mL生理盐水中,剂量0.08 U/min,适度调节其滴速。镇静使用咪达唑仑(国药准字H20067041),剂量为0.8~1.0 mg/kg,镇痛使用芬太尼(国药准字H20003688),剂量为0.02~0.03 mg/kg,间隔30 min后再次给药。有效镇静与镇痛后,使用超声定位瘤体、膀胱和骶骨位置,确保周围脏器安全,进而选择超声通道,消融瘤体。焦点和子宫内膜间相距超1 cm,瘤体边界和子宫肌层间相距超1.5 cm。根据超声图像的灰度情况调整治疗区域,若强回声呈片状或是灰度增加则治疗有效。静脉注射造影剂,评估肿瘤内血流,若无血流则可完成治疗。嘱患者俯卧2 h,并口服3 d抗生素。
B组予以腹腔镜手术,选择电子腹腔镜设备,将单极电切设定为45 W。全麻后保持头低足高位,纵向切口位置在脐轮上约1 cm处,穿刺后使气腹压力在14 mmHg。置镜后,探查盆腹腔和瘤体情况,而后做一穿刺口,稀释垂体后叶素(国药准字H32026637)至20 mL,行宫体注射后经单极电钩做梭形切口,切除病灶。用0号倒刺线缝合后置引流管,静滴2 h抗生素。
1.3 观察指标
随访时间为6个月,利用月经失血评估绘表(PBAC)测评每天月经量,并记录整个月经期的总量。血量评分:1分表示血染面积少于卫生巾(同个品牌,同型号)整体面积的30%;5分表示血染面积介于卫生巾整体面积的30%~60%;20分表示血染面积全部浸润卫生巾。血块大小评分:1分表示血块面积小于1元硬币面积;5分表示血块面积超过1元硬币面积。两项评分相加为月经量总分。痛经评分采用视觉模拟评分法(VAS),累计0~10分,0分为无痛;1~3分为轻微痛;4~6分为痛感轻度影响睡眠;7~9分为痛感强烈;10分为痛感无法耐受。记录腹痛、皮肤灼伤、下肢麻木、皮下气肿和发热等并发症。
1.4 统计方法
2 结果
2.1 月经量评分对比
治疗前,两组的血量与血块大小评分对比,差异无统计学意义(P>0.05)。但治疗前后组内评分对比,差异有统计学意义(P<0.05)。见表1。
表1 两组患者月经量评分对比[(),分]

表1 两组患者月经量评分对比[(),分]
项目时间A组(n=52)B组(n=51)t值 P值血量0.354 0.616 0.724 0.539血块大小0.348 0.708 0.729 0.480总分治疗前治疗后t值P值治疗前治疗后t值P值治疗前治疗后t值P值105.68±4.26 58.92±3.86 58.399<0.001 24.83±3.49 10.65±3.05 21.940<0.001 130.51±8.64 69.58±6.03 41.428<0.001 105.98±4.33 59.39±3.88 57.473<0.001 25.07±3.52 11.08±3.11 21.386<0.001 131.05±8.18 70.47±6.12 42.613<0.001 0.326 0.743 0.745 0.459
2.2 痛经评分对比
治疗前,两组的痛经评分对比,差异无统计学意义(P>0.05),但组内评分在不同时间段对比,差异有统计学意义(P<0.05)。见表2。
表2 两组患者痛经评分对比[(),分]
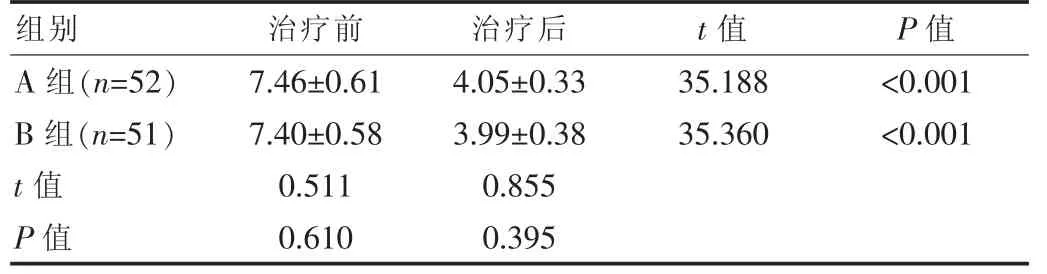
表2 两组患者痛经评分对比[(),分]
组别治疗前治疗后t值 P值A组(n=52)B组(n=51)t值P值7.46±0.61 7.40±0.58 0.511 0.610 4.05±0.33 3.99±0.38 0.855 0.395 35.188 35.360<0.001<0.001
2.3 并发症率对比
A组的并发症率为7.69%,B组为23.53%,差异有统计学意义(P<0.05)。 见表3。
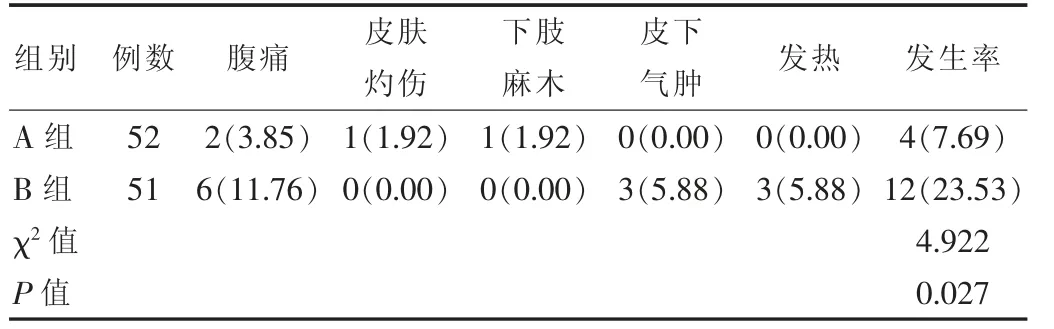
表3 两组患者并发症发生率对比[n(%)]
3 讨论
子宫腺肌瘤的高发群体是育龄期女子,其症状为月经量过多和持续痛经,会影响女性群体的心理健康[2]。其传统疗法中,药物治疗的复发率高,且易导致不良反应;手术疗法中,子宫动脉栓塞术属于侵入性操作,可能导致发热或是腹痛等症状,甚至诱发盆腔感染或卵巢功能异常。全子宫切除术对盆腔环境具有干扰性,可能诱发尿失禁,且可能使阴道变短,影响性生活。而腹腔镜手术相对而言的创伤性小,但其住院时间偏长。海扶是新型治疗技术,治疗原理为:超声波穿透人体中的深部组织,且聚集在特定部位,其所形成的高能量形状与大小比较稳定,可将体外比较低的能量经由超声波聚集在靶区内,进而发挥热固化效应,杀灭肿瘤细胞[3]。其优势为:①海扶治疗无需开刀,因此无出血量,且无化学损伤亦或是辐射。其焦域面积比较小,不会灼伤周边组织,更为可靠。②治疗通过静脉镇痛,可灵活调整剂量,确保患者的意识清醒,可降低麻醉引发的并发症率,且能保护邻近脏器。③治疗后不在子宫部位留下瘢痕,且不干扰内分泌功能,不影响生育能力,可重复治疗[4]。
治疗6个月后,A组的血量、血块大小和月经量总评分接近于B组(P>0.05)。A组的并发症率为7.69%,低于B组的23.53%(P<0.05)。说明海扶对于月经量增多的缓解效果接近于腹腔镜手术,但其安全性更佳[5-6]。原因是海扶治疗不具有创伤性,可以尽快消除肿瘤组织,避免因肿瘤因素增加月经量,其远期疗效不输于腹腔镜手术。其属于体外操作,不对子宫和阴道造成干扰,因此不易导致并发症[7]。海扶的并发症主要为腹痛、皮肤灼伤和下肢麻木,腹痛属于正常反应,无需特殊处理可自行消失[8-9]。皮肤灼伤是因该例患者过度肥胖,脂肪层过厚。下肢麻木与患者较长时间保持同一体位有关,同样无需特殊处理。腹腔镜手术的并发症为腹痛、发热和皮下气肿,腹痛症状较重,可口服止痛药[10]。皮下气肿是因取病灶时穿刺器滑脱,未进行对症治疗,气肿自行吸收。发热是因手术操作等多因素影响,可口服退热药[11]。治疗前,A组的痛经评分为(7.46±0.61)分,B组为(7.40±0.58)分;治疗6个月后,A组的痛经评分为(4.05±0.33)分,B组为(3.99±0.38)分,治疗后评分优于治疗前(P<0.05)。与高阳[12]研究结果[治疗前,海扶组的VAS评分为(7.44±0.60)分,腹腔镜组为(7.38±0.51)分;治疗6个月后,海扶组的VAS评分为(4.12±0.39)分,腹腔镜组为(3.97±0.37)分,治疗后评分优于治疗前(P<0.05)]基本一致。说明该研究的可信度高,可指导子宫腺肌瘤的临床治疗。
综上所述,以上疗法对该病均有效,但海扶的创伤性小,是子宫腺肌瘤无创疗法的首选。若患者月经量偏多,且合并贫血,可要选择腹腔镜手术。

