低温可调钠透析预防透析相关性低血压的观察及护理
张晓莉 张 慧
透析相关性低血压(IDH)是血液透析(HD)过程中经常发生的急性透析并发症之一,发生率20%~40%[1],以高龄、糖尿病肾病、自主神经功能紊乱和心功能不全等患者发生率较高。透析过程中发生低血压不仅会导致病人面色苍白、出冷汗、皮肤湿冷、心率加快、肌肉抽搐及消化道症状等,会导致透析中的血流量不足,严重者影响脱水量和毒素清除率,常可诱发心绞痛、心律失常,降低肾血流量,减少残余肾功能,严重影响患者生命安全[2]。低温可调钠曲线透析,可提高毛细血管充盈速度,稳定血浆渗透压,保持患者透析中血容量的稳定,使其对超滤的耐受性提高,减少液体潴留,使病人的低血压、头晕、肌肉抽搐及消化道症状发生率明显降低[3]。通过临床观察,选择低温可调钠透析,对20例长期透析患者在透析中反复发生低血压者进行预防及应用,使透析低血压的发生率明显降低,提高患者的透析充分性,收到很好的疗效。现报告如下:
1 资料与方法
1.1 一般资料 选择2019年7月-2020年1月在我科行规律透析的20例低血压患者作为研究对象。①纳入标准:维持性血透患者,调整了干体重和降压药的剂量,或停用降压药,将脱水量调整在干体重的3%~5%之间,在常温透析下频繁出现低血压患者。②排除标准:因服用降压药导致的低血压、心律失常、不配合者。其中男9例,女11例,年龄32~69岁,平均年龄(41.9±10.51)岁。维持透析时间7~127个月,平均透析时间(58.75±38.15)个月。原发疾病:高血压6例、糖尿病5例、梗阻性肾病3例、原因不明3例、慢性肾小球肾炎1例、多囊肾1例、肾病综合症1例。20例患者全部来自门诊透析,均无反复住院的病史,研究周期内无患者退出。两组患者的性别、年龄、透析器型号、抗凝方式、透析间期体重增长、透析时间、病情等比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 所选患者在透析中无输液、输血、透析前8 h及透析中均未服用降压药、透析前中后由责任护士固定血压计、固定非瘘侧上肢手臂测量血压。均使用DBB-27C和贝朗血透机,透析器选用B-16H聚醚砜膜,面积1.6 m2,选用碳酸氢盐透析,透析液流量每分钟600 mL,血流量每分钟22~240 mL,每周3次,4 h/次,每例患者一周采取3次常规透析,另一周使用3次低温可调钠曲线透析,两种透析模式每周交替进行一次,作自身对照,观察1年内两组透析模式发生低血压的情况。常规常温组(Ⅰ组)每次透析4 h,透析液电导度14.0 ms/cm,透析液温度37 ℃(36.5 ℃~37 ℃),治疗中透析液的钠浓度、温度、脱水速度均不变。低温可调钠组(Ⅱ组)透析4 h按低温、阶梯式可调钠曲线透析,钠曲线分10个时间段,每段24 min,上机后,每48分钟下调一档,由高至低依次递减,可调钠浓度从开始15.0ms/cm,到治疗结束前48 min为14.0 ms/cm,透析液温度35 ℃~36 ℃。透析中每30~60 min监测脉搏、血压1次,病情有变化随时监测,同时观察患者神志变化。低血压发作时血压下降,比透前血压下降30 mmHg或收缩压降至90 mmHg以下,同时伴随症状如头昏、眼花、心慌、面色苍白、出冷汗、精神萎靡、打哈欠、便意等,启用低温可调钠曲线透析30 min左右,患者血压回升,上述伴随症状改善。
1.3 评价指标 IDH的诊断标准[4]:平均动脉压即:1/3(收缩压+2倍舒张压)与透前相比下降30 mmHg或收缩压降至90 mmHg以下,且患者存在出冷汗、肌肉抽搐、打哈欠、便意、意识淡漠和消化道症状等。
1.4 统计学方法 所有数据用SPSS 20.0统计学软件包进行处理,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
Ⅰ组患者透析模式的透析液温度为36.5 ℃~37 ℃,Ⅱ组患者透析模式的透析液温度为35 ℃~36 ℃,Ⅰ组患者透析模式低血压的发生率高于Ⅱ组,差异有统计学意义(P<0.05)。见表1。
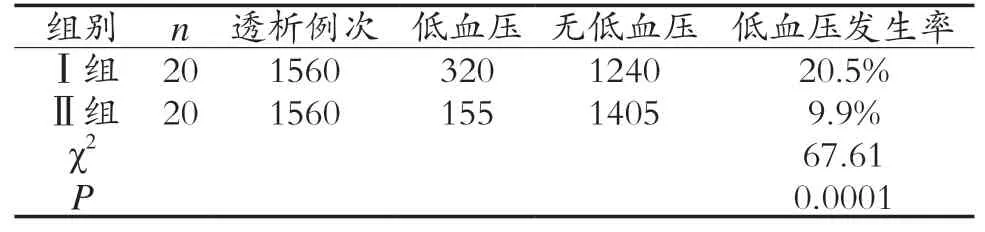
表1 两组透析模式低血压的发生情况比较(例次)
3 护 理
3.1 透析前护理 ①准确评估干体重:及时调整患者的干体重,严格控制水钠摄入量,使两次透析之间体重增长每天小于1 kg或低于干体重3%~5%,向患者做好宣教工作。②调整和改变透析方法:可调钠曲线透析可使血浆胶体渗透压稳定,增加血管再充盈,防止脱水过多过快导致循环血容量减少及小分子毒素清除所致的渗透压下降,可以较好地预防IDH的发生。血液滤过(HF)、血液透析滤过(HDF)与HD相比,使患者血容量和心搏量较稳定,对易发生IDH患者有很好的治疗作用。对于敏感体质者,要选择生物相容性好的透析器,透析前充分预冲,防止生物不相容对血压的影响。对血容量减少不适应或由于年龄大、病情重的患者透析开始即补充血浆、白蛋白等胶体溶液,逐渐增加血流量,要严密监测血压。低温透析可增加循环系统的稳定性,一般设定透析液温度为35 ℃。③调整降压药的用法:透析前测量血压,根据病情判断是否服用降压药,以免透析中血压降低。透析中经常发生低血压的患者,透析前降压药可停服一次或减量。
3.2 透析中护理 ①设定准确的超滤量:患者上机后逐渐加大所需的血流量,由两人准确核对脱水量、可调钠曲线、抗凝剂用量和机器温度等治疗参数。密切观察患者的血压和机器运转情况,有无头痛、头晕、出冷汗、心慌、打哈欠、便意及消化道症状。②透析低血压的紧急处理:如果发现患者血压下降明显,同时伴有脉搏细速,面色苍白、出汗、打哈欠、抽搐、神志模糊等症状,应立即停止超滤,及时通知医生,减慢血流量,取休克卧位,氧气吸入,提高可调钠浓度至14.5 ms/cm,将透析液温度降至35 ℃,给予50%GS或0.9%NaCL 100~200 mL输入等。待上述症状改善,血压稳定后继续透析。如血压持续较低,症状不缓解,遵医嘱使用升压药物,对症处理,安慰患者,消除恐惧心理,如病情继续加重,要及时终止透析。透析中防止患者突然改变体位或站起,使血液由于重力作用流向下肢,引起脑心缺血及体位性低血压的发生。③加强进食管理和用药指导:向患者交代控制饮食的重要性,有针对性地进行饮食指导,避免患者在透析中进食,如患者经常在进食30 min后出现低血压,要教育患者避免透析中进食,减少低血压的发生;指导患者透前停服一次降血压药物,避免透析中口服降压药。
3.3 透析后护理 透析治疗后称体重,测血压、脉搏,准确记录实际超滤量,以供下次参考。让其卧床休息片刻,缓慢起床,教育患者按照体位改变“三步曲”进行(即平躺半分钟,坐起半分钟,站立半分钟);对老人、自理缺陷、机体不适者,用轮椅推至体重秤旁。
3.4 心理护理 透析患者由于家庭、经济、工作、社会等因素会引起焦虑。因IDH发作频繁而终止透析,常因不充分透析导致严重并发症,使患者容易出现焦虑恐惧心理。应向患者耐心地解释不良情绪影响疾病的康复,消除其恐惧心理,让患者了解良好的情绪有助于提高机体抵抗力,提高生活质量。
3.5 健康宣教 医护人员向患者做好饮食健康宣教,增加营养,摄入优质高蛋白质饮食。严格控制体重增加和水盐摄入,体重增加≤l kg/d,让其两次透析之间体重增长控制在干体重的3%~5%,避免因脱水过多、速度过快而导致低血压。因进食后全身血液需要重新再分布,使有效循环血容量减少,容易发生IDH的患者在透析中避免进餐,有饥饿感时口含糖块,嘱患者透析当天的降压药减量或停服。
4 讨 论
4.1 透析相关性低血压发生的原因 IDH是透析中常见并发症之一。随着透析人群在不断增加,糖尿病肾病和高龄透析患者在不断增加,IDH发生率也在不断增加。透析中低血压的发生因素有很多[5],主要包括有效循环容量的减少;心脏调节能力及血管顺应性降低;透析液钠浓度过低和温度过高;营养不良、低蛋白血症、贫血患者;透析前或透析中服用降压药或镇静剂;透析膜的生物相容性差;自主神经功能紊乱等因素。脱水过多过快是导致循环血容量减少的最常见原因。在透析过程中,随着小分子溶质清除,血浆渗透压下降过快,血管内外形成渗透压浓度差,水分转移到组织间或细胞内,引起循环血容量减少,也是引起低血压发生的原因。
4.2 低温可调钠透析可有效降低透析患者低血压的发生率 低温透析(机温35 ℃)可使IDH患者透析中最低血压、透后血压明显提高,减少IDH的发生,这可能与透析过程中患者体温升高,引起血容量减少和外周血管阻力下降,同时由于温度增加,回心血量减少,易发生低血压。学者研究报道[6],在同等条件下,Ⅱ组与Ⅰ组比较、Ⅱ组对透析中低血压的防治效果更好,使透析更充分。与朱丽萍等[7]研究结果一致,随着透析时间的逐渐延长,体温在逐渐上升,血容量在逐渐减少,容易诱发血压下降,但低温透析可使心肌收缩力增强,交感神经兴奋,收缩血管,保持渗透压稳定,从而预防低血压,切勿提前终止透析。可调钠透析是指透析液钠浓度从透析开始至结束呈现从高到低,或从低到高,或高低交替进行,在治疗结束后钠浓度接近正常的一种透析方式。透析过程中,将钠浓度维持在15.0~14.0 ms/cm,由高至低逐渐递减,使透析液中Na+入血,可提高机体耐受力,在提高Na+浓度的同时,晶体渗透压也在不断升高,可提高血管组织的充盈,使治疗结束前维持正常钠离子浓度,对于多余的Na+可有效清除,避免Na+在体内潴留。有学者研究,高钠透析液可降低IDH的发生,其机制为通过提高透析液中Na+浓度和晶体渗透压,使水分从组织间隙进入血管内,明显增加毛细血管再充盈率,维持循环血量及心血管的稳定,使IDH的发生率降低[8]。本研究观察20例透析患者1年内采用两组透析模式交替进行时低血压的发生情况:常规常温组和低温可调钠组低血压发生率分别为20.5%和9.9%,低温可调钠组低血压发生率明显低于常规常温组。
综上所述,低温可调钠透析是一种简单、经济、有效的预防透析中低血压的方法。可调钠透析并未增加患者钠负荷,透后患者口渴不明显,透析间期患者体重变化不大,长时间应用可调钠透析能有效促进患者心脏功能,改善体循环。在透析全过程中严密观察病情变化,使透析顺利完成,减少透析并发症的发生,提高患者长期存活率和生活品质,延长其生命。

