中西医结合治疗脾肾阳虚型原发性甲状腺功能减退症48例临床观察
张贺美 舒仪琼


【摘 要】 目的:观察脾肾阳虚型原发性甲状腺功能减退症患者应用中西医结合治疗的临床疗效。方法:将96例脾肾阳虚型原发性甲状腺功能减退症患者采用随机数表法分为两组,每组各48例。对照组单纯口服西药左甲状腺素钠治疗,观察组以自拟温肾补脾方为基础联合西药左甲状腺素钠方案治疗,观察两组用药治疗后的临床症状的改善程度及不良反应的发生情况,观察用药前后两组甲状腺激素水平、血脂水平及中医证候疗效的变化情况。结果:治疗后,对照组中医症候积分、TSH及血脂水平均高于观察组,FT3、FT4水平及总有效率均低于观察组(P<0.05)。结论:运用中西医结合治疗脾肾阳虚型原发性甲状腺功能减退症患者效果良好,无明显不良反应,能明显改善患者的甲状腺激素水平及临床症状,降低血脂,值得临床推广运用。
【关键词】 甲状腺功能减退症;脾肾阳虚;左甲状腺素钠;中西医结合
【中图分类号】R581.2 【文献标志码】 A 【文章编号】1007-8517(2021)10-0116-04
甲状腺功能减退症(简称甲减)临床上常见于各种原因导致的血循环中甲状腺激素减少或甲状腺激素抵抗引起的全身性代谢降低综合征[1]。西医根据其病变部位可分为原发性甲状腺功能减退症、中枢性甲状腺功能减退症和甲状腺激素抵抗综合征三种类型,其中原发性甲减占全部甲减的90%以上,该部分甲减患者临床可表现为畏寒、乏力嗜睡、体重增加等及多系统异常,随着病情发展可出现昏迷、休克、心肾功能衰竭等危急症状,临床上单纯使用西药治疗效果局限[2]。中医学认为,甲减的根本病机当归咎于脾肾阳虚,临床治疗甲减时应从此着手。近年来研究[3-4]发现,采用中西医结合治疗原发性甲减脾肾阳虚型患者效果显著。为了进一步证实该疗法的有效性,笔者对安徽中医药大学近年来门诊及住院的96名脾肾阳虚型原发性甲减患者进行研究,现报告如下。
1 资料与方法
1.1 一般资料 选取2018年06月至2019年6月安徽中医药大学第一附属医院就诊的甲减患者96例,按随机数字表法将患者分组成对照组和观察组,每组各48 例。对照组男18例,女40例,年龄22~ 50岁,平均年龄(37.19±5.31)岁 ,病程0.3~10年,平均病程(2.26 ±1.21)年,身体质量指数(BMI)16.6~27.2,平均 (22.94±2.95);观察组男16例,女32例,年龄18~ 52岁,平均年龄(35.27±7.56)岁,病程0.2~12年,平均病程(2.34±1.19)年,身体质量指数(BMI)16.2~26.8,平均(22.39±2.87)。两组一般资料比较差异无统计学意义(P>0.05)。本次研究通过医院医学伦理委员会审批通过。
1.2 诊断标准 依据 《中国甲状腺疾病诊治指南》[5]关于甲状腺功能减退症标准,实验室指标检查显示促甲状腺激素(Thyroid stimulating hormone,TSH)高于参考值正常范围,游离四碘甲状腺原氨酸(Free tetraiodothy roine4,FT4)及游离三碘甲状腺原氨酸(Free tetraiodothy roine3,FT3)低于参考值正常范围,伴随甲减的症状和体征。中医诊断标准为:依据 《中医病证诊断疗效标准》[6]脾肾阳虚证,即在以下主要症状和次要症状中,有三个主要症状和两个次要症状。主要症状包括倦怠乏力、畏寒肢冷、纳差腹胀、面色苍白、身浮肢肿、腰膝酸软、性欲减退。次症包括表情淡漠、气短懒言、夜尿频多、或便秘或便溏、女子月经不调等。舌脉可见舌质淡、舌体胖大、苔白滑、脉沉迟。
1.3 纳入与排除标准 纳入标准:符合上述甲减诊断标准及脾肾阳虚证中医证型者;患者签订知情同意书;依从性较高的患者。排除标准:甲状腺危象患者;各种甲状腺炎;合并心、肾、肝功能障碍;有糖尿病、高血壓或冠心病基础疾病者;正在哺乳或怀孕的人;对实验药物过敏或体质过敏者;精神病患者。
1.4 方法 在两组入院后,均告知其注意休息,保持饮食均衡,补充充足的热量和营养。对照组给予左甲状腺素钠片口服[规格:50 μg/片,由德国默克公司生产,注册证号(H20140052)]。每天1次,初始剂量是25 μg,依据患者实验室检测指标结果变化与临床症状对剂量进行调整,2~4周调整1次,每次可加 25 μg,最大剂量是每天150 μg。观察组在对照组基础上加用自拟温肾补脾方进行治疗。药用:制附子5 g,熟地黄、当归、白术、菟丝子、茯苓12 g,黄芪20 g,山药、山茱萸各15 g等。随证加减:纳差、乏力、畏寒明显者加炒党参15 g;浮肿明显者加泽泻、益母草各 15 g;反应迟钝、记忆力减退明显者加郁金、益智仁10 g;伴有胸闷心慌可加瓜蒌皮15 g。每天1剂,分早晚2次水煎服。两组均用药观察12周。观察期间嘱两组禁食辛辣刺激性食物,禁饮浓茶,禁止使用其他治疗原发性甲减的药物。
1.5 观察指标 比较两组治疗前、治疗后中医症候积分、血清FT3、FT4、TSH水平、血脂[甘油三酯(TG)、血清总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)]水平及临床疗效。以及在治疗过程中不良反应的发生情况。
1.6 疗效评定 ①比较分析两组治疗前、后中医症候积分评分。根据《中药新药临床研究指导原则》[7]标准评定,包括倦怠乏力、畏寒肢冷、纳差腹胀、身浮肢肿、腰膝酸软、性欲减退、表情淡漠、面色苍白、气短懒言、夜尿频多、或便秘或便溏、女子月经不调等,并按照临床症状表现的严重程度分为无、轻、中、重度,分别记为 0、1、2、3 分,患者得分越高说明其症状越严重;②比较两组治疗前、治疗后血清TSH、FT3、FT4水平,采用化学发光免疫法检测;③比较两组治疗前、治疗后血脂水平。治疗前、后均采用全自动生化分析仪(OLY-MEAS AU600)测定;④临床疗效。显效:患者上述临床症状及体征痊愈或者显著改善,激素水平指标正常,中医证候疗效积分降低70%以上;有效:患者上述临床症状及体征有所好转,激素水平指标较治疗前改善,中医证候积分降低30%以上;无效:患者临床症状、体征、实验室激素指标无明显改善。总有效率 =(显效 + 有效)例数 / 总例数×100%。
1.7 统计学方法 数据分析采用SPSS21.0统计软件,计数资料采用例及百分数表示,采用χ2检验;计量资料采用均数加减标准差(x±s)表示,组间比较符合正态分布者采用配对t检验、不符合正态分布者采用秩和检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组治疗前、后中医症候积分比较 治疗后,观察组的中医症候积分明显低于对照组,差异具有统计学意义(P<0.05)。见表1。
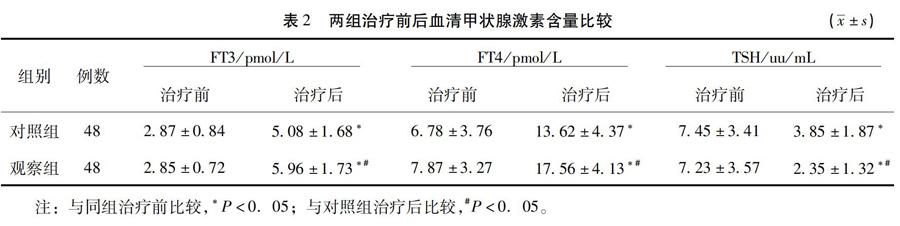
2.2 两组治疗前、治疗后血清甲状腺激素含量比较 治疗后,两组血清 TSH值均较治疗前下降,FT3、FT4值较治疗前上升,并且观察组效果更明显,差异均有统计学意义(P<0.05)。见表2。
2.3 两组治疗前、治疗后血脂水平的比较 治疗后,两组TC、LDL-C、TG含量均较治疗前有所下降,但观察组显著低于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 不良反应发生情况比较 两组治疗前后均无明显不良反应情况发生。
2.5 两组临床疗效比较 治疗后,对照组治疗总有效率为70.83%,观察组治疗总有效率为89.58%,观察组的总有效率高于对照组,差异具有统计学意义(P<0.05)。见表4。
3 讨论
原发性甲状腺功能减退症是甲减中常见的类型,其发病机制比较复杂,临床上常见病因包括甲状腺组织受损及甲状腺激素生物合成、释放功能缺陷[8]。以甲状腺激素分泌减少为主要临床特点,因此激素替代是治疗该病的首选治疗方案,药物以左甲状腺素钠应用最为广泛。现代药理研究[9]表明,左甲状腺素钠起效缓慢,但停药后可持续数周。且该药物的安全性与药物剂量有关,在患者的耐受范围内是安全的,孕妇可以使用。但是,药物过量会引起各种不良反应,因此临床剂量使用有所限制。而近年来中医在调节甲状腺的分泌系统上疗效显著,它可以通过调节激素分泌量,改善甲状腺部分功能,且用药多以温肾阳补脾药为主,且临床上能够取得令人满意的疗效[10-15]。
原发性甲减可归属于“虚损”与“虚劳”范畴,发病与脾、肾两脏密切相关。因日久饮食失常或过食生冷,寒积胃脘,损及脾阳,致水谷精气不充,或用药不当,苦寒不过,吐泻失司,损及脾胃,耗伤阳气,症见食欲减退,健忘思睡,四肢乏力;或过度劳累,房事不节,纵情色欲,伤及肾气,表现为腰膝酸软,面目虚肿无华。或久病、新疾,加之先天禀赋素不足,终致脾肾阳虚。因此,脾肾阳气虚衰是其发病的根本病机。本文中自拟温肾补脾方由制附子、白术、熟地、当归、、菟丝子、山药、山茱萸、茯苓、黄芪为基本方组成,组方中制附子药性大辛大热,可温肾阳、补脾阳,白术甘温补气,苦燥健脾,两药相合,奏温肾补脾之功,共为君药;熟地黄滋肾养阴填精,黄芪益气固表,与附子、白术相伍可助附、白温肾补脾之功效,为臣药;山茱萸温补肾阳,山药补益肝脾,当归补血活血,菟丝子温补肾阳,益肾精,并能固肾精,对肾虚不固之证疗效显著,再加以茯苓利水渗湿,寓泄于补之中,共为佐药。以上诸药同用,温肾兼顾补脾,使肾阳得冲而虚损易复,共奏温肾阳、补脾气之功效。且经现代药理研究[16]证实,附子具有镇痛抗炎作用,附子入煎剂对急性炎症有明显抑制作用。实验亦表明,甲醛或蛋清可致小鼠关节肿胀。但在大量服用附子水或汤剂后,可有效缓解小鼠关节肿胀症状。附子的抗炎机制主要是因为它能在增强毛细血管通透性和充分抑制肉芽肿等问题上发挥重要作用。当归、山药亦具有显著抗炎效果,可抑制炎症因子释放,黄芪、泽泻可改善机体代谢,且上述诸药均有免疫调节作用[17-20]。在上述药物的共同作用下,不仅对于缓解其临床症状作用明显,还能有效抑制机体过度的免疫反应,避免机体炎症因子的大量释放,同时结合西医治疗进一步增强临床疗效。
本研究结果证实,自拟温肾补脾方联合左甲状腺素钠治疗脾肾阳虚型原发性甲状腺功能减退症能有效改善其临床症状和甲状腺功能,且无明显不良反应,值得临床推广应用。但本研究尚未对其长期疗效进行评价,还需进一步扩大样本量,继续深入研究,探索中西医结合治疗该病的疗效。
参考文献
[1]再英.内科学[M].7版.北京:人民卫生出版社,2008:722.
[2]向光大.临床甲状腺病学[M].北京:人民卫生出版社,2013:112.
[3]刘雅林.甲状腺功能减退症中西医联合治疗效果探讨[J].中外医学研究,2018,16(5):135-136
[4]罗琦,方朝晖.中医治疗甲状腺功能减退症的临床研究进展[J].中医药临床杂志,2019,31(11):2181-2184.
[5]中华医学会内分泌学分会.中国甲状腺疾病诊治指南—甲状腺疾病的实验室及辅助检查[J].中华内科杂志,2007,46(8):697-702.
[6]国家中医药管理局.中医病症诊断疗效标准[S].北京:中國中医药出版社,2017:173-174.
[7]郑莜萸.中药新药临床研究指导原则[M].北京:中国医药科技出版社,2002:45-46,163-167.
[8]张正阳,李斌斌,刘春红.阳虚证甲状腺功能减退症中医药研究现状[J].中医药临床杂志,2019,31(11):2177-2180.
[9]王旭东,李哲,贾永平.亚临床甲状腺功能减退症与冠心病的相关关系研究[J].中西医结合心脑血管病杂志,2016,14(1):55-57.
[10]刘美莲,畅立强,杨亚茹.桂芪温补汤联合左甲状腺素钠片治疗脾肾阳虚型甲状腺功能减退症的临床观察[J].中国民间疗法,2020,28(17):84-86.
[11]张贵萍.温补脾肾法联合左甲状腺素对亚临床甲减患者甲状腺功能及血脂水平的影响[J].现代中西医结合杂志,2017,26(12):1336-1338.
[12]姜旻,王锐,王芬,等.右归丸联合左甲状腺素钠片治疗甲状腺功能减退症的临床效果[J].中国医药导报,2017,14(33):165-168.
[13]李海洋,富晓旭,莫崇念,等.温补脾肾法治疗脾肾阳虚型甲状腺功能减退症临床观察[J].新中医,2016,48(2):66-68.
[14]刘美莲,畅立强,杨亚茹.桂芪温补汤联合左甲状腺素钠片治疗脾肾阳虚型甲状腺功能减退症的临床观察[J].中国民间疗法,2020,28(17):84-86.
[15]陈姝瑜,汪悦.汪悦教授治疗甲状腺疾病经验介绍[J].四川中医,2018,36(1):22-25.
[16]刘沛沛.探讨附子的药理研究和临床应用[J].智慧健康,2019,5(21):24-25.
[17]马园园,王静,罗琼,等.黄芪总皂苷药理作用研究进展[J].辽宁中医药大学学报,2020,22(7):153-157.
[18]刘珊珊,郭杰,李宗艾,等.泽泻化学成分及药理作用研究进展[J].中国中药杂志,2020,45(7):1578-1595.
[19]赵静,夏晓培.当归的化学成分及药理作用研究现状[J].临床合理用药杂志,2020,13(6):172-174.
[20]陈梦雨,刘伟,侴桂新,等.山药化学成分与药理活性研究进展[J].中医药学报,2020,48(2):62-66.
(收稿日期:2021-11-04 编辑:陶希睿)
作者简介:张贺美(1995-),女,汉族,硕士研究生在读,研究方向为中医药防治内分泌代谢疾病。E-mail:1753729026@qq.com
通信作者:舒仪琼(1962-),女,汉族,本科,主任医师,硕士研究生导师,研究方向为中医药防治内分泌代谢疾病。E-mail:1437387482@qq.com

