旋髂浅动脉穿支管状皮瓣修复单指毁损伤
郭志谦,高优,江碧川,孙肇晟,吴燕云,蔡少甫,杨新蕾
(1.福建医科大学附属厦门弘爱医院 整形与烧伤外科,福建 厦门 361009;2.厦门大学附属成功医院中国人民解放军第174医院 烧伤整形科,福建 厦门 361003)
随着现代工业的飞速发展,高动能致伤因素导致的手指毁损伤日益增多。手指毁损伤是最为严重的手外伤之一,修复困难,截指率高[1]。2011年6月-2019年5月,笔者科室(厦门大学附属成功医院烧伤整形外科)应用旋髂浅动脉穿支管状带蒂皮瓣修复单指毁损伤14例(14指),保留了伤指长度,满足了患者保留伤指的要求,并恢复部分功能,疗效确切,现报道如下。
1 资料与方法
1.1 一般资料
本组14例,男9例,女5例;年龄18~49岁,平均30岁。其中左手3例,右手11例。毁损手指:示指6例,拇指4例,中指4例;皮肤缺损范围近端起自掌指关节或近节指骨基底处,远端至残端或指尖;伴骨折(或指骨缺损)5例,关节外露3例,肌腱断裂4例,不同程度的肌腱损伤10例。伤后立即就诊并急诊手术8例,手术时间在伤后3~17 d者6例。
1.2 手术方法
手术在全身麻醉或臂丛神经联合硬膜外麻醉下进行,上臂根部应用气囊止血带以减少术中出血,保证术野清晰,止血带压力40 kPa,双氧水、生理盐水反复冲洗伤口,仔细剔除伤口泥沙、玻璃碎片、油污、线头等各种异物,修剪失活筋膜组织,保留间生态肌腱,5/0可吸收丝线缝合修复损伤或断裂的肌腱组织,对骨外露部位,予手术刀彻底刮除污染的骨质表层,骨挫挫平骨面,尽量保留指骨长度,骨折部位解剖复位后以克氏针交叉固定(先固定纵行针,待皮瓣上位后再于皮瓣外斜行固定另一根,交叉固定骨折端,C臂机下明确骨折复位满意),修整指根正常皮肤组织1.0~2.0 mm,根据创面形状、面积大小、残余指骨长度设计切取皮瓣。于腹股沟韧带中下约2.5cm处触及股动脉搏动点,与髂前上棘顶点作一连线,并向髂嵴延伸,依据该线作为皮瓣的轴心线,血管超声仪定位确定穿支血管位置;皮瓣的长度为患指残端长度延长3.0 cm,宽度为6.0 cm左右,设计皮瓣近似长方形。于皮瓣中远端沿设计线处切开皮肤、皮下组织,沿深筋膜层表面分离皮瓣至股动脉搏动点2.0 cm附近,通过透光试验可见旋髂浅动脉穿支血管包含于皮瓣中央处,以旋髂浅动脉走行为轴线,各旁开1.0 cm,修剪皮瓣两侧脂肪层,保留一薄层小颗粒状脂肪组织和完整的浅筋膜层,至隐约可见真皮下血管网。应注意避免损伤旋髂浅动脉穿支血管及伴行的旋髂浅静脉(旋髂浅静脉走行与腹股沟韧带平行),边修剪边观察皮瓣血运,皮缘电凝止血,皮瓣长边对合缝制成管状,患指插入皮管,修薄区域皮瓣位于指背,未修薄区域位于指腹,皮瓣远端与患指根部皮缘缝合,皮管内留置负压引流管以持续引流渗血、渗液,同时通过负压作用使皮瓣与患指粘附生长,术区包扎,医用弹性自粘绷带缠绕腕关节固定患肢制动于下腹部,保持皮瓣舒展位,避免蒂扭转、弯折、卡压。供瓣区创面均直接拉拢对位缝合。
术后选用敏感抗生素抗感染治疗,并补液扩容、止痛及预防血管痉挛等对症治疗,包扎时注意留窗密切观察皮瓣血运。皮瓣血运稳定后可在良好制动的情况下下床活动,并适当活动患肢腕关节、肘关节、肩关节等大关节,避免关节僵硬。断蒂前常规进行皮瓣血运阻断试验以判断皮瓣成活情况。断蒂在局部阻滞麻醉下进行,皮瓣中远1/3范围进一步修薄,保留浅筋膜层包裹骨面残端,分层缝合,重塑指端外形。
2 结果
术后14指毁损伤转移皮瓣全部成活,未出现皮瓣下液化、感染,皮瓣色泽良好;2周后行皮瓣夹蒂血运阻断试验,皮瓣血运无改变;功能训练3~5 d。术后16~20 d(平均18 d)行腹部旋髂浅动脉穿支管状带蒂皮瓣二期断蒂术,断蒂后皮瓣血运良好,创面均一期愈合,未出现肌腱、指骨渐进性坏死等并发症,供瓣区顺腹股沟方向部分患者出现线形瘢痕。经随访9~24个月,患指外形接近健侧,皮瓣肤色、质地、厚薄均满意,不显臃肿,无需二期修薄,无慢性骨髓炎、骨不连等远期并发症,患者对外形满意,残存功能可满足患者基本生活要求。
典型病例:患者 男,28岁,机台操作工人,因机台碾轧致右手毁损伤急诊收入骨科,经保肢、保指治疗半个月后为进一步修复残端转入我科。无名指、小指自掌指关节缺如畸形,仅残存拇指、中指和示指近节指骨,掌指关节乃至整个手背区域硬性水肿,血管吻合条件差。完善术前检查,在全身麻醉下行右侧旋髂浅动脉穿支皮瓣带蒂转移、保指手术,设计皮瓣7.0 cm×10.0 cm,切取皮瓣、修薄制成管状修复示指皮肤软组织缺损。术后14 d皮瓣成活良好,患指不臃肿,残指功能可满足患者基本生活要求(图1-6)。
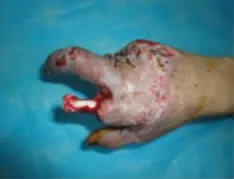
图1 右示指毁损伤术前创面
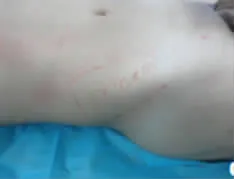
图2 皮瓣设计

图3 皮瓣制成管状
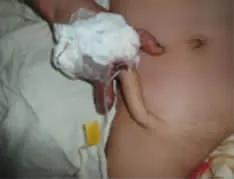
图4 皮瓣转移修复带蒂状态
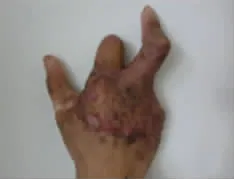
图5 皮瓣断蒂后患指外观

图6 术后残指保留部分功能
3 讨论
严重外伤,如神经、血管、骨及其覆盖软组织四个重要结构中有三个受到明显损伤即可定义为毁损伤[1]。手指毁损伤多见于重物砸伤、机台挤轧伤、机器绞伤、撕脱挫裂伤、碾挫伤、爆炸伤等。单指毁损修复常采用游离的甲皮瓣、带足背皮瓣[2-3]、分叶皮瓣、皮瓣缠绕游离移植[4-5]等,均可取得良好疗效,但手术难度大,需要精湛的显微外科技术以及配合娴熟的显微技术团队,基层单位无法作为常规术式开展,且对供瓣区损伤大,甲皮瓣需要牺牲健康足趾,对足外形及功能存在一定的破坏,部分患者不接受,限制了临床广泛开展。
3.1 皮瓣的解剖学基础
旋髂浅动脉穿支皮瓣目前在国内外外科临床中广泛应用,作为近年来发展的一种新型皮瓣[6],其带蒂或游离皮瓣均可修复手、前臂创面[7-8]。旋髂浅动脉穿支皮瓣的营养血管来源于旋髂浅动脉穿支,由旋髂浅动脉供血。旋髂浅动脉(直径0.8~1.8 mm)及其伴行静脉在腹股沟韧带下方约2.5 cm处起自股动脉(少数从腹壁浅动脉发出),朝外上方髂前上棘方向走行,约在股动脉源头外侧1.5 cm处分成浅支和深支,浅支随即穿出深筋膜,向髂前上棘继续走行,发出1~2个穿支(直径0.3~0.5 mm)供应腹股沟区皮肤;深支继续在深筋膜下方、缝匠肌表面走行,走行偏外下方,主要供应腹股沟偏外下方区域皮肤[9]。本组病例均以浅支制成旋髂浅动脉穿支皮瓣。据董栋研究数据统计[10],旋髂浅动脉穿支血管蒂长 (84.5±24.0)mm,穿支营养面积 (54.9±18.0)cm2。
3.2 手术的技巧
皮瓣设计呈长条形,动脉供血充足,静脉回流无受限,可完全修复单指毁损皮肤缺损范围。手指半径一般1.0 cm左右,根据周长=2πr,设计皮瓣宽度6.0 cm左右,长度为患指残端长度加2.0~3.0 cm。术前排除腹部手术、供区放射性损伤及瘢痕病史[11],常规血管超声仪定位出穿支血管位置,术中分离皮瓣时通过透光试验明确旋髂浅动脉浅支走行。于深筋膜层分离形成皮瓣,至蒂部时无需细化分离出旋髂浅动脉穿支,将伴行静脉及筋膜组织一并包含在蒂部即可。皮瓣缝制成管状前模仿顾荣U形超薄法修薄[12],以旋髂浅动脉走行为轴线,各旁开1.0 cm,修薄皮瓣,注意保护旋髂浅动脉穿支动脉及伴行静脉。皮瓣修薄的区域位于指背,未修薄区域位于指腹,以尽量符合健指外形。髂腹股沟区皮肤相对腹部其他区域较薄,即使肥胖者该部位皮下脂肪量也较少,通过去除皮瓣多余的皮下脂肪组织制成较薄的真皮下血管网皮瓣,形成超薄皮瓣,不仅能减少皮瓣组织的营养损耗,保证皮瓣转移后筋膜层组织能更快与受区创面重建血液循环,同时更接近正常手指外观。超薄皮瓣断蒂时中远端进一步修薄、塑形,皮瓣不显臃肿,无需二次修薄。
3.3 皮瓣的优缺点
带蒂旋髂浅动脉穿支皮瓣制成管状修复单指毁损伤具有以下优势:⑴解剖相对恒定,术式简单,术者容易掌握;⑵皮瓣长宽比例不受限制,相比于传统髂腹股沟皮瓣最大长宽比例约3∶1,该穿支皮瓣长宽比例最大可达 8.6∶1(26∶3)[13-14];⑶皮瓣成活率高,皮瓣制成管状后抗拉扯能力强,只要蒂部不扭转、弯折,皮瓣血运均无异常,适合腹部带蒂皮瓣的临床开展;⑷传统髂腹股沟皮瓣达深筋膜层,皮瓣较臃肿,该穿支皮瓣大部分可修薄至浅筋膜层,皮瓣薄,外形较传统皮瓣美观;⑸下腹部带蒂状态类似于“插裤兜”姿势,制动位置舒适;⑹皮瓣制成管状并保留一定的长度,可使患肢存在一定的活动度,带蒂期间可适当活动患肢腕关节、肘关节、肩关节等大关节,避免关节僵硬;蒂部制成管状后皮瓣根部无创面外露,局部几乎无渗液,明显降低术后继发感染的几率,避免腹部正常皮肤浸渍;再者,也方便皮瓣夹蒂血运阻断试验操作;⑺供瓣区宽度<8.0 cm者均可直接缝合,宽度>8.0 cm、<10.0 cm者可通过屈曲髋关节、减少皮肤张力下缝合,术后仅遗留线形瘢痕或术后结合抗瘢痕治疗达到无瘢修复,无重要组织缺损,无不良预后反应;供区部位隐蔽,线形瘢痕易于遮盖,符合“泳裤供区”理论[15],患者易接受。
该术式的缺点:⑴虽然依靠神经断端感觉纤维逐渐长入皮瓣,可恢复部分感觉,但总体感觉恢复差,冷热辨别度迟钝,术后需加强护理,使用患指时避免烫伤或拿捏物体过久过紧形成压疮;⑵对于患指仍保留部分肌腱者,可保留部分功能,术后需及时康复训练,但对于肌腱毁损后残余指骨的患指,该术式无法重建运动功能,故无法作为手指毁损伤修复的首选术式。需根据患者的诉求和意愿、患指的毁损情况及患手其余各指的损伤情况来选择术式。
总之,带蒂旋髂浅动脉穿支皮瓣制成管状是修复单指毁损伤可行的方法,对于拒绝行甲瓣或临床不适合行甲瓣的患者,提供了一条备选方案,丰富了单指毁损伤的治疗手段,可作为手指毁损伤的备选术式。

