头颈部动脉夹层致青年缺血性卒中影响因素及影像学特点分析
秦伟 杨磊 杨淑娜 李譞婷 李悦 蒋涛 胡文立
头颈部动脉夹层(CAD)系指颈部或颅内动脉管壁完整性破坏,血液进入内中膜与中外膜之间,形成壁内血肿[1],是导致青年缺血性卒中的重要病因之一,约20%的18~45岁缺血性卒中系头颈部动脉夹层所致[2]。头颈部动脉夹层的诊断须综合头颈部MRI、MRA、CTA、DSA等多种影像学检查结果,对于高度可疑血管可行高分辨率MRI(HRMRI)评价血管壁情况以明确诊断[1,3-4]。目前,国内关于头颈部动脉夹层致青年缺血性卒中的研究较少,影像学检查完善度较低,临床亦缺乏特异性无创性检查方法,使得头颈部动脉夹层致青年缺血性卒中的临床和影像学特点尚不完全清楚[5-6]。首都医科大学附属北京朝阳医院回顾分析242例首发青年缺血性卒中患者的临床资料,总结头颈部动脉夹层致青年缺血性卒中的临床和影像学特点,以为临床诊断与治疗提供新的思路。
对象与方法
一、研究对象
1.诊断标准 (1)急性缺血性卒中:临床表现为急性发病的局灶性神经功能缺损症状,影像学提示责任缺血灶,或症状持续>24 h。(2)头颈部动脉夹层:由2位临床经验丰富的脑血管病和神经影像学专家,通过多种影像学手段综合评估动脉管腔和管壁征象,观察其内膜瓣、双腔、壁内血肿、夹层动脉瘤等,以明确诊断。同时,参照《中国颈部动脉夹层诊治指南2015》[3]及《颅内动脉夹层的影像学诊断中国专家共识》[4],符合以下影像学征象之一者即可诊断为头颈部动脉夹层,①CTA和(或)MRA后处理图像或原始图像中发现双腔、内膜瓣及壁内血肿等。②头部MRI显示壁内血肿、内膜瓣等头颈部动脉夹层的直接征象,SWI显示椎动脉颅内段壁内血肿等。③HRMRI显示壁内血肿、双腔、内膜瓣、夹层动脉瘤等征象。④DSA表现为“火焰征”、“串珠征”、“鼠尾征”及对比剂滞留等[3-4,7-9]。
2.纳入与排除标准 (1)发病年龄18~45岁。(2)既往无头颈部动脉夹层,无缺血性或出血性卒中病史。(3)发病7 d内完成头部MRI(包括DWI)检查,发病28 d内完成HRMRI检查。(4)临床资料完整。(5)本研究经首都医科大学附属北京朝阳医院道德伦理委员会审核并批准(批号:2021-科-241)。(6)排除短暂性脑缺血发作(TIA)、脑出血、脱髓鞘性病变等其他疾病,以及影像学资料无法获取或质量较差无法分析的患者。
3.一般资料 回顾性连续纳入2016年10月至2020年9月在首都医科大学附属北京朝阳医院神经内科住院治疗的首发青年急性缺血性卒中患者共242例,男性205例,女性37例;年龄20~45岁,平均(39.33±5.22)岁;既往罹患高血压占60.33%(146/242)、糖 尿 病 占35.12%(85/242)、高 脂 血 症 占68.60%(166/242),吸烟史占62.40%(151/242)、饮酒史占33.88%(82/242);入院时美国国立卫生研究院卒中量表(NIHSS)评分为0~20,中位评分2(1,4)。参照TOAST分型进行病因分类,小动脉闭塞(SAO)型59例(24.38%),大动脉粥样硬化(LAA)型47例(19.42%),心源性栓塞(CE)型9例(3.72%),其他明确病因(SOE)型48例(19.83%),包括头颈部动脉夹层32例、血管炎9例、烟雾病2例、颅内感染1例、系统性红斑狼疮1例、高血压脑病1例、动脉瘤1例、主动脉夹层支架术后1例,及不明原因(SUE)型79例(32.64%)。
二、研究方法
1.临床资料采集 (1)人口学资料:详细记录符合纳入标准的急性缺血性卒中患者的性别、年龄、病史及常见脑血管病危险因素(包括高血压、糖尿病、高脂血症、吸烟史和饮酒史等)。(2)发病诱因:记录患者发病前2周内是否存在上呼吸道、口面部等部位感染,是否进行颈部按摩、剧烈运动及外伤等。(3)临床表现及先兆:记录患者发病前及病程中有无头痛或颈部疼痛。(4)实验室检查:所有患者均于住院期间行血常规及血液生化检查,主要包括血脂[总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)]、同型 半 胱 氨 酸(Hcy)、尿 酸(UA)、糖 化 血 红 蛋 白(HbA1c)等,不明原因型患者行自身免疫抗体、易栓症组合(包括蛋白S、蛋白C等)检查明确诊断。
2.影像学检查 所有患者均于发病7 d内行头部MRI和(或)CT检查,MRI包括常规T1WI、T2WI、FLAIR成像及DWI序列,其中157例(64.88%)进一步行SWI扫描,以明确梗死部位。血管检查包括头颈部动脉CTA、MRA、HRMRI、DSA及颈部血管超声等,以明确责任动脉。HRMRI采用德国Siemens公司生产的Siemens Prisma 3.0T MRI扫描仪,64通道头颈部联合线圈,采用三维T1加权可变翻转角度快速自旋回波(3D-T1W-SPACE)序列,同时包括DWI及三维时间飞跃(3D-TOF)MRA[7]。
3.早期神经功能及预后评估 (1)早期神经功能评估:采用NIHSS评分评估患者发病早期的神经功能,若患者发病7 d内NIHSS评分较入院时增加≥2,且病情加重,则认为患者出现早期神经功能恶化。(2)预后评估:采用改良Rankin量表(mRS)评估患者出院时预后,0为无症状,随评分的增加神经功能障碍程度逐渐严重,6为死亡。mRS评分0~1为出院时预后良好。
4.统计分析方法 采用SPSS 21.0统计软件进行数据处理与分析。计数资料以相对数构成比(%)或率(%)表示,采用χ2检验。正态性检验采用Kolmogorov-Smirnov法,呈正态分布的计量资料以均数±标准差(x±s)表示,采用两独立样本的t检验;呈非正态分布的计量资料以中位数和四分位数间距[M(P25,P75)]表示,采用Mann-WhitneyU检验。头颈部动脉夹层致青年缺血性卒中的影响因素的筛查采用单因素和多因素前进法Logistic回归分析,纳入与剔除变量的标准为α入=0.05,α出=0.10。以P≤0.05为差异具有统计学意义。
结 果
本组242例首发青年缺血性卒中患者,经血管检查证实32例存在头颈部动脉夹层32例,占13.22%。根据病因分为头颈部动脉夹层致青年缺血性卒中组(CAD组,32例)和其他非头颈部动脉夹层致青年缺血性卒中组(对照组,210例),其中,CAD组患者年龄小于对照组(P=0.001),而性别、高血压、糖尿病、高脂血症、吸烟史、饮酒史、入院时NIHSS评分组间差异均无统计学意义(P>0.05);两组患者实验室指标差异亦无统计学意义(均P>0.05);临床表现方面,与对照组相比,CAD组患者存在诱因比例高(P=0.003),发病前或病程中存在头颈部疼痛比例高(P=0.000),前循环梗死比例低(P=0.000),而出现早期神经功能恶化比例和出院时预后良好比例组间差异均无统计学意义(P>0.05,表1)。
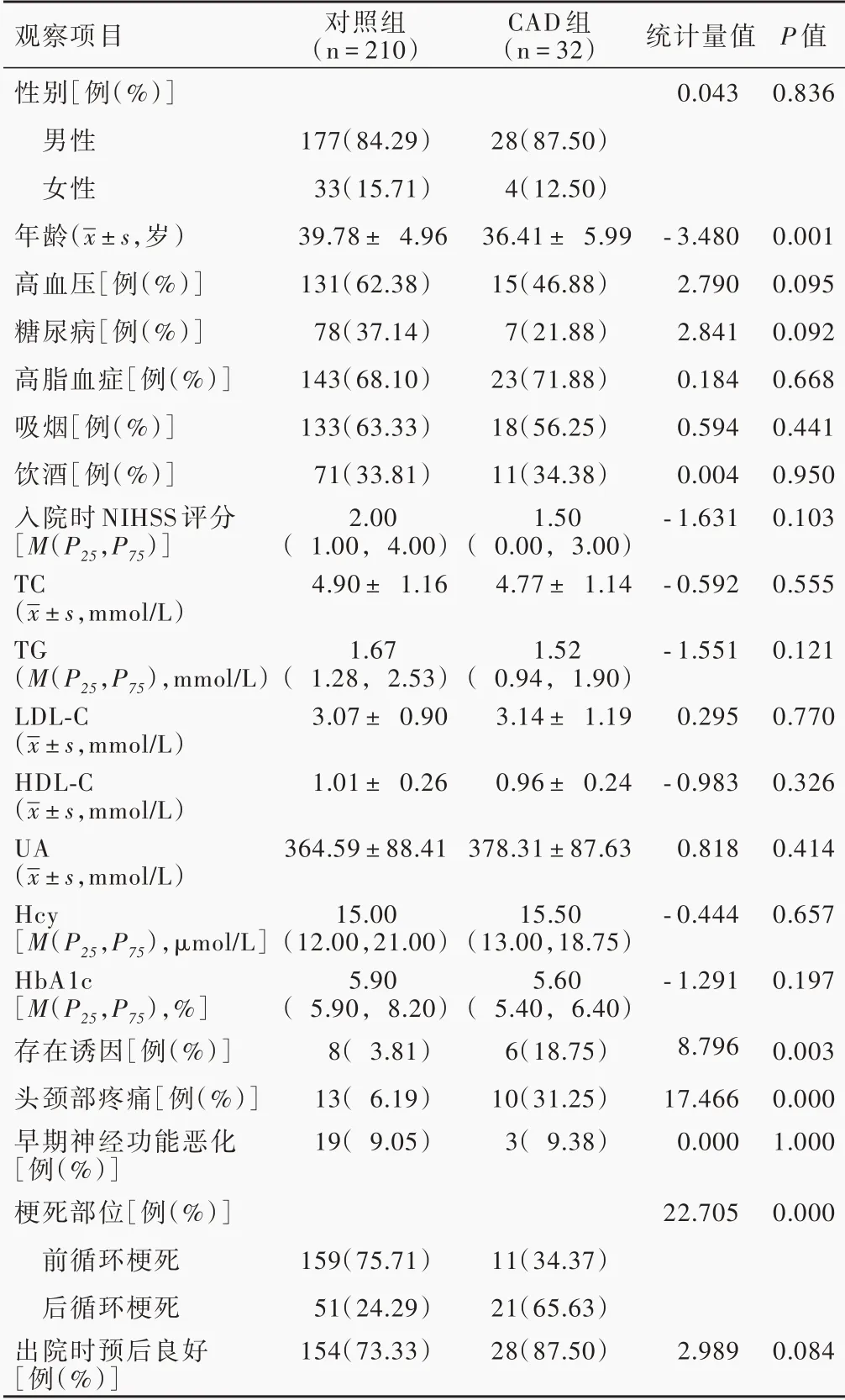
表1 CAD组与对照组患者临床资料的比较Table 1. Comparison of clinical characteristics in patients between CAD group and control group
单因素Logistic回归分析结果显示,年龄大(P=0.001)、梗死部位位于前循环(P=0.000)是头颈部动脉夹层致青年缺血性卒中的保护因素,而存在诱因(P=0.002)和头颈部疼痛(P=0.000)是其危险因素(表2,3)。根据纳入与剔除标准,选择将年龄、高血压、糖尿病、存在诱因、头颈部疼痛和梗死部位位于前循环等变量纳入多因素Logistic回归分析,其结果显示,年龄大(OR=0.920,95%CI:0.853~0.992;P=0.030)、梗 死 部 位 位 于 前 循 环(OR=0.145,95%CI:0.059~0.356;P=0.000)是头颈部动脉夹层致青年缺血性卒中的保护因素,而头颈部疼痛是其危险因素(OR=5.428,95%CI:1.653~17.824,P=0.005;表4)。
表2 头颈部动脉夹层致缺血性卒中影响因素的变量赋值表Table 2. Variable assignment of influencing factors for ischemic stroke caused by CAD

表4 头颈部动脉夹层致青年缺血性卒中影响因素的多因素前进法Logistic回归分析Table 4. Multivariate forward Logistic regression on influencing factors of ischemic stroke caused by CAD
按梗死供血区划分,头颈部动脉夹层患者前循环梗死11例(34.38%),均为单一动脉受累,颅外颈动脉9例,颅内动脉2例。夹层位于左侧8例,其中颈总动脉夹层1例、颈内动脉夹层6例、大脑中动脉夹层1例;右侧3例,其中颈内动脉夹层2例、大脑前动脉夹层1例。后循环梗死21例(65.63%),夹层位于左侧13例,其中椎动脉颅外段夹层4例、颅内段夹层5例、颅内外均累及3例,小脑后下动脉夹层为1例;右侧6例,其中椎动脉颅外段夹层4例,颅内段夹层1例,颅内外均累及1例。双侧夹层2例,均为椎动脉颅外段受累;无双循环受累病例。按受累血管数目分类,单一动脉受累30例(93.75%),2支动脉受累2例(6.25%),无3支及以上动脉受累病例。按受累动脉部位分类,颈部动脉受累19例(59.37%),脑部动脉受累9例(28.13%),颅内外同时受累4例(12.50%)。按照受累动脉分类,包括颈总动脉1例(3.13%),颈内动脉8例(25%,图1),大脑前动脉1例(3.13%),大脑中动脉1例(3.13%),椎动脉20例(62.50%),小脑后下动脉1例(3.13%)。
按确诊影像学特征,8例颈内动脉夹层患者有5例行HRMRI检查,其中3例显示狭窄部位血肿,2例表现为“瓣膜征”;2例头部MRA检查发现狭窄或闭塞部位血肿,1例颈动脉CTA三维重建图像显示“火焰征”且原始图像呈“双腔征”(图1)。1例颈总动脉夹层患者DSA检查可见对比剂滞留,1例大脑中动脉夹层患者HRMRI检查可见矢状位大脑中动脉M1段远端血肿。以上病例梗死均位于同侧大脑中动脉供血区。1例大脑前动脉夹层患者表现为局部血肿,梗死位于同侧大脑前动脉供血区。20例椎动脉夹层患者有12例行HRMRI检查,7例显示血肿,2例表现为“双腔征”,3例“瓣膜征”;余3例颈动脉CTA表现为“双腔征”,1例夹层动脉瘤,2例MRA显示椎动脉入颅前部位血肿,2例SWI显示为血肿征(图2)。1例小脑后下动脉夹层表现为HRMRI血肿。梗死部位包括单供血区梗死14例,分别为小脑梗死8例,延髓梗死5例,丘脑梗死1例;多供血区梗死有7例,分别为小脑+延髓梗死2例,小脑+枕叶梗死2例,小脑+丘脑梗死1例,脑桥+延髓梗死1例,脑桥+枕叶梗死1例。
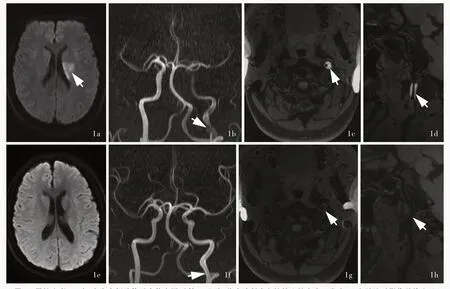
图1 男性患者,39岁,突发右侧肢体无力伴言语不利2 h入院,临床诊断为急性缺血性卒中。发病2 d和随访时影像学检查显示颈内动脉夹层 1a 发病2 d横断面DWI显示左侧侧脑室旁急性梗死灶(箭头所示) 1b 发病2 d 3D-TOF MRA显示左颈内动脉血肿,邻近管腔狭窄(箭头所示) 1c,1d 发病2 d横断面和矢状位HRMRI显示左颈内动脉壁内血肿(箭头所示) 1e发病后100 d横断面DWI未见新发梗死灶 1f 发病后100 d 3D-TOF MRA显示左颈内动脉血肿吸收,管腔轻度狭窄(箭头所示) 1g,1h 发病后100 d横断面和矢状位HRMRI显示壁内血肿吸收,管腔轻度狭窄(箭头所示)Figure 1 A 39-year-old male patient complained of sudden onset of right limb weakness and slurred speech for 2 h,diagnosed with acute ischemic stroke caused by internal carotid artery(ICA)dissection.Neuroimaging findings on day 2 and follow up On the second day on admission Axial DWI showed acute left paraventricular infarction(arrow indicates,Panel 1a).3D-TOF MRA showed intramural hematoma in the left ICA and adjacent lumen stenosis(arrow indicates,Panel 1b).Axial and sagittal HRMRI showed intramural hematoma(arrows indicate;Panel 1c,1d).Follow up imaging one 100 d after disease onset Axial DWI showed no new infarction(Panel 1e).3D-TOF MRA showed that the intramural hematoma was absorbed,and the lumen was slightly narrow(arrow indicates,Panel 1f).Axial and sagittal HRMRI showed the significant absorption of the intramural hematoma,and mild stenosis of the lumen(arrows indicate;Panel 1g,1h).

图2 男性患者,30岁,主因颈部运动后头晕入院,临床诊断为右侧小脑缺血性卒中。影像学检查显示椎动脉夹层 2a CTA显示右椎动脉V3段狭窄(箭头所示) 2b,2c 横断面和矢状位HRMRI显示右椎动脉V3段壁内血肿(箭头所示)Figure 2 A 30-year-old male patient complained of dizziness after neck exercise and diagnosed with right cerebellar infarction caused by vertebral artery dissection CTA showed stenosis in right vertebral artery V3 segment(arrow indicates,Panel 2a). Axial and sagittal HRMRI showed corresponding intramural hematoma in V3 segment of right vertebral artery(arrows indicate;Panel 2b,2c).
讨 论
本研究头颈部动脉夹层占18~45岁首发青年缺血性卒中住院患者的13.22%(32/242),远高于既往国内青年缺血性卒中病因及危险因素的调查研究结果(0.3%~0.8%)[5-6]。国外研究表明,头颈部动脉夹层在青年缺血性卒中病因中的比例均较高,Putaala等[10]的研究显示,1008例18~49岁的青年缺血性卒中患者中,头颈部动脉夹层占15.4%;Ji等[11]的研究纳入215例18~45岁青年缺血性卒中或短暂性脑缺血发作患者,其病因为头颈部动脉夹层之比为13.5%,与本研究所得结果相一致。Garg等[12]和Nedeltchev等[13]研究结果显示,头颈部动脉夹层在青年缺血性卒中病因中的占比最高可达24%。究其原因,除可能的人种差异外,医疗条件是影响其诊断的重要因素[3,14]。头颈部动脉夹层诊断很大程度上依赖于医学影像学技术的综合运用,DSA是目前公认的诊断动脉夹层的“金标准”,但其更多的是对血管管腔状态进行评估,而不能提供管壁改变的信息,诊断的假阴性率高达17%[3],且为有创性检查。而HRMRI空间分辨率高,可直接显示管壁,提供内膜瓣、假腔入口、壁内血肿大小和小分支血管开口等隐藏结构的详细信息,日益成为诊断头颈部动脉夹层的常规检查[9,15]。Kim等[8]研究显示,SWI显示的壁内血肿诊断颅内椎动脉夹层的灵敏度为90%,特异度为96.6%。本研究辅助检查的完成度高,绝大多数头颈部动脉夹层患者完成3种以上影像学检查,半数以上患者完成HRMRI检查及SWI
检查,并由脑血管及神经影像学专家联合阅片,均有利于头颈部动脉夹层的诊断[8,15]。

表3 头颈部动脉夹层致青年缺血性卒中影响因素的单因素Logistic回归分析Table 3. Univariate Logistic regression on influencing factors of ischemic stroke caused by CAD
本研究结果显示,存在头颈部动脉夹层的患者发病年龄更小,平均(36.41±5.99)岁,与Garg等[12]的研究相一致。本研究还发现,头颈部疼痛是头颈部动脉夹层的危险因素,Vidale[16]的研究发现,头颈部动脉夹层致缺血性卒中的临床表现与其他原因致缺血性卒中无特殊区别,但存在头颈部动脉夹层者更常见头痛。本研究中椎动脉夹层的病例更多,椎动脉夹层颅外段、颅内段及同时累及均较常见,相应的后循环,特别是小脑、延髓梗死患者多见。颅外动脉夹层的常见血管,不同研究的结果不同,
CADISP(Cervical Artery Dissection and Ischemic Stroke Patients)研究纳入982例颅外动脉夹层的患者,发现颈动脉夹层619例(63.03%),远多于椎动脉夹层(33.30%)及颈动脉椎动脉同时受累(3.67%)的患 者[17];CADISS(The Cervical Artery Dissection in Stroke Study)研究则显示椎动脉夹层(52.8%)略多于颈动脉夹层[18]。颅内动脉夹层以后循环多见,可达76%~93%[14]。本研究椎动脉夹层多,可能的原因包括本研究对象均为缺血性卒中患者,而椎动脉夹层更常表现为缺血性卒中[17],HRMRI及SWI检查可发现更多的椎动脉夹层[7-9]。既往研究显示,单一动脉夹层占颈部动脉夹层的81.1%~84.8%[19-20],而本研究中夹层以颅外动脉为主而颅内动脉夹层少见。绝大多数患者为单一动脉受累(93.75%),本研究仅有2例椎动脉双侧受累(6.25%),未见3~4支动脉受累的病例。
后续治疗中,32例头颈部动脉夹层患者中3例采用rt-PA静脉溶栓治疗,无血管内介入治疗的患者,其中1例证实为颅内椎动脉夹层患者住院期间出现脑桥出血死亡,提示对颅内动脉夹层,溶栓可能无法获益;31例采用单联或双联抗血小板治疗,预后均良好。本研究CAD组与对照组患者预后良好比例差异无统计学意义(P=0.084),其中,CAD组有1例椎动脉夹层致延髓梗死患者,发病第7天出现脑桥出血死亡,对照组有1例房颤致心源性栓塞患者,因大面积脑梗死、脑疝形成于发病第5天死亡。出院后随访,CAD组有9例出院后复查血管影像学,此9例患者发病时均表现为急性期血肿及血管狭窄,其中5例于发病后50~180天行HRMRI复查显示血肿均吸收,4例管腔恢复,1例管腔无变化;4例于发病40~160天复查头颈动脉CTA,2例无变化,2例狭窄程度减轻。有限的随访资料显示,表现为管腔狭窄者,其狭窄多有不同程度恢复,闭塞者未见自行开通,未见夹层复发,提示内科药物治疗远期效果可能较好。颈部动脉夹层急性期可采用静脉溶栓及血管内治疗,颅内动脉夹层是否可采用上述治疗仍无定论。抗栓方面,抗血小板治疗和抗凝治疗效果相当,应根据患者个体化特点选择不同的抗栓方案[1,8,21]。
综上所述,头颈部动脉夹层是青年缺血性卒中的常见病因,对近期存在上呼吸道等部位感染或颈部按摩、过度转颈及轻微外伤病史,且出现头痛的青年应进行多种影像学检查,以提高头颈部动脉夹层的诊断率,及早采取相应措施,避免青年缺血性卒中的发生。本研究的局限性为回顾性研究,样本量较小,部分患者检查仍有欠缺,随访资料亦较少,限制本研究的外延性,未来将进一步扩大样本量进行多中心、前瞻性研究,以为临床提供指导。
利益冲突 无

