网状蛋白1C与非小细胞肺癌预后的关系
杨立品
(许昌市中心医院呼吸内科,河南 许昌 461000)
非小细胞肺癌(non-small cell lung cancer,NSCLC)约占肺癌的85%,其发病率和死亡率均较高,严重影响着人类的健康安全[1]。探究预示NSCLC预后的指标有着重要意义,不仅可了解患者预后情况,还可帮助临床医师采取有效措施进行干预。NSCLC的发生、发展过程与基因和信号通路的异常表达关系密切,研究参与其发生、发展过程中的分子标志物是近年来的热点。有研究[2]表明自噬可通过调控转化生长因子β1表达诱导上皮间质转化,进而增加预后不良风险。网状蛋白1C(reticulin 1C,RTN-1C)是一种存在于内质网膜上的蛋白[3],与自噬密切相关,干扰其表达可调节细胞自噬过程[4],NSCLC细胞自噬程度与患者预后密切相关,有理由推测RTN-1C与NSCLC预后有关。目前,关于RTN-1C与NSCLC预后的关系尚不清楚,因此,本研究分析二者之间的关系,以期为NSCLC的预后评估和治疗提供参考。
1 资料与方法
1.1 一般资料选择2016年1月至2017年9月间在许昌市中心医院就诊的116例NSCLC患者作为研究对象。根据手术病理活检、支气管镜检查或胸腔积液细胞学检查等诊断NSCLC。纳入标准:(1)明确诊断为NSCLC;(2)接受根治性手术切除治疗;(3)有保存完好的存放于液氮罐中的NSCLC组织;(4)配合完成研究随访。排除标准:(1)根治性手术前接受了放、化疗或免疫治疗等;(2)其他恶性肿瘤;(3)未签署知情同意书;(4)临床资料不完整。116例NSCLC患者年龄46~69(58.20±5.14)岁;男性79例,女性37例;78例有吸烟史;TNM分期Ⅰ期18例,Ⅱ期25例,Ⅲ期73例;腺癌60例,鳞癌56例;分化程度低分化63例,中、高分化53例。本研究经许昌市中心医院医学伦理委员会批准。
1.2 信息收集收集入组NSCLC患者年龄、性别、吸烟史、NSCLC病理类型、分化程度、TNM分期和生存预后等信息。用电话或复诊方式了解入组NSCLC患者术后3年生存预后情况,每3个月随访1次,末次随访时间为2020年10月8日,随访终点为随访过程中死亡或至末次随访结束。
1.3 RTN-1C水平检测用蛋白质免疫印迹法[5]检测NSCLC患者癌组织和外周血单个核细胞中RTN-1C水平。抽取入组NSCLC患者根治性切除术前、术后24 h内空腹外周静脉血10 mL,用Ficoll分离液分离出外周血中单个核细胞。用RIPA裂解液分离出NSCLC组织和外周血单个核细胞中总蛋白;凝胶电泳由80 V至120 V至溴酚蓝跑出胶面;转膜,5%脱脂牛奶室温封闭1 h;滴加兔抗人RTN-1C单克隆抗体(武汉维克赛斯科技有限公司),4 ℃环境下孵育过夜;滴加山羊抗兔二抗(北京百奥莱博科技有限公司),室温下孵育2 h;用化学发光底物液显影,然后用Image J软件读取蛋白质免疫印迹图。
1.4 统计学处理用SPSS 23.0软件对研究数据进行统计学处理。正态分布的计量资料用“均数±标准差”表示,两组间比较用独立样本t检验;组间比较用配对样本t检验。计数资料用率[n(%)]表示,组间比较用卡方检验。用Perason相关分析NSCLC患者癌组织和外周血单个核细胞中RTN-1C水平的相关性。用受试者工作特征曲线(receiver operating characteristic curve,ROC)分析RTN-1C评价NSCLC预后的价值。用Kaplan-Meier绘制NSCLC患者生存曲线,并用Log-Rank法比较差异。用COX回归分析NSCLC预后的危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 RTN-1C在NSCLC患者癌组织和外周血单个核细胞中的表达NSCLC患者癌组织和外周血单个核细胞中RTN-1C水平分别为(0.98±0.12)和(0.64±0.12),二者呈正相关关系(r=0.303,P=0.001),见图1。
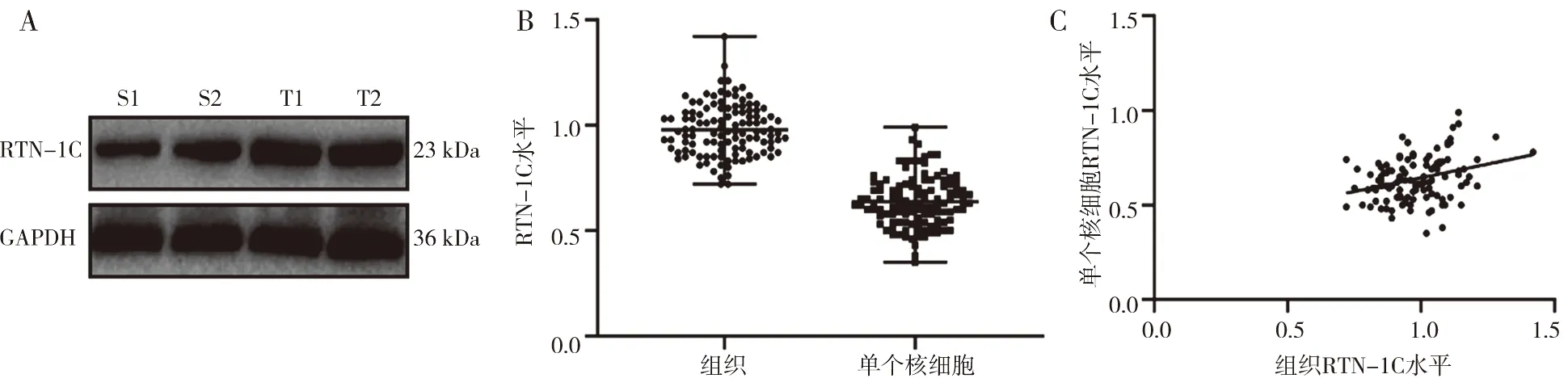
图1 RTN-1C在NSCLC患者癌组织和外周血单个核细胞中的表达
2.2 两组外周血单个核细胞中RTN-1C水平116例NSCLC患者3年生存率为43.10%(50/116),中位生存时间为26个月。根据3年生存预后情况将NSCLC分为2组:生存组(n=50)和死亡组(n=66)。生存组的术前RTN-1C、术后RTN-1C水平均低于死亡组,ΔRTN-1C水平高于死亡组,差异均有统计学意义(P<0.05),见表1。

表1 两组外周血单个核细胞中RTN-1C水平比较
2.3 RTN-1C评价NSCLC预后的价值术后RTN-1C评价NSCLC预后的ROC曲线下面积大于术前RTN-1C和RTN-1C,差异均有统计学意义(Z=3.895、4.182,P<0.001),见表2、图2A。以术后RTN-1C评价NSCLC预后的最佳截断点为界值,将其分为2组:高RTN-1C组(n=59)和低RTN-1C组(n=57)。高RTN-1C组的中位生存时间为19个月,低于低RTN-1C组(36个月),差异有统计学意义(Log-Rankχ2=31.811,P<0.001),见图2B。
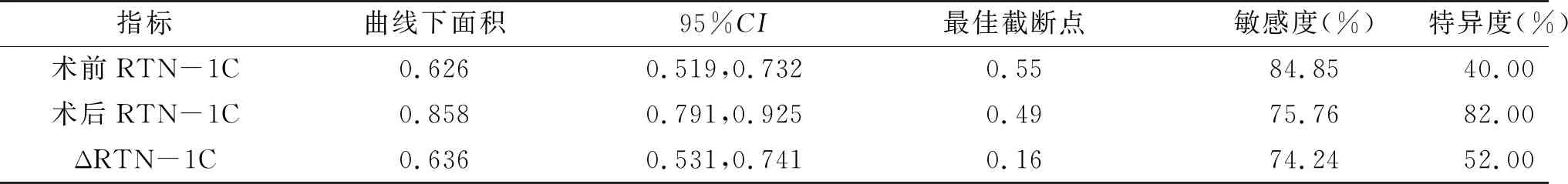
表2 RTN-1C评价NSCLC预后的价值
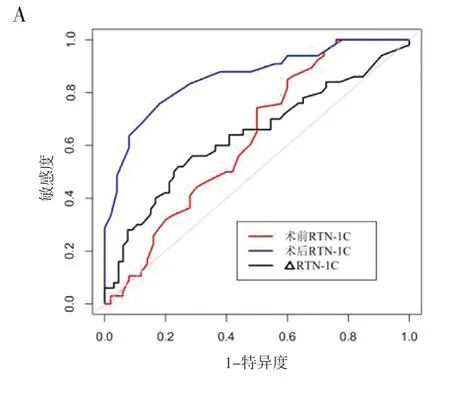
图2 RTN-1C评价NSCLC预后的价值
2.4 NSCLC预后的COX回归分析将NSCLC预后作为因变量,将年龄、性别、吸烟史、肿瘤直径、病理类型、分化程度、TNM分期和术后RTN-1C作为自变量,分别纳入COX回归分析,结果显示分化程度、TNM分期和术后RTN-1C与NSCLC预后有关(P<0.05);将NSCLC预后作为因变量,将分化程度、TNM分期和术后RTN-1C作为自变量,一并纳入COX回归分析,结果显示分化程度高是NSCLC预后的独立保护因素(P<0.05),TNM分期Ⅲ期和术后RTN-1C>0.49是NSCLC预后的独立危险因素(P<0.05),见表3。
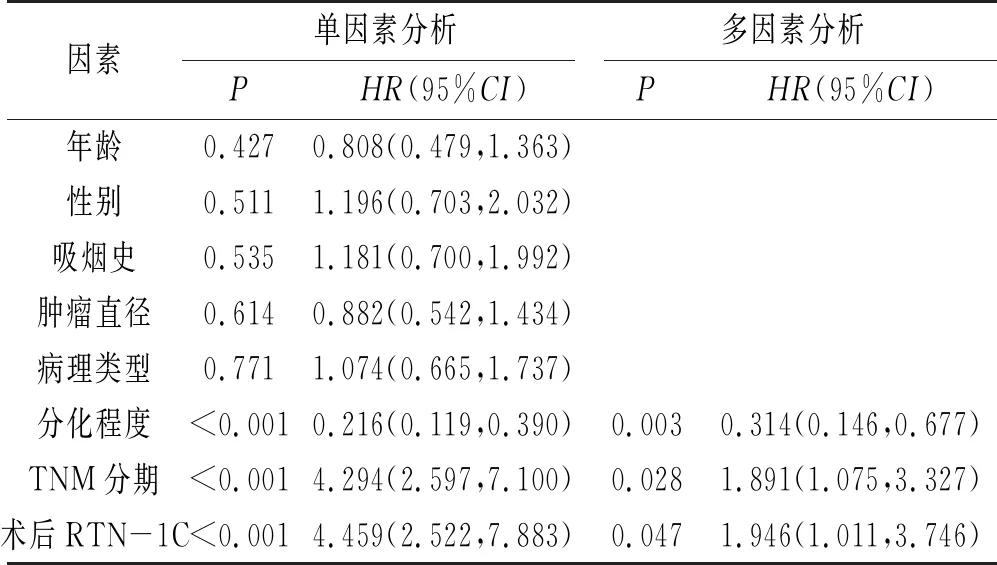
表3 NSCLC预后的COX回归分析
3 讨论
NSCLC是呼吸系统常见的恶性肿瘤之一,多因远端转移、肿瘤耐药或局部侵袭等,NSCLC死亡的患者数量逐年增加[6]。自噬是一种通过降解自身衰老细胞器或大分子物质,实现自身代谢或细胞器更新的过程[7],其在NSCLC发生、发展中发挥着重要作用,一方面癌细胞可通过自噬抑制自身凋亡;另一方面癌细胞通过自噬调节上皮间质转化,降低放、化疗疗效,进而影响预后[8]。本研究分析NSCLC组织和外周血单个核细胞中RTN-1C水平,结果显示二者间呈正相关关系,有理由用外周血单个核细胞中RTN-1C水平反映NSCLC组织中RTN-1C水平。通过比较生存组和死亡组RTN-1C水平,结果显示生存组的术前RTN-1C、术后RTN-1C水平均低于死亡组,ΔRTN-1C水平高于死亡组,该结果提示RTN-1C水平与NSCLC预后有关,或可作为其预后评估的生物标志物。
为进一步分析RTN-1C与NSCLC预后的关系,本研究构建了RTN-1C评价NSCLC预后的ROC曲线,结果显示术后RTN-1C评价NSCLC预后的ROC曲线下面积、敏感度和特异度分别为0.858、75.76%和82.00%,其价值高于术前RTN-1C和RTN-1C,上述结果表明术后RTN-1C对于NSCLC预后评估有一定价值,可辅助用于预后评估。通过比较高RTN-1C组和低RTN-1C组生存情况,结果显示高RTN-1C组的中位生存时间低于低RTN-1C组,该结果进一步说明RTN-1C与NSCLC预后有关。
既往研究[9]表明NSCLC预后与TNM分期、肿瘤分化程度等因素有关。本研究避免混杂因素影响分析结果,采用COX回归分析了影响NSCLC预后的风险因素,结果显示分化程度高是NSCLC预后的独立保护因素,TNM分期Ⅲ期是NSCLC预后的独立危险因素,上述结果与既往研究结果一致。此外,本研究结果还显示术后RTN-1C>0.49是NSCLC预后的独立危险因素,推测其原因是RTN-1C反映肿瘤细胞的自噬水平,肿瘤细胞的自噬水平与其自身凋亡及靶向治疗、放、化疗的疗效密切相关,当自噬水平增加时,肿瘤细胞凋亡被抑制,此外,其还可通过上皮间质转化等逃避放、化疗诱发的损伤,上述过程均会导致肿瘤患者预后不良。
综上所述,NSCLC患者根治性切除手术后外周血单个核细胞中RTN-1C水平高提示预后不良风险高。本研究仅从蛋白质组学层面分析了RTN-1C与NSCLC预后的关系,RTN-1C在NSCLC发展过程中的具体作用机制及上下游靶标等还需进一步研究阐明。

