补肾通瘀法治疗良性前列腺增生症临床研究
董春来 李杰 宋光烨 李帅 魏永进
摘要:目的 观察补肾通瘀法治疗良性前列腺增生症临床疗效。方法 70例良性前列腺增生症患者随机分为观察组和对照组,2组各35例。观察组给予补肾通瘀汤,对照组给予非那雄胺片,治疗1个疗程后观察2组临床疗效及最大尿流率和IPSS评分。结果 2组治疗后IPSS评分和最大尿流率较治疗前显著改善(P<0.05),组间比较,差异有统计学意义(P<0.05);观察组总有效率85.71%,对照组总有效率62.86%,2组比较差异有统计学意义(P<0.05)。结论 应用补肾通瘀法治疗前列腺增生症具有较好疗效。
关键词:良性前列腺增生症;肾虚;瘀阻
中图分类号:R277.5 文献标志码:B 文章编号:1007-2349(2021)04-0026-03
良性前列腺增生症(Benign prostate hyperplasia,BPH)是常见的男性泌尿系统疾病,多见于老年患者,随着病情逐渐加重,可出现下尿路梗阻症状,严重时可出现肾功能下降,甚至引起肾衰竭[1]。目前西医保守治疗仍是临床治疗的首要选择,包括坦索罗辛、特拉唑嗪、非那雄胺等药物,均起到了一定的治疗效果[2]。近年来中医药为前列腺增生症的治疗开辟了一条新的途径。“祛邪不伤正、扶正不留邪”本病治療应先分虚实,再结合辨证论治,应用中医药治疗BPH的疗效肯定[3]。本研究基于中华医学会男科分会、中华医学会外科分会联合发表的《基于肾虚瘀阻论治良性前列腺增生症专家共识》为依据,制定研究方案。现将结果报道如下。
1 资料与方法
1.1 一般资料 选择本院2019年8月—2020年6月来诊的70例良性前列腺增生症(BPH)患者纳入本观察研究,年龄在50~75岁之间。将70例BPH患者随机分为2组,对照组平均年龄(64.5±11.3)岁;平均病程(4.9±2.1)a。观察组患者平均年龄(62.3±10.9)岁;平均病程(5.1±1.3)a。2组间一般资料无显著性差异(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 中医诊断标准 参照《基于肾虚瘀阻论治良性前列腺增生症专家共识》[4]:(1)主要症状:尿频不畅,排尿无力,尿线变细,余沥不尽,排尿中断,甚者小便不通。(2)次要症状:腹胀隐痛,尿道涩痛,或有血尿,耳鸣耳聋,腰膝酸软,失眠多梦,五心烦热或精神萎靡,面色白,畏寒肢冷。(3)舌脉:舌质淡润,苔薄而白,脉沉迟或细弱;或舌红少津,苔少或微黄,脉细;或舌紫或有瘀点瘀斑,脉细而涩。
1.2.2 西医诊断标准 根据中华医学会泌尿外科学会发布的《良性前列腺增生症诊治指南》[5],良性前列腺增生症的诊断标准为:(1)排尿困难、排尿踌躇、小便无力、尿流中断。(2)尿频、夜尿增多、尿潴留或尿失禁。(3)指检:前列腺双侧叶增大,光滑,有弹性、中央沟变浅或消失。(4)超声检查前列腺增大,重量大于20 g。(5)尿流率:尿量>150mL,Qmax<15mL/s,若尿量小于150 mL,可采用现有尿量的Qmax结果。(6)残余尿量:膀胱内残余尿量可通过腹部B超或导尿法测定。凡具备1、2、3、4、5项或兼6项者均可诊断为良性前列腺增生症。
1.3 治疗方法 观察组给予补肾通瘀汤,由黄芪、水蛭、菟丝子、肉桂、乌药、益智仁、牛膝、丹参、桃仁、红花、茯苓、白术组成。每天1剂,每天2次,早晚各1次温服。8周为1疗程。湿热下注可加车前子;偏肾阳虚者加附子;偏肾阴虚者加女贞子、旱莲草;口干口渴,舌红少津,加沙参、石斛、麦冬;心烦失眠,尿道灼热者,可加淡竹叶、黄连;血尿者可加藕节、小蓟、三七;前列腺指检稍硬者,可加夏枯草、桃仁、王不留行[4];食少纳呆可加茯苓、白术。
对照组给予非那雄胺片,5 mg/次,饭后口服,1次/日。
1.4 疗效标准 治疗前监测最大尿流率(Qmax)和IPSS评分,治疗1个疗程(8周为1个疗程)后复查最大尿流率和IPSS评分。显效:症状明显改善(IPSS降低60%~99%),最大尿流率改善60%以上或达到正常;有效:症状轻度改善(IPSS降低30%~59%),最大尿流率改善30%以上;无效:症状没有改善(IPSS下降不到30%),最大尿流率没有改善或恶化。
1.5 统计学方法 采用SPSS20.0对数据进行分析。IPSS评分和最大尿流率(Qmax)用均数±标准差表示,组间比较采用t检验;临床疗效用卡方检验比较,P<0.05,差异有统计学意义。
2 结果
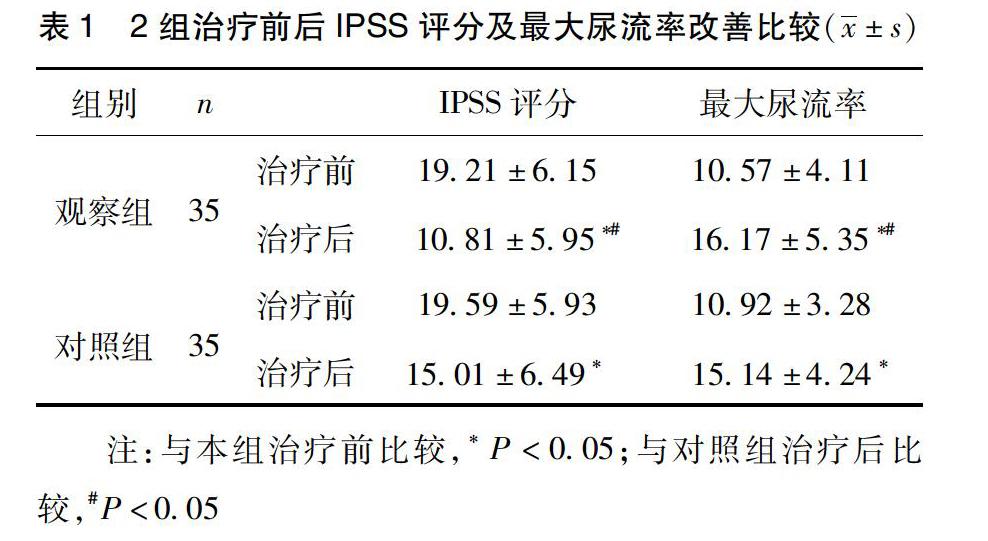
2.1 IPSS评分及最大尿流率(Qmax)比较 2组治疗前IPSS评分及Qmax比较无显著性差异(P>0.05)。2组治疗后IPSS评分及Qmax与治疗前比较差异有显著性意义(P<0.05)。组间比较,差异有显著性意义(P<0.05),见表1。
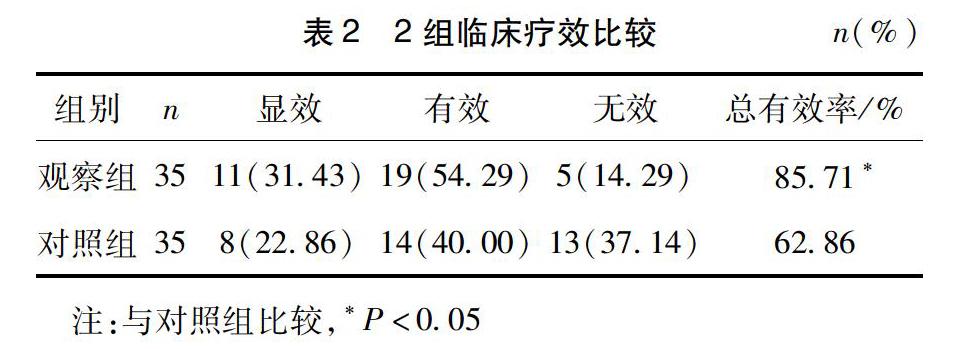
2.2 2组临床疗效比较 观察组总有效率为85.71%,显著优于对照组62.86%(P<0.05)
2.3 不良反应 观察组及治疗组均无不良反应。
3 讨论
良性前列腺增生属于中医“精癃”范畴,是老年男性常见病[6]。发病部位在精室。精癃的发生与肾、肝、脾、肺相关,与肾的关系尤为密切。精癃因肾虚、膀胱气化功能下降,加上血瘀、痰湿等病理产物瘀阻下焦所致。
肾虚是精癃发生的根本原因。BPH的发生率随年龄增长而增加。多发生在40岁以后,60岁时超过50%。在80岁时这一比例高达83%[7]。《素问·上古天真论篇》男子“五八,肾气衰,发堕齿槁……八八,天癸竭,精少,肾脏衰,形体皆极。则齿发去。”从“五八”开始,即40岁起,肾气衰弱;自“八八”,即64岁以后,出现肾脏衰。这与BPH患者临床发病年龄基本一致,也说明本病的发病之本是肾虚。肾虚则气化不利,气血运行功能减弱,导致前列腺内血液循环受阻。湿痰不运,痰浊血瘀,败精瘀阻于前列腺,导致前列腺增生。痰瘀不利膀胱气化,气化不利则水道不通,导致尿线细,小便淋漓不尽,甚则尿闭不通。中医称为“瘀阻水道”。有学者对BPH患者中医证型与尿动力学的相关性进行了研究,发现肾阳虚和瘀阻证型BPH患者膀胱出口梗阻率高而重,同时膀胱功能受损[8]。BPH患者中医证候分布也显示肾虚瘀阻是BPH的基本证型[9-10]。综上所述,肾虚瘀阻是BPH发生发展的重要因素。
本研究采用补肾通瘀汤治疗肾虚瘀阻型前列腺增生症。配方由菟丝子、水蛭、黄芪、丹参、桃仁、红花、乌药、益智仁、牛膝组成。菟丝子、水蛭为君。菟丝子平补肾之阴阳,可固精缩尿。《本草经疏》“菟丝子为补脾、肾、肝之要药。” 《本草汇言》:“菟丝子,补肾养肝,温脾助胃之药也。但补而不峻,温而不燥,故入肾经。虚可以补,实可以利,寒可以温,热可以凉,湿可以燥,燥可以润。”可见菟丝子补肾益精,助阴而不腻,温阳而不燥,为阴阳俱补之品。水蛭善化瘀血而不伤正气。《神农本草经》中载“主逐恶血,瘀血……利水道”,说明其破血逐瘀之效较强,且可通瘀利小便。《医学衷中参西录》中有记载:“凡破血之药,多伤气分,惟水蛭味咸專入血分,于气分丝毫无损……而瘀血默消于无形。”菟丝子、水蛭共为君药,可补肾祛瘀,具有祛瘀不伤正,补虚不留邪之效。黄芪、丹参、桃仁、红花共为臣药。黄芪即可补中气、补肺气,还可用于气虚血瘀。《医学真传》“气为主,血为辅,气为重,血为轻。”气行则血行,气滞则血瘀。气血同源,气能生血、行血,用黄芪补气生血行血,可祛瘀滞。《神农本草经》谓“黄芪能补虚”,而《本草逢原》则述“补肾脏元气”。所以黄芪也具有补肾之效。 丹参、桃仁、红花都是活血化瘀,理气活血的药物,具有行气化瘀之功效。黄芪、丹参、桃仁、红花4味药增强君药补肾祛瘀之效。佐以乌药、益智仁可温肾袪寒、缩尿止遗。牛膝为使药,既可补肝肾、逐瘀、又可利尿通淋,还可引药下行,直达病所。《本草通玄》“牛膝性主下行,且能滑窍。”以上诸药合用,共奏补肾通瘀之效,补通之法相合,补虚不留邪,通瘀不伤正,攻补兼施可改善BPH的临床症状。
综上所述,补肾通瘀法治疗肾虚瘀阻型前列腺增生症具有较好疗效。
参考文献:
[1]王云亮,蒋玉清,郭跃先.慢性炎症在前列腺增生症发病机制中的作用[J].河北医药,2018,40(2):280-284.
[2]彭昊.非那雄胺、坦索罗辛和特拉唑嗪治疗良性前列腺增生症的疗效比较[J].中国实用医药,2017,12(21):111-113.
[3]孙自学,李鹏超.中医药治疗良性前列腺增生症研究进展[J].中华中医药杂志,2018,33(6):2482-2484.
[4]张春和,李曰庆,裴晓华,等.基于肾虚瘀阻论治良性前列腺增生症专家共识[J].中国男科学杂志,2017,31(1):59-61.
[5]张祥华.良性前列腺增生诊断治疗指南[C].中华医学会泌尿外科学会,2006.
[6]佚名.黄帝内经[M].北京:人民卫生出版社,2013:56.
[7]那彦群,叶章群,孙颖浩,等.中国泌尿外科疾病诊断治疗指南(2014版)[M].北京:人民卫生出版社,2013:245.
[8]张春和,陈天波,秦国政,等.良性前列腺增生中医证型与尿动力学参数相关性研究[J].中华男科学杂志2007,13(2):185-188.
[9]张春和,李焱风,秦国政,等.前列通窍胶囊治疗肾虚瘀阻型前列腺增生症87例临床研究[J].中华中医药杂志2016,31(10):4299-4302.
[10]张春和,李焱风,秦国政,等.540例良性前列腺增生症患者中医证候分布规律研究[J].中医杂志2012,53(1):45-47.
(收稿日期:2020-12-28)

