结直肠息肉内镜下黏膜切除术(EMR)与内镜下氩离子血浆凝固术(APC)的治疗效果对比及分析
彭青,徐敏,张永,朱艺艺,武传祥,卢莉莉
(江苏省宿迁市钟吾医院,江苏 宿迁 223800)
0 引言
结直肠表面隆起的肿物在未确定其病理性质前均可称为息肉。息肉通常分为单发和多发,有相关研究显示,结直肠息肉的发病率为1%~10%[1]。目前认为结直肠息肉可能与患者自身的饮食因素有关,部分患者也可能是由于自身的炎症刺激或粪便刺激导致[2]。结直肠息肉患者通常会有便血和大便性状改变等临床症状,若不及时予以切除可能会导致病情恶化为肠粘膜增生甚至腺瘤[3]。临床对于结直肠息肉通常在内镜下进行切除,本文主要将EMR 和APC分别用于治疗结直肠息肉患者,具体报告如下。
1 资料与方法
1.1 一般资料
选择2018 年5 月至2021 年5 月至我院消化科进行结直肠息肉治疗的60 例患者,按不同的治疗方式将以上患者分为EMR 组和APC 组,每组30 例,所有患者年龄均为40~70 岁,平均50 岁,EMR 组男性为16 例,女性为14 例,18 例为多发息肉、12 例为单发息肉;APC 组男性为13 例,女性为17 例,16例为多发息肉、14 例为单发息肉。两组患者年龄、性别、息肉类型等一般临床资料对比无明显差异(P>0.05),有可比性,研究经我院医学伦理会批准,所有患者自愿参与。
1.2 纳入标准和排除标准
(1)纳入标准:均符合结直肠息肉临床诊断标准[4],经肠镜检查后均确诊为结直肠息肉患者;结直肠息肉均为0.2~2.0cm 可切除范围;且自身心肺功能和凝血功能均正常可予以手术治疗。
(2)排除标准:排除自身伴有肠镜检查禁忌证患者;心脏、肾脏功能严重受损者;伴有严重精神性疾病者。
1.3 方法
(1)所有患者均先接受临床常规检查,以判断患者结肠息肉的具体大小及数量。为患者做好术前饮食方面的护理工作,术前2d 不可食用豆类食品以及鱼肉等难以消化的食物,手术当天清晨口服复方聚乙二醇电解质散充分排泄,保持肠道清洁。
(2)APC[5]治疗步骤:经肠镜检查对患者结直肠内的息肉大小、形态进行判断并确定最佳切除位置,采用氩离子凝固术治疗,打开氩气阀门,待注满氩气后,将功率、流量等设置好,将凝固器导管插入内镜钳道内,让肠镜镜头部与息肉上方保持4~6mm 的距离,伸出凝固探头,每次灼烧时间以1~4s为宜。烧灼息肉采取先小后大、先低后高的原则,直至病灶消失。
(3)EMR[6]治疗步骤:令患者呈左侧卧位,使用电子结肠镜Olympus-Q260 插入患者肛门,进镜进行空气灌入,观察息肉位置及大小,将盐酸肾上腺注射液和靛胭脂注射液与0.9%生理盐水混合后注入患者息肉基底部,使用圈套器将息肉套住,通45W凝固电流予以完整切除,切除完毕予钛夹夹闭创面,无渗血后退镜观察,切除息肉送病理科进一步化验。
1.4 观察指标
(1)分别观察两组患者围手术期指标,包括手术时长及住院时长。
(2)治疗效果分显效、有效、无效三个标准,息肉完全切除,未出现其他症状,各项指标恢复正常为显效;息肉完全切除,各项指标均有明显改善为有效;息肉已切除干净,但临床症状未改善,各项指标仍异常为无效。总有效率=(显效+有效)/总例数×100%。
(3)观察两组患者术中及术后是否出现其他并发症,术中包括出血、灼伤,术后包括腹部穿孔、腹部疼痛。
(4)治疗结束后1 年进行随访,观察复发情况。
1.5 统计学方法
数据采用统计学软件SPSS 22.0 进行处理,计数资料使用(%)表示,计量资料使用()表示,分别采用χ2及t检验,P<0.05 表示数据间差异有统计学意义。
2 结果
2.1 两组患者围手术期指标情况
EMR 组的手术时间比APC 组长(P<0.05),住院时间相似于APC 组患者(P>0.05),详见表1。
表1 两组患者围手术期指标情况()

表1 两组患者围手术期指标情况()
2.2 两组患者治疗效果
EMR 组患者总有效率与APC 组患者对比无明显差异(P>0.05),详见表2。
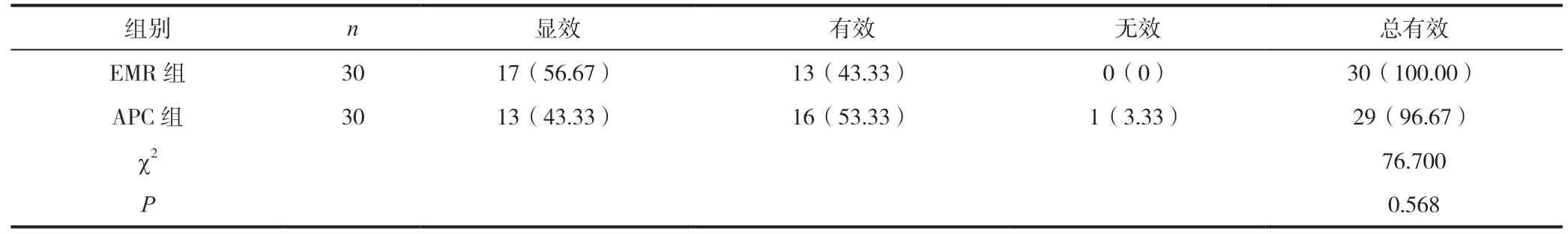
表2 两组患者治疗效果对比[n(%)]
2.3 两组患者并发症发生情况
EMR 并发症发生率为10.00%(3/30);APC 组并发症发生率为6.67%(2/30),经对比差异无统计学意义(P>0.05),详见表3。

表3 两组患者并发症发生情况[n(%)]
2.4 两组患者治疗后息肉复发情况
患者治疗1 年后随访结果显示,EMR 组复发率为3.33%(1/30),APC 组复发率为13.33%(4/30),有统计学意义(χ2=6.548,P=0.011)。对以上息肉复发的患者我院统一为其进行内镜下治疗,均恢复良好。
3 讨论
临床上认为息肉可能是由于患者自身的上皮细胞过分表达导致,也可能会导致患者的病灶组织出现癌变,因此对于存在息肉的患者,我们多会采用手术切除进行治疗[7]。也有学者认为结直肠息肉可能与患者的饮食因素和遗传因素相关,李文洁等[8]曾对结直肠息肉的发病因素进行过相关研究,该研究结果显示,高龄、高血脂、饮酒、便秘等均为结直肠息肉发病的独立危险因素。临床上对于结直肠息肉患者通常会采用结肠镜、气钡双重对比造影和粪便隐血试验诊断,以上检查手段诊断意义较大[9]。王捷鹏等[10]曾对使用结肠镜对患者结直肠息肉的检出率做过相关研究,该研究结果显示,经结肠镜检查可明确诊断出患者的息肉数目、大小、形态及位置分布,该检查方式的临床价值较高。患者经检查对息肉情况予以评估后均可予以切除,但在行手术前应该对患者息肉的性质、数量及具体的分布位置均有清楚掌握。随着现阶段医疗技术的不断发展,内镜在息肉患者切除治疗中的应用越来越广泛,经内镜下的EMR 和APC 是临床对于结直肠息肉切除最常见的手术方法[11]。氩离子凝固术常被用于息肉较小,即直径在5mm 范围内的患者,而黏膜切除术常被用于息肉较大,即直径在5mm 以上的患者[12]。二者均可通过内镜对患者结直肠部位的息肉进行清楚观察,后对患者的息肉予以完整切除,且疗效较好,复发率较低。结直肠息肉患者在进行手术切除时通常术中会存在出血情况,卜炜琴等[13]曾对结直肠息肉切除术患者术中出血原因进行过相关研究,该研究结果显示患者术中出血一方面可能是由于患者自身血管和息肉大小导致,为主观不可控因素,另一方面可能是由于医生操作不当引起,此时提醒医生在为患者进行手术治疗时应注意操作手法,同时护理人员也要做好患者的护理工作。
本研究两组患者的治疗效果均较为显著(P>0.05),EMR 组总有效率略高于APC 组,荣培姣等[14]曾将EMR 与高频电切术用于治疗结直肠息肉患者的临床疗效进行对比研究,该研究结果表明,EMR 组患者经治疗后其总有效率约为96%,显著高于电频切除术治疗的患者,该结果与本研究结果相近似。而EMR 组患者术中、术后并发症发生率比APC 组高(P<0.05),考虑可能是由于APC 术下的高频电流经氩离子作用对患者的息肉组织产生高热后,对病灶组织进行破坏以达到治疗目的,因此患者在治疗过程中容易被灼伤;另外,患者的病灶组织被灼伤后其细胞结构会遭到破坏,会导致患者治疗结束后无法再进行病理检查对其息肉性质进行明确[15]。相比之下,内镜下EMR 术是通过使用圈套器将息肉根部套牢后再予以完整切除,不会对患者息肉的周围组织造成严重伤害,同时还可避免患者术中出现腹部穿孔,因此内镜下EMR 术的安全性更高。而患者经EMR 治疗的患者住院时间与APC 组相似(P<0.05),均不会给患者带来过重的治疗负担。
综上所述,对结直肠息肉患者采用EMR 和APC手术治疗皆可,二者疗效均较为显著,但EMR 手术治疗后患者可大块活检,EMR 组中有1 例患者为直肠息肉,行EMR 术后病理提示高级别上皮内瘤变,进一步观察可见癌细胞,诊断为直肠癌,其病理结果提示切缘周围未见明显癌组织细胞,说明此方法的治疗效果可更彻底,建议加以推广。

