驱动压导向个体化PEEP对老年患者外科手术术中肺功能及术后肺部并发症的影响
季 节,杨 春
(苏州大学附属第一医院麻醉科,江苏 苏州 215006)
围手术期肺部并发症发生率较高,在老年患者中更为显著[1]。因此,围手术期老年患者的肺保护策略一直是研究的热点问题。近年来有研究[2]显示,围手术期肺部并发症的发生与术中驱动压的大小有直接关系,以驱动压指导的个体化呼气未正压(PEEP)的设置或可改善围术期患者的预后。本文收集了我院行择期外科手术的180 例老年患者的相关资料,旨在以最低驱动压为导向设定个体化PEEP,观察其对各类手术中老年患者术中肺通气力学及术后肺部并发症的影响,报告如下。
1 资料与方法
1.1 研究对象 选取2019年9月—2020年12月于我院行择期外科手术的患者180 例,年龄60~85 岁,术前患者均签署知情同意书。纳入标准:ASA Ⅰ-Ⅲ级,肺功能正常或仅有轻度阻塞性通气功能减退,手术预计时间>100 min;排除标准:腹腔镜、胸腔镜手术,心肺大血管手术,严重心血管疾病及肝肾功能障碍,严重肺部疾病及心肺手术史,肥胖,患者拒绝参与本临床试验。
本试验为随机双盲试验,采用随机数表分为对照组和驱动压组(各90 例),麻醉医生不知晓分组情况。
1.2 方法 在准备室核对患者基本信息并开通一路18G静脉通路,入室后连接心电监护监测心率、脉搏氧饱和度及无创血压,再次核对信息后予面罩吸氧,准备麻醉诱导。静脉注射2%利多卡因2 mL,依托咪酯0.2 mg/kg,舒芬太尼0.4 μg/kg,顺式阿曲库铵0.2 mg/kg,辅助呼吸5 min后行气管插管及机械通气。
两组患者均进行一次肺复张,然后连接麻醉机行机械控制通气。吸入氧气浓度50%,吸呼比1:2,呼吸频率12~15 次/min。对照组设定潮气量6 mL/kg,5 cmH2O的固定PEEP;驱动压组设定潮气量6 mL/kg,PEEP从2 cmH2O开始,10 个呼吸循环记录驱动压(驱动压=平台压-PEEP),然后增加1 cmH2O,直到PEEP为10 cmH2O,驱动压最低时的PEEP为该患者个体化PEEP[3],如患者存在多个驱动压最低的PEEP值,选用PEEP值最小的值。维持呼气末二氧化碳(PETCO2)35~45 mmHg。吸入1.5%~2.5%的七氟烷使患者最小肺泡浓度达0.7,间断推注舒芬太尼和顺式阿曲库铵维持镇痛和肌松,记录手术时间和总输液量。
驱动压组和对照组分别于设置完PEEP后10 min(T1)、手术开始60 min(T2)、拔管前10 min(T3)抽取动脉血,动脉血气分析使用ABL90型血气分析仪分析。并记录各时间点麻醉机平台压(Pplat)、气道峰压(Ppeak)、氧分压(PaO2)、二氧化碳分压(PaCO2)并计算相应氧合指数和驱动压。记录术后1 周内的呼吸道并发症,包括肺部感染、肺不张、胸腔积液、呼吸衰竭及吸入性肺炎[4]。
1.3 统计学方法 统计采用SPSS 21.0软件进行,计数资料以百分率(%)表示,呈正态分布的计量资料以均数±标准差(±s)表示。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 两组患者术前资料差异无统计学意义(P>0.05)。(表1)
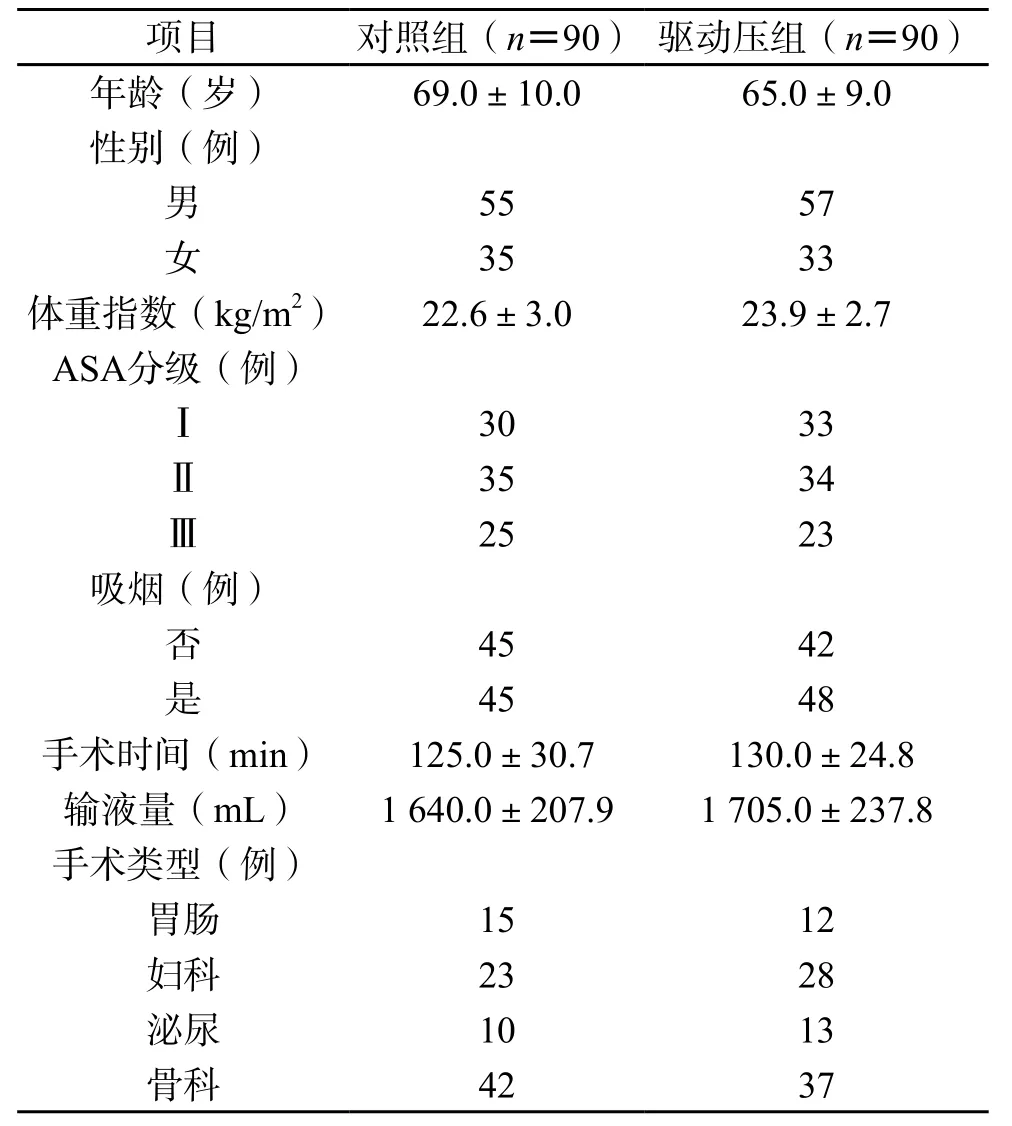
表1 两组患者基线资料比较
2.2 术中通气力学指标 与对照组相比,驱动压组在三个时间点Pplat、Ppeak和驱动压差异有统计学意义(P<0.05);组内三个时间点比较,Pplat、Ppeak和驱动压差异无统计学意义(P>0.05)。(表2)
表2 术中通气力学比较(cmH2O, ±s,n=90)

表2 术中通气力学比较(cmH2O, ±s,n=90)
注:与对照组比较,*P<0.05。
指标 组别 T1 T2 T3 Pplat 对照组 16.20±3.22 16.62±1.36 16.07±3.20驱动压组 14.35±2.42* 14.24±2.13*14.37±2.17*Ppeak 对照组 18.79±2.18 18.17±2.05 18.04±1.49驱动压组 15.28±2.53* 15.94±1.83*15.68±2.70*驱动压 对照组 11.04±2.08 11.18±2.14 11.92±20.32驱动压组 9.79±3.97* 9.85±1.03* 9.28±2.75*
2.3 术中血气分析 对照组与驱动压组相比,三个时间点PaO2、PaCO2、氧合指数差异无统计学意义(P>0.05);组内T2、T3与T1相比,PaO2、PaCO2、氧合指数差异无统计学意义(P>0.05)。(表3)
表3 术中血气分析比较(mmHg,±s,n=90)
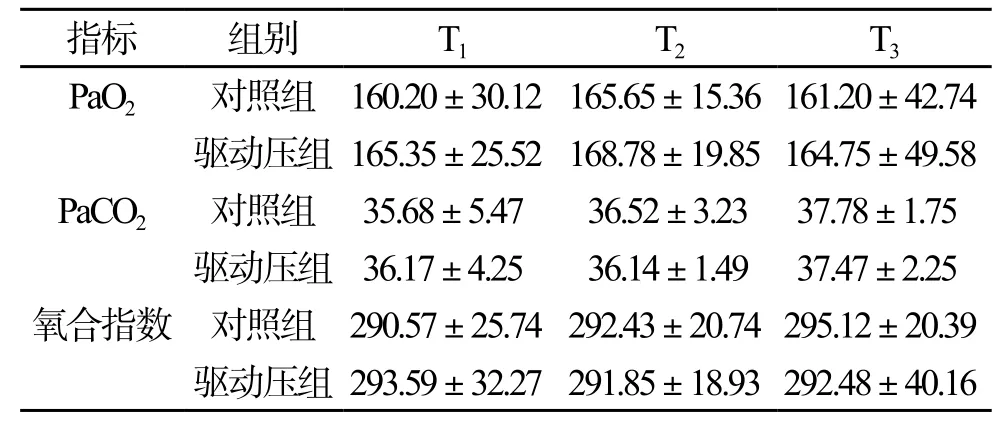
表3 术中血气分析比较(mmHg,±s,n=90)
指标 组别 T1 T2 T3 PaO2 对照组 160.20±30.12 165.65±15.36 161.20±42.74驱动压组 165.35±25.52 168.78±19.85 164.75±49.58 PaCO2 对照组 35.68±5.47 36.52±3.23 37.78±1.75驱动压组 36.17±4.25 36.14±1.49 37.47±2.25氧合指数 对照组 290.57±25.74 292.43±20.74 295.12±20.39驱动压组 293.59±32.27 291.85±18.93 292.48±40.16
2.4 术后肺部并发症 两组术后并发症发生率差异无统计学意义(P>0.05)。(表4)

表4 术后并发症比较[例(%)]
3 讨论
保护性肺通气策略一直是肺保护研究的重点,越来越多的研究关注机械通气时的肺损伤。最新研究[5]显示,患者可以从不断优化的驱动压中获益。由于每个患者胸壁和肺内情况存在差异,导致了临床上常用的小潮气量+固定PEEP并不能很好地改善肺部顺应性[6]。驱动压在全身麻醉插管机械通气的患者中容易测量和干预,所以这一概念越来越多地用于表示全肺的应变。驱动压指导的通气策略可以改善患者术中的呼吸力学,提高通气效率,改善术中肺换气功能,但对于老年患者的获益并没有定论[7]。
本研究中,对一般外科手术的老年患者,相比使用5 cmH2O的固定PEEP,以驱动压指导的个体化PEEP设置可以有效降低老年患者术中通气的Pplat,并且PEEP值更小,使用较小PEEP有利于老年患者减少右心室后负荷,增加心输出量,维持血流动力学稳定[8]。统计结果显示,两组患者术后1 周呼吸道并发症差异无统计学意义(P>0.05)。可能因为个体化PEEP虽然可以改善术中患者的呼吸力学指标,但患者术后呼吸道并发症可能与合并症、手术类型、出血量、术后肌松药残留及疼痛等相关[9-10]。
本研究的不足之处在于:(1)试验纳入的手术类型众多,容易出现系统误差;(2)患者围术期肺功能情况由于试验条件的限制未能获得;(3)考虑到老年患者过高的PEEP容易导致肺压力伤,并且容易造成血流动力学紊乱,个体化PEEP设置上限仅为10 cmH2O。驱动压指导的个体化PEEP是否能改善老年患者的预后还需要更多高质量的多中心临床研究验证。
综上所述,驱动压指导的个体化PEEP可以改善术中呼吸力学状态及维持血流动力学稳定,但对于术中氧合功能及术后呼吸系统相关并发症无明显改善。

