尺神经松解前置术治疗肘管综合征的临床疗效及预后的影响因素分析
张 磊,王海林,刘 旋,张凤军
(1.滨州市第二人民医院手足外科,山东 滨州 256800;2.滨州市第二人民医院血管外科,山东 滨州 256800)
肘管综合征,又称迟发性尺神经炎、创伤性尺神经炎,是以尺神经在肘部卡压引起手部功能减退为主要临床表现的综合征[1]。肘管综合征发病率在周围神经卡压综合征中位居第二,在临床上较为常见,疾病早期仅表现为手部灵活性降低,若未及时治疗,可能会导致部分手功能丧失,严重者会出现手部畸形[2]。及时就诊并采取相应的治疗手段对肘管综合征的预后有积极意义。临床上对于治疗方法的选择需要综合考虑患者病因和病程,其中较为常用的方法为神经松解前置术。
尺神经松解前置术通过前置尺神经,缓解肘关节屈伸活动过程中尺神经所受的牵引力,并消除卡压因素[3]。该术式适用于肘关节不稳、肘管神经不良患者,常用于中重度肘管综合征患者的治疗[4]。由于中重度肘管综合征患者受个体年龄、性别、体征、症状等多种因素的影响,术后恢复情况差异较大,众多因素对患者术后疗效的影响仍需要进一步探索。因此,本研究就尺神经松解前置术治疗肘管综合征的临床疗效及影响恢复的因素进行探讨,并构建Nomogram预测模型对患者预后情况进行评估,以期为临床肘管综合征的诊治提供参考。
1 资料与方法
1.1 临床资料
选取2015年7月至2019年3月我院手足外科收治的肘管综合征患者109例进行前瞻性研究,其中男73例,女36例;年龄34~67岁,平均(52.3±3.6)岁;病程2~23个月,平均(14.2±3.5)个月;74.31%的患者长期屈肘工作;21.10%的患者有肘部外伤史;79.82%的患者存在肌肉萎缩;62.39%的患者患病手与优势手为同侧,14.68%的患者为双侧;56.88%的患者肘管综合征功能分级为中度,43.12%的患者为重度。
纳入标准:①经美国电诊断医学协会提出的肘管综合征神经电生理诊断标准[5]及肘管综合征分级诊断标准[6]诊断为中度或重度肘管综合征;②未合并腕尺管综合征、胸廓出口综合征、神经根型颈椎病等其他神经损伤;③采用尺神经松解前置术治疗。排除标准:①接受过上肢外科手术治疗;②处于妊娠期或哺乳期;③依从性差,不能按医嘱完成治疗和随访;④临床资料不全。
1.2 手术方法
患者术前采用高频超声检查,确定尺神经卡压位置及卡压原因。检查结束后对患者进行臂丛神经阻滞麻醉,患肢外旋外展位,上气囊止血带,消毒,沿肱骨内上髁尺神经沟行长约10 cm的弧形切口[7],逐层切开皮肤至深筋膜,暴露肘管,如出现滑车上肘后肌和Struthers弓则进行切除,切开尺神经沟及尺侧腕屈肌起始部,使用显微器械彻底松解神经。松解常见卡压部位,游离尺神经,根据尺神经移位后的位置在肱骨内髁前内方皮下取大小约3 cm×3 cm的组织筋膜瓣,将尺神经进行无张力性前置,筋膜瓣从尺神经上方覆盖后于肱骨内上髁固定并松弛缝合筋膜,活动肘关节,检查尺神经前置后有无过度牵拉和扭曲,确保无新的卡压形成,悬吊尺神经以防止其滑脱,逐层缝合切口。术后患者口服营养神经药物对症治疗。
1.3 上肢功能辅助检查及疗效评价
术后每3个月随访1次,随访18个月,通过问询患者感受和上肢功能辅助检查评价手部感觉恢复情况、手内肌萎缩情况和手指功能恢复情况等,并拍照对比,采用顾玉东肘管综合征功能评定标准[6]进行评分。上肢功能辅助检查项目如下:①叩击试验/Tinel征,以尺神经沟走行路线轻叩皮肤,若出现放电样麻痛感、蚁走感则为阳性。②夹纸试验,患者两指夹紧纸片,检查者抽纸片,若纸被轻易抽出为阳性。逐个检查指间,双手均进行试验以作对比。③Forment征,患者和检查者同时捏住一本一定厚度的书籍两侧,同时发力向自身一侧拉书,若出现拇指掌关节过伸,指间关节屈曲畸形为阳性。④手部握力检测,使用美国Sammons Preston公司的Jamar液压握力测量仪测量患手握力,测量3次,取平均值。⑤两点分辨觉(2-point discrimination,2-PD)检查,使用美国Sammons Preston公司的2-PD检查仪检查患者双侧环指和小指末节指腹2-PD。健康成人全手指的2-PD为(3.9±1.4)mm,患者能感受到的2点间距离越小,表明2-PD越好。⑥上肢功能测定(disabilities of the arm shoulder and hand,DASH)指数评分[8],根据上肢功能测定表对患肢功能进行评定。DASH评分为0~100分,得分越高,上肢功能障碍越严重。⑦尺神经肌电功能检查,使用美国Axon公司的Epoch系列16通道神经肌电诱发电位仪测量患肢拇短展肌复合肌肉动作电位的潜伏期、振幅和尺神经运动神经传导速度(motor nerve conduction velocity,MNCV)。⑧超声检查,使用荷兰飞利浦公司的IU22超声诊断仪以8~12 MHz的频率检查尺神经受压部位直径、横截面积和卡压部位回声情况,评估尺神经损伤程度。根据末次随访的肘管综合征功能评分,将患者分为预后良好组和预后不良组,比较2组患者的临床资料,进行单因素和多因素Logistic回归分析。
1.4 统计学方法
2 结果
2.1 手术前后患者资料比较
治疗后,手内肌萎缩、Tinel征阳性、夹纸试验阳性、Froment征阳性患者比例减少,患者手部握力、尺神经MNCV、波幅提高,潜伏期、2-PD、DASH评分结果降低,差异均有统计学意义(P<0.05),见表1。
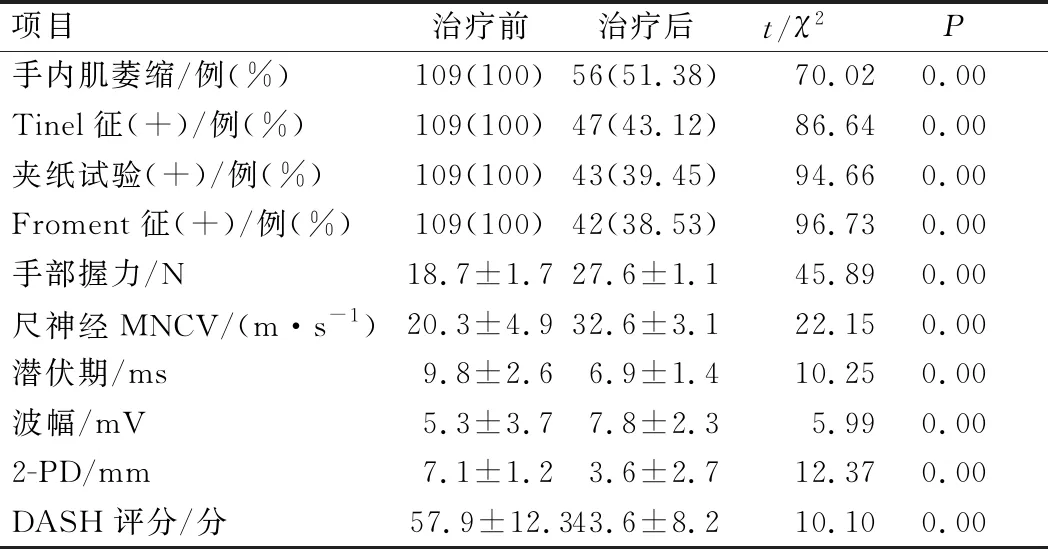
表1 患者手术前后指标比较(n=109)
2.2 单因素和多因素Logistic回归分析
末次随访结果显示,83例患者预后良好(预后良好组),26例患者预后不良(预后不良组)。单因素分析结果显示,2组年龄、性别、长期屈肘工作、肌肉萎缩、病程、尺神经MNCV、2-PD、DASH评分比较,差异有统计学意义(P<0.05),见表2;进一步进行多因素回归分析,结果显示年龄≥50岁、男性、长期屈肘工作、病程≥6个月、尺神经MNCV<35 m·s-1、2-PD≥6 mm、DASH评分≥55分为肘管综合征患者尺神经松解前置术后预后不良的独立影响因素(P<0.05),见表3。

表2 单因素回归分析结果[例(%)]

表3 多因素Logistic回归分析结果
自变量赋值:患者年龄≥50岁计为1,年龄<50岁计为0;男性计为1,女性计为0;存在长期屈肘工作计为1,不存在长期屈肘工作计为0;存在肌肉萎缩计为1,不存在肌肉萎缩计为0;病程≥6个月计为1,病程<6个月计为0;尺神经MNCV<35 m·s-1计为1,尺神经MNCV≥35 m·s-1计为0;2-PD≥6 mm计为1,2-PD<6 mm计为0;DASH评分≥55分计为1,DASH评分<55分计为0。
2.3 Nomogram构建尺神经松解前置术后疗效预测模型
将多因素Logistic回归分析有统计学意义的影响因素纳入Nomogram预测模型,得到肘管综合征患者在尺神经松解前置术后疗效评价的列线图,见图1。根据计算得到的预测值和肘管综合征患者术后末次随访的肘管综合征功能评分绘制校准曲线,进行一致性检验,结果显示该模型预测值和实际值的相关性较好,见图2。

图1 术后Nomogram预后预测模型
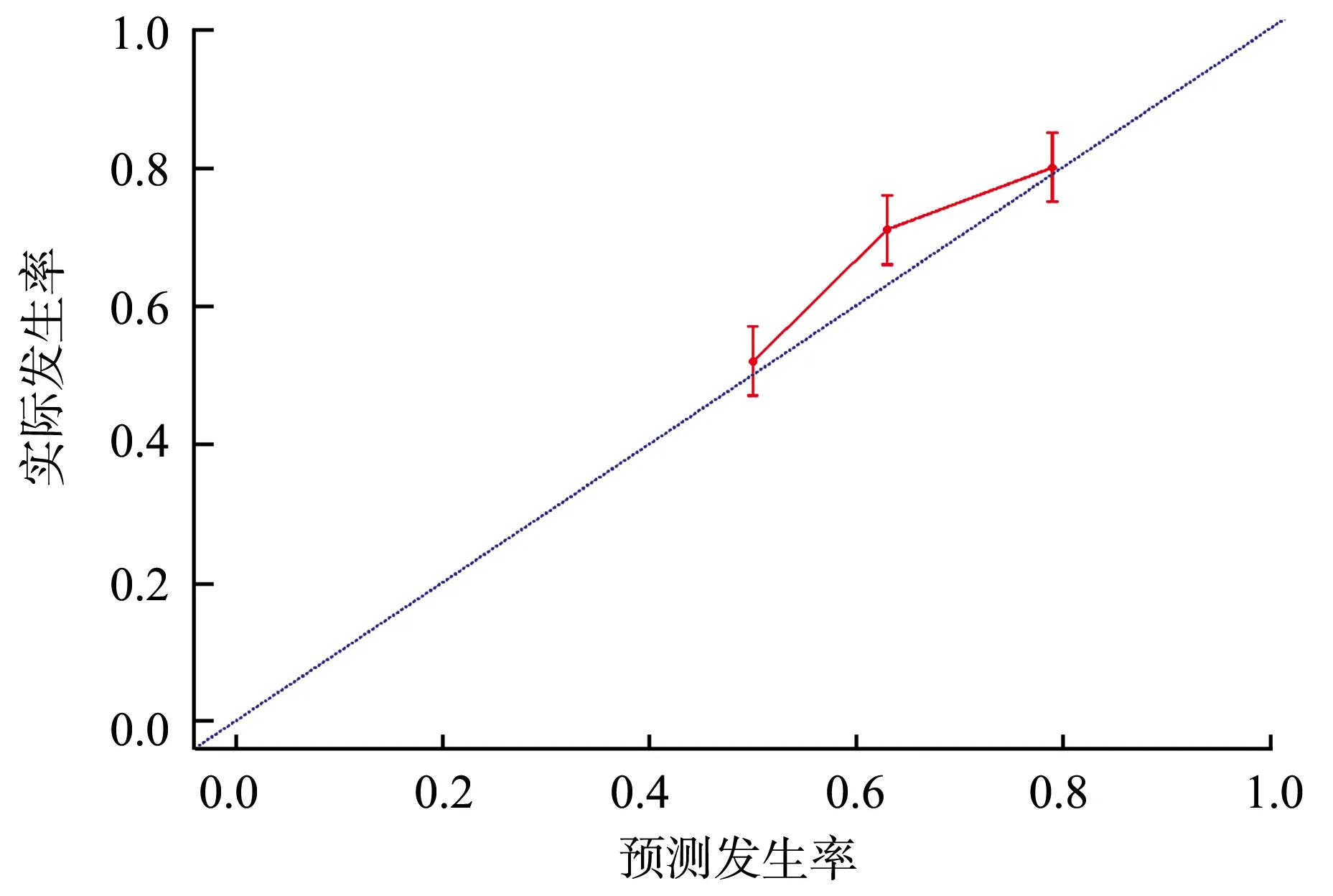
图2 Nomogram预测患者术后预后情况校准曲线
3 讨论
肘管综合征是常见的上肢神经卡压性疾病,轻度期症状主要表现为小指指腹出现麻木、不适感;中度期症状主要表现为尺侧腕屈肌力及环指、小指深屈肌力降低;重度期症状主要表现为爪形指畸形[9]。肘管综合征常见于老年人、从事体力劳动的工作者,且男性发病率高于女性[10]。近年来随着社会的不断发展和人们生活方式的改变,电脑和手机的使用时间不断增加,肘管综合征呈现年轻化的趋势。伏案工作者因为长时间屈肘工作,肘部受损的概率增大[11],若未及时治疗会引起手部肌肉萎缩,影响手部功能,严重者甚至致残,影响患者的日常生活和工作。
肘管综合征患者由于神经纤维受损而恢复缓慢,对于该病的治疗仍是相关医学工作者的研究重点。临床上对于患者采取何种术式治疗,并没有一致的标准。常文凯等[12]通过对比尺神经不对称前置术和传统皮下前置术治疗肘管综合征的效果发现,尺神经不对称前置术的疗效明显优于传统皮下前置术,且能有效减少复发率。尺神经前置术包括皮下前置、筋膜下前置、肌间前置、肌下前置,不同的前置方式在疗效上有所差异。其中肌间前置术后神经、肌肉等形成的瘢痕组织会再次对神经造成卡压[13];肌下前置术需要对肌肉进行广泛剥离,难度较大[14];皮下前置术和筋膜下前置术均能有效解除尺神经卡压并减小神经张力[15]。王自方等[16]采用肘关节清理成形尺神经松解皮下前置术治疗中重度肘关节骨关节炎伴肘管综合征患者,有效地缓解了患者神经卡压症状,并改善了其关节活动度。本研究主要对采用尺神经松解前置术治疗的中重度肘管综合征患者的治疗情况及影响因素进行分析,以期加强对患者术后恢复情况的监测,改善其预后。
有研究表明,尺神经在肘管处有5个部位易发生卡压:Struthers弓、内上髁附近、内上髁沟/鹰嘴沟、尺侧腕屈肌肱骨和腕骨间管道、神经传出尺侧腕屈肌处[17]。Tinel征检查可以对尺神经卡压症状进行定位;夹纸试验可检查骨间肌力量;Froment征检查可观察患肢指关节是否存在屈曲畸形症状;DASH评分能有效反映治疗前后手功能情况[18-19]。本研究结果显示,经过尺神经松解前置术治疗,手部肌肉萎缩、Tinel征阳性、夹纸试验阳性、Froment征阳性的患者比例明显减少,患者的手部握力、尺神经MNCV、波幅明显提高,潜伏期、2-PD和DASH评分明显降低,提示尺神经松解前置术治疗中重度肘管综合征患者疗效显著。
有研究发现男性的发病率为女性的2倍[12],本研究中男性发病率同样高于女性,预后不良组中男性患者比例显著高于女性患者,多因素Logistic回归分析结果显示,男性是肘管综合征患者经尺神经松解前置术后预后不良的独立影响因素,可能与男性患者工作性质、工作时间、术后恢复期内依从性较差等因素有关。一项研究结果显示肘管综合征术后功能恢复优的患者平均年龄均低于50岁,术后功能恢复差的患者平均年龄高于50岁,提示年龄越小,术后功能恢复效果越好[20]。本研究中预后不良组年龄≥50岁的患者比例显著高于预后良好组,多因素回归分析显示年龄≥50岁是肘管综合征患者术后预后不良的独立危险因素,与上述研究相符,这可能与中老年患者局部血管硬化、神经恢复能力较差、代偿适应能力较弱有关。本研究中预后不良组病程≥6个月的患者比例显著高于预后良好组,病程是术后上肢功能的独立影响因素。已有研究显示病程与术后恢复呈负相关,病程越长,尺神经病变程度越高,局部神经纤维化,手术治疗效果有限,预后较差[21]。研究表明长期屈肘工作是肘管综合征发生的重要因素,本研究结果显示预后不良组患者大多数具有长期屈肘工作史,同时长期屈肘工作史是影响患者预后的独立危险因素,可能与肘关节屈曲时肘管有效容积减少、局部肌肉收缩导致肘管压力增大等因素有关,屈肘时肘管内径下降,压力升高,长此以往会造成尺神经局部缺血;同时长期屈肘工作会使尺神经张力明显增加,加剧尺神经损伤[18]。本研究结果显示尺神经MNCV<35 m·s-1是影响患者术后上肢功能恢复的独立危险因素。肌电图检查可以鉴别CuTS造成的肌肉萎缩和运动神经元病变引起的肌肉萎缩,对神经病变进行定性和定位检查,尺神经受损,丧失诱发感觉电位,通过肌电图检查表现为尺神经MNCV减慢[22]。术前尺神经MNCV越快,患者尺神经受损程度越轻,术后恢复效果越好。2-PD指测量皮肤2个感知点之间的最小距离,是临床上简单的感觉辨别测试,用于检查手部触觉灵敏度,是评价感觉神经损伤和恢复情况的重要指标[23]。本研究中预后不良组2-PD≥6 mm的患者比例显著高于预后良好组,2-PD≥6 mm是影响患者预后的独立危险因素。DASH评分主要通过评价患者日常生活和体力劳动的困难程度以及上肢麻木症状对日常生活的影响程度分析上肢功能障碍程度,对患者术后恢复评价较为可靠[15]。本研究中DASH评分≥55分是患者预后的独立危险因素,与上述研究结果一致。在肖锋等[21]的研究中,年龄、病程、术前严重程度和尺神经MNCV都会影响尺神经前置术患者的预后,本研究结果与之相符。
综上所述,尺神经松解前置术对于肘管综合征有着较好的治疗效果,年龄、性别、工作是否长时间屈肘、病程、尺神经MNCV、2-PD和DASH评分是患者预后的独立影响因素。

