B超联合宫腔镜经阴道吸宫术治疗早期未破裂型宫角妊娠患者的临床效果
李娜
(中国人民解放军联勤保障部队第九八九医院 妇产科,河南 平顶山 467000)
据流行病学统计,在所有异位妊娠患者中,宫角妊娠发生率仅占2%~4%[1]。宫角妊娠是指胚胎着床在子宫腔近输卵口处的宫角部,宫角部肌壁较薄、血管丰富,胚胎发育过程中可能出现宫角破裂导致大出血,威胁患者生命安全,临床除表现出停经、腹痛子宫不对称增大等临床症状外,还会迸发子宫发育不良、子宫破裂、大出血、胎儿死亡等严重迸发疾病,好发于初产妇、盆腔慢性炎症患者及反复流产女性[2]。宫腔操作、盆内感染、子宫畸形、子宫肌瘤等原因均可能导致受精卵不能着床在适当部位,导致宫角妊娠情况的发生,患者需要进行宫腔镜治疗。近年来,随着B超诊断技术不断发展,有研究发现,宫腔镜手术过程中使用B超检测可有效提高手术成功率及术后疗效[3]。本研究选取64例早期未破裂型宫角妊娠患者作为研究对象,探究B超联合宫腔镜经阴道吸宫术治疗早期未破裂型宫角妊娠患者的临床效果,为临床早期未破裂型宫角妊娠患者手术方式的选择提供参考依据。
1 资料与方法
1.1 一般资料选取2015年6月至2020年6月中国人民解放军联勤保障部队第九八九医院收治的64例早期未破裂型宫角妊娠患者作为研究对象,按照治疗方法分为对照组(腹腔镜联合宫腔镜经阴道行宫吸术)和研究组(B超联合宫腔镜经阴道行吸宫术),各32例。对照组年龄26~38岁,平均(31.08±3.41)岁,孕次1~3次,平均(1.88±0.32)次,产次1~3次,平均(1.45±0.27)次,孕周4~10周,平均(6.83±1.04)周;研究组年龄25~37岁,平均(31.02±3.38)岁,孕次1~3次,平均(1.88±0.33)次,产次1~3次,平均(1.44±0.28)次,孕周4~12周,平均(6.88±1.07)周。两组年龄、孕周、孕次、产次比较,差异无统计学差异(P>0.05),具有可比性。本研究经中国人民解放军联勤保障部队第九八九医院医学伦理委员会并通过审批。
1.2 选取标准(1)纳入标准:①经临床检查及影像学检查确诊为早期未破裂型宫角妊娠[4];②患者签署知情同意书。(2)排除标准[5]:①对手术不耐受;②凝血功能障碍;③有精神疾病或认知障碍;④不配合研究。
1.3 治疗方法
1.3.1对照组 患者接受腹腔镜联合宫腔镜经阴道行宫吸术治疗,术前对患者进行气管插管全身麻醉,通过腹腔镜观察患者子宫大小、形状及周围组织情况,在腹腔镜视野下找到侧宫角外突处,把侧圆韧带送至孕囊外侧,使用宫腔镜对患者进行宫腔检查,宫腔镜两极带电凝,重点检查患者侧宫角是否抬高、颜色是否正常及有无异物堵塞输卵管开口。患者侧宫角若存在颜色呈半透明白色或暗褐色组织情况,则使用宫腔镜从输卵管开口处将孕囊吸除,采用6号吸管、300 mmHg(1 mmHg=0.133 kPa)压力。取出宫腔镜后再次检查患者宫角,观察宫角内膜和宫腔内膜连接处是否存在粗糙、模糊、缺损情况,宫角是否缩小,外侧与对侧大小是否正常,输卵管开口是否清晰。若发现残留组织,使用电切环切除后用电凝绒毛进行止血,切除物经阴道吸出,比较吸出物是否与宫腔镜视野下完整绒毛一致。
1.3.2研究组 患者接受B超联合宫腔镜经阴道行吸宫术治疗,术前对患者行静脉麻醉,膨宫液选用生理盐水注射液,压力维持在100 mmHg左右,采用B超监测患者情况,宫腔镜使用方法与对照组相同。
1.4 观察指标(1)比较两组手术出血量、手术时间等术中指标;(2)比较两组β-人绒毛膜促性腺激素(human chorionic gonadotropin,β-hCG)下降时间、首次排气时间、住院时间、月经恢复时间等术后指标及住院费用。
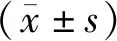
2 结果
2.1 术中指标研究组手术出血量少于对照组,手术时间短于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组手术出血量、手术时间比较
2.2 术后指标及住院费用两组β-hCG下降时间比较,差异无统计学意义(P>0.05);研究组首次排气时间、住院时间、月经恢复时间均短于对照组,住院费用少于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组术后指标及住院费用比较
3 讨论
宫角妊娠是异位妊娠的一种,临床较少见,该妊娠情况出现的原因主要是患者胚胎位置接近输卵管开口交界处,阴道出血、腹痛、子宫不对称增大为主要临床表现。宫角妊娠患者必须及时进行清宫,终止孕囊发育,因为子宫周围血管丰富,随着孕囊发育、妊娠时间延长,患者会因宫角破裂发生大出血,导致休克甚至死亡[6-7]。宫角妊娠患者治疗难度大、风险高,传统的临床治疗中主要采取开腹手术进行治疗,缺点是出血量多,对患者造成的创伤较大。近年来随着医疗技术的不断发展,内镜技术不断创新,微创技术也在临床得到广泛应用,取得了良好的临床效果[8-9]。腹腔镜和宫腔镜是两种临床常用的微创手术方法,使用腹腔镜可观察子宫是否发生穿孔,方便取出残留绒毛组织,冲洗患者盆腹腔,清除妊娠活性组织及膨宫液更加彻底,有效防止宫外孕的发生[10];宫腔镜中的电切及电凝装置能快速切除活性组织,实现绒毛组织的坏死脱落,扩张宫角,电凝止血,创伤小,利于术后康复,宫腔镜在直视下切除组织,不会损伤宫角肌层,更加精准、有效[11]。
单一使用腹腔镜或宫腔镜存在一定的局限性,临床常通过联合使用来提高诊断的准确性,腹腔镜联合宫腔镜经阴道行宫吸术需对患者进行全麻,患者出血量较多、创伤较大,不利于后期恢复且治疗费用较高。有研究表明[12],B超诊断宫角妊娠简便、准确率高,配合宫腔镜清除效果显著,且费用低、创伤更小,利于促进患者康复。本研究结果显示,研究组手术出血量少于对照组,手术时间短于对照组,两组β-hCG下降时间差异无统计学意义,研究组首次排气时间、住院时间、月经恢复时间均短于对照组,住院费用少于对照组,表明B超联合宫腔镜经阴道吸宫术治疗早期未破裂型宫角妊娠的效果显著。需注意,患者接受B超联合宫腔镜经阴道吸宫术中若出现子宫穿孔或子宫破裂情况,应立即换用腹腔镜治疗,故为提高手术安全性,患者进行B超联合宫腔镜经阴道吸宫术时旁边应配备腹腔镜设备,且B超联合宫腔镜经阴道吸宫术主要适用于早期患者,难治性宫角妊娠应选用宫腔镜电切手术治疗[13]。
综上,早期未破裂型宫角妊娠患者接受B超联合宫腔镜经阴道吸宫术治疗效果显著,对患者创伤较小,利于患者后期恢复,医疗费用低,可广泛应用于早期未破裂型宫角妊娠的治疗中。

