腹膜透析患者低肌肉组织指数相关影响因素分析
李 峰, 范开丽, 王 蕾, 毛艳玲, 毛长青, 俞 洁, 李 缨
上海健康医学院附属嘉定区中心医院肾脏内科,上海 201800
腹膜透析(腹透)是终末期肾病(end-stage renal disease,ESRD)的一种重要替代治疗方式。营养不良是腹透患者最常见的并发症之一,在透析患者中发生率为18%~75%[1]。营养不良与腹透患者的生活质量、腹透相关性腹膜炎发生率及死亡率等密切相关[2-3]。
基于生物电阻抗技术检测的肌肉组织指数(lean tissue index, LTI)是评价营养状态的新指标[4-5],其与“金标准”双能X线吸收法(dual energy X-ray absorptiometry, DEXA)测量值具有高度一致性[6]。近年来研究发现,低LTI是ESRD患者心血管死亡及全因死亡的独立危险因素[7],且与透析患者抑郁-焦虑状态、骨折等不良事件发生密切相关[8-9]。早期诊断并干预低LTI对提高ESRD患者生活质量和生存率有重要意义。Rymarz 等[4]研究发现,血液透析(血透)患者低LTI与其年龄、白细胞介素6(interleukin-6, IL-6)水平及胰岛素样生长因子-1(insulin-like growth factor-1, IGF-1)水平密切相关。然而,目前国内外关于腹透患者低LTI的发生率及其影响因素鲜有报道。因此,本研究采用多频生物电阻抗技术检测腹透患者的LTI,分析腹透患者低LTI的发生率及其影响因素,为进一步提高腹透患者生活质量及生存率提供依据。
1 资料与方法
1.1 一般资料 入选2019年10月至2020年5月于上海健康医学院附属嘉定区中心医院接受规律腹透的患者,年龄>18岁且透析龄≥3个月。排除标准:年龄<18岁,明确诊断有血液系统疾病(如多发性骨髓瘤)、急性感染或传染性疾病、恶性肿瘤、肝硬化、截肢、体内有金属支架或起搏器(干扰生物电阻抗测量)及资料不完善者。本研究经过嘉定区中心医院伦理委员会批准(2019K08),受试者均签署知情同意书。所有入选患者均使用葡萄糖透析液(Dianeal○R,Baxter公司)进行透析。
1.2 基线资料采集 采集入组患者的人口统计学资料,包括性别、年龄、透析龄、身高、体质量、原发病、合并症等。其中,心血管疾病(CVD)病史包括既往心绞痛、心肌梗死、充血性心力衰竭、冠状动脉搭桥或支架植入术、陈旧性脑梗死、外周血管疾病等[10]。所有患者均安静休息15 min后测量右臂肱动脉血压,连续测量3次取平均值。采用主观全面评估法(subjective global assessment, SGA)评估患者营养状况[11],评为营养良好(A)、轻中度营养不良(B)和重度营养不良(C)。计算患者体质量指数(body mass index,BMI);采用Mosteller公式[12]计算体表面积(body surface area,BSA)。
1.3 生化指标检测 所有入选患者均空腹采集静脉血,采用日本Sysmex XN-1000全自动血常规检测仪检测血红蛋白(hemoglobin, Hb)、红细胞分布宽度(red cell distribution width,RDW),用美国ABBOTT Architect C16000全自动干式化学分析仪检测血清白蛋白(serum albumin, sAlb)、前白蛋白(prealbumin, pre-Alb)、葡萄糖(glucose, Glu)、血肌酐(serum creatinine, SCr)、三酰甘油(triglyceride, TG)、总胆固醇(total cholesterol, TC)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol, HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol, LDL-C), 用美国ABBOTT Architect I2000SR全自动化学发光免疫分析仪检测全段甲状旁腺激素(intact parathyroid hormone, iPTH)。高敏C反应蛋白(high-sensitivity C-reactive protein, hs-CRP)采用散射速率比浊法,用Beckman Array 360 System测定。采用ELISA法测定血清白细胞介素6(interleukin-6, IL-6)浓度。
1.4 腹透相关指标计算 记录患者透析处方、24 h尿量、超滤量;行标准腹膜平衡试验,测定4 h透析液肌酐/血肌酐比值(4 h D/Pcr);计算每周总尿素清除指数(Kt/V)、总肌酐清除率(CCr)及标准蛋白分解率(nPCR);用肌酐清除率和尿素清除率的算术平均值计算残余肾功能(residual renal function,RRF);计算每日透析液葡萄糖暴露量,葡萄糖暴露量(g/d)=1.5%腹透液体积(mL)×1.5%+2.5%腹透液体积(mL)×2.5%+4.25%腹透液体积(mL)×4.25%。
1.5 LTI测定及分组 采用基于多频生物电阻抗技术的人体成分分析仪(德国Fresenius Medical Care公司)测定患者的LTI和容量负荷(overhydration, OH),腹透液留腹2 h为时间节点,操作均严格遵循使用手册。根据LTI是否小于同性别、年龄健康人群参考范围的第10百分位数,将入组患者分为低LTI组和LTI正常组[5, 13]。

2 结 果
2.1 入选患者一般情况 共入选104例腹透患者,其中男性61例(58.7%),年龄(64.93±10.78)岁,腹透龄31.12(17.19,53.83)个月。原发病包括慢性肾小球肾炎(35例,33.7%)、糖尿病肾病(39例,37.5%)、多囊肾(6例,5.8%)、高血压肾硬化(6例,5.8%)及原因不明(18例,17.3%)。入组患者合并糖尿病51例(49.0%),合并CVD 28例(26.9%),合并高血压81例(77.9%)。SGA评分A级85例(81.7%),B级19例(18.3%)。104例患者中,49例(47.1%)发生低LTI。患者其他人口及临床资料见表1。
2.2 低LTI组及LTI正常组患者临床及实验室指标比较 结果(表1)显示:与LTI正常组患者相比,低LTI组患者BMI降低,SGA评分等级、RDW、IL-6升高(P<0.05)。两组人口学特征、合并症、其他实验室指标差异无统计学意义。
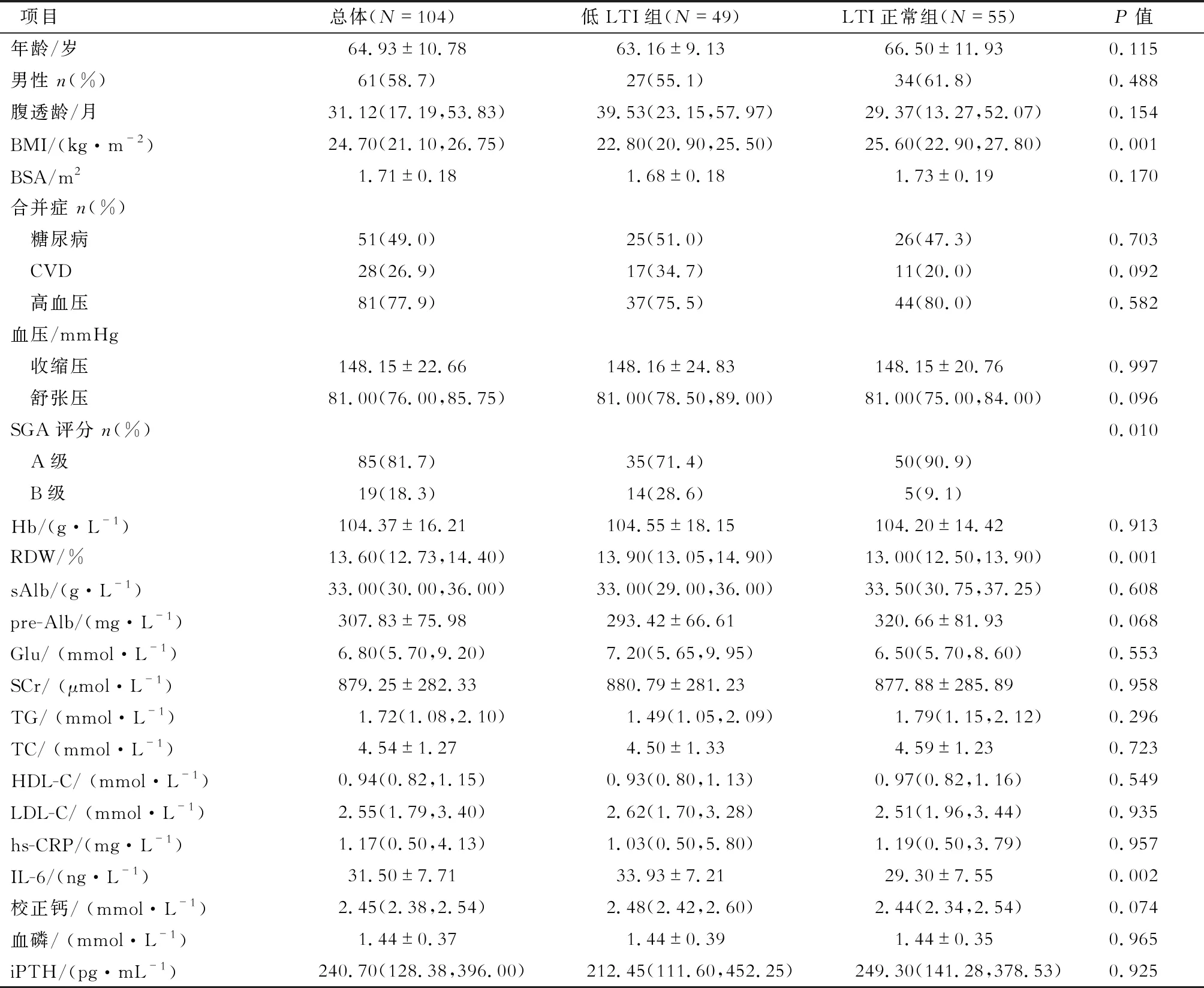
表1 两组患者的一般临床资料比较
2.3 两组患者腹透相关指标比较 结果(表2)表明:与LTI正常组患者相比,低LTI组患者OH增加(P<0.05);两组总Kt/V、CCr、RRF、24 h尿量、腹膜转运方式等差异无统计学意义。
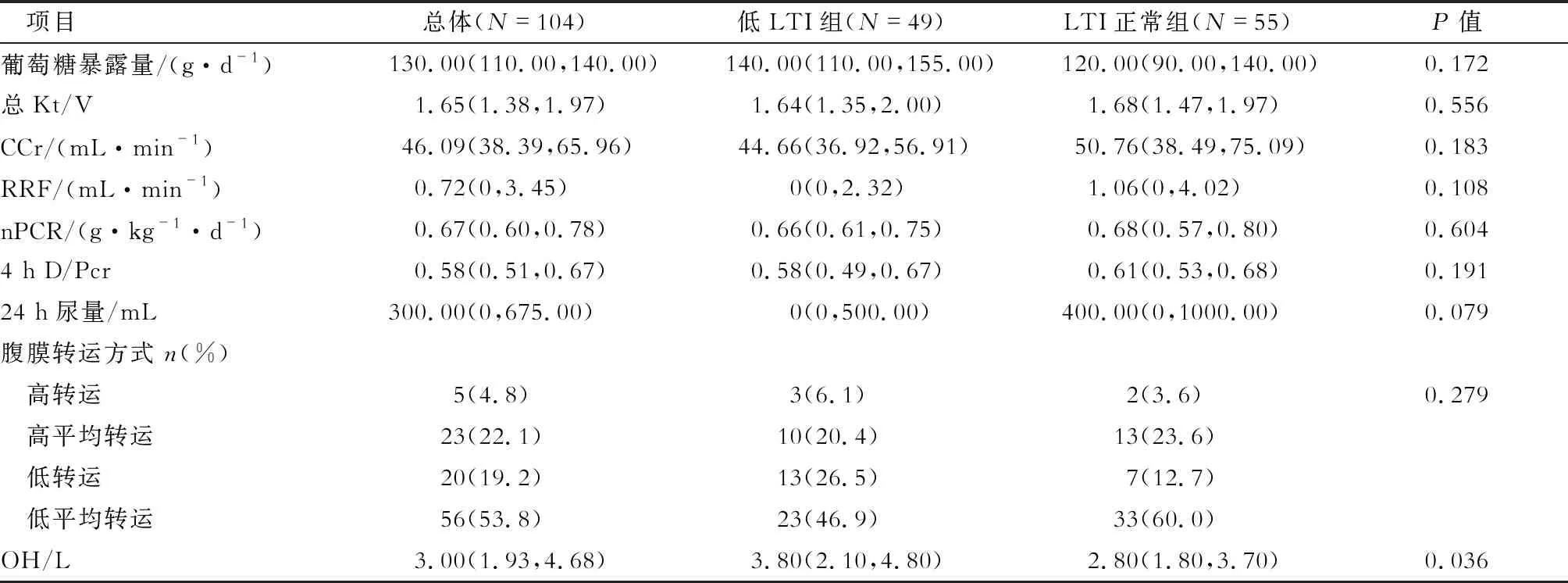
表2 低LTI组及LTI正常组LTI患者的腹透相关指标比较
2.4 腹透患者低LTI的危险因素分析 单因素logistic回归分析(表3)显示:BMI、SGA评分等级、RDW、IL-6、OH是腹透患者低LTI的相关因素(P<0.05)。校正性别、年龄、pre-Alb、校正钙、OH等因素后,多因素logistic回归分析显示,IL-6(OR=1.098,95%CI 1.024~1.177,P=0.009)、RDW(OR=1.873, 95%CI 1.183~2.965,P=0.007)、BMI(OR=0.787, 95%CI 0.679~0.911,P=0.001)和SGA评分等级(OR=6.334, 95%CI 1.568~25.295,P=0.009)是低LTI发生的独立相关因素。
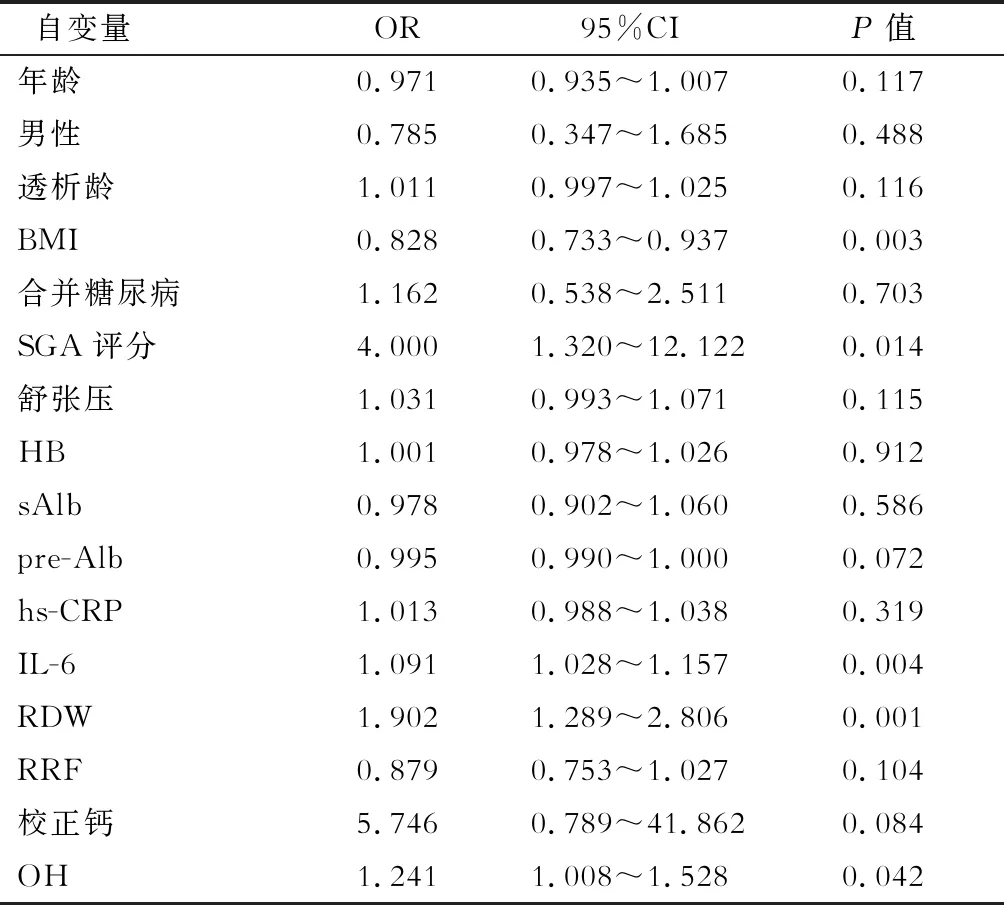
表3 腹透患者低LTI相关危险因素的单因素logistic回归分析
3 讨 论
ESRD是临床危重症,并发症多、死亡率高,且发病率呈逐年上升趋势。腹透是ESRD患者重要的肾替代治疗方式之一。随着腹透技术不断成熟,我国腹透人群正快速增加。营养不良是腹透患者的常见并发症。目前临床常用的营养状态评估方法包括人体指标(身高、体质量、BMI等)、生化指标(血清白蛋白、前白蛋白等)、SGA评分、营养不良-炎症评分(malnutrition inflammation score, MIS)等。传统方法简单易行,但并不准确。基于多频生物电阻抗技术检测的LTI是评估营养状态的新指标[5],目前已得到国内外专家的肯定[5, 7, 13]。
低LTI与ESRD患者预后密切相关,是ESRD患者全因死亡和心血管死亡的独立危险因素[4, 7]。此外,欧洲老年肌少症工作组(European Working Group on Sarcopenia in Older People,EWGSOP)提出将低LTI作为肌少症的主要诊断标准之一[14]。Giglio等[15]研究表明,肌少症与老年血透患者生活质量、住院率密切相关。Paudel等[16]对455例腹透患者研究发现,入组患者低LTI的发生率为42%。本研究发现,入组患者低LTI发生率达47.1%,略高于Paudel 等的研究,考虑可能与人种差异、饮食结构及本研究样本量略少有关。低LTI在腹透患者中的发生率仍需进一步研究。
透析患者低LTI常由多种因素导致。Kaizu等[17]研究表明,长程血透患者肌肉质量与炎症指标(如IL-6)水平呈显著负相关。Rymarz等[4]研究发现,IL-6、胰岛素样生长因子-1(insulin-like growth factor-1, IGF-1)、年龄是血透患者低LTI发生的独立危险因素。本研究发现,与LTI正常组患者相比,低LTI组患者IL-6水平明显升高;多因素logistci回归分析显示,较高的IL-6是低LTI发生的独立危险因素,与Rymarz等的研究一致。IL-6升高是微炎症活动的表现,IL-6、肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)等血清促炎细胞因子可通过活化ATP-泛素-蛋白酶体水解复合途径或激活核因子κB(nuclear factor-kappa B, NF-κB)通路抑制骨骼肌分化、促进肌肉分解[17]。胰岛素或IGF-1可结合细胞表面受体,激活下游信号通路,阻止肌肉蛋白分解。微炎症状态可引起胰岛素抵抗,进一步抑制胰岛素或IGF-1对骨骼肌的抗分解代谢作用,从而引起肌肉萎缩[18]。此外,微炎症状态、容量超负荷与腹透患者营养不良密切相关[19]。本研究发现,低LTI组患者OH较正常LTI组显著升高,推测腹透患者体内IL-6可能与容量超负荷相互作用,导致持续的肌肉消耗、蛋白分解代谢[20]。本研究中,年龄并非LTI的影响因素,这与Rymarz等的研究结果不符,考虑可能与本院腹透患者年龄普遍偏大且年龄范围较集中有关,还需扩大样本量进一步探讨。
RDW是外周血细胞常规检测项目之一,升高反映红细胞体积异质性增强。透析患者的RDW水平普遍较高[21],RDW与腹透患者住院率和全因死亡密切相关[22]。Kim等[23]进行的1项包含11 761例健康受试者的大规模队列研究显示,升高的RDW是肌少症的独立危险因素。本研究发现,较高的RDW是腹透患者低LTI发生的独立危险因素,与Kim等的研究结果一致。RDW升高导致腹透患者低LTI发生的作用机制目前尚未明确。有研究表明,升高的RDW与IL-6等血清促炎细胞因子活动密切相关[24],与sAlb等营养指标呈显著负相关[25]。由此推测升高的RDW可能通过IL-6等促炎因子作用导致腹透患者的蛋白质分解及肌肉消耗增加[23]。然而,目前关于腹透患者RDW与LTI的研究鲜有报道,且本研究是横断面研究,两者的因果关系及作用机制仍需进一步探讨。
BMI、SGA评分是评估患者营养状态的传统指标,然而,SGA评分易受主观影响,只能区分营养不良程度,无法进行早期筛查[26]。BMI取决于身高和体质量,不区分脂肪和肌肉组织,而透析患者由于肾功能下降及饮食限制等因素,常存在不同程度的水钠潴留,因此BMI不能准确评价腹透患者早期的营养不良。王国勤等[27]研究发现,入组血透患者的改良SGA评分与人体成分分析仪对营养状态的评估具有高度一致性,营养不良组患者的LTI较营养良好组显著降低。Kakiya等[28]采用DEXA法发现,BMI与入组患者的LTI正相关。本研究多因素logistic回归分析结果显示,较高的SGA评分等级和较低的BMI是腹透患者低LTI的独立危险因素,与王国勤等的研究结果一致,说明LTI与传统营养评估方法具有高度一致性。因此,生物电阻抗技术作为评估腹透患者营养不良的方法,简单、可靠,值得进一步推广。
本研究存在一些不足之处:(1)本研究是横断面研究,因而不能确定RDW、IL-6、SGA评分等级、BMI与腹透患者低LTI之间的因果关系,仍需更多的前瞻性研究来证实;(2)本研究低LTI分组的参考人群为欧美健康人群,该参考范围可能受人种差异、饮食结构、锻炼程度等的影响;(3)样本量较小。
综上所述,腹透患者低LTI发生率高,较高的IL-6、RDW、SGA评分等级和较低的BMI是腹透患者低LTI发生的独立危险因素。本研究可为临床早期诊断并干预腹透患者的营养状态提供思路。

