孕妇GBS感染对新生儿感染的影响
梁志媚,叶赣辉
(兴宁市妇幼保健计划生育服务中心 儿科,广东 兴宁 514500)
0 引言
B族链球菌属于条件致病菌,多寄居于直肠及阴道,是孕晚期孕妇生殖道感染的主要致病菌,对新生儿危害较大,可引起新生儿败血症、脑膜炎等严重的感染性疾病,甚至导致围产期死亡[1]。新生儿早发GBS感染发生在生后7天内,占新生儿GBS感染的80%,多以肺炎、败血症或脑膜炎为临床特征,肺炎者多在生后12~24小时内发病,临床表现与新生儿呼吸窘迫综合征相似,败血症占27%~30%;脑膜炎占15%~30%[2-3]。晚发GBS感染指生后7天以后发生的感染,常见菌为Ⅲ型,以院内交叉感染、水平传播为主,以脑膜炎、菌血症、败血症为多,多见于7天至3个月的婴儿[4]。出现如下表现提示预后不良:昏迷、抽搐、低血压、呼吸暂停。存活婴儿中15%~30%有严重的后遗症,主要包括脑积水、运动障碍、智力障碍、脑室炎、偏瘫或全身瘫痪、癫痫、语言障碍、皮质盲、耳聋等[5]。本研究旨在分析孕妇GBS感染对新生儿感染的影响,以便为制定科学的临床治疗方案提供参考,报道如下。
1 资料和方法
1.1 一般资料
纳入2018年1月至2020年3月本院待产的58例产妇,所有产妇均有GBS感染,将其分为两组:其中35例产妇合并细菌尿、产褥期发热或胎膜早破时长>18小时以上其中一种危险因素,设为观察组,另外23例产妇单纯GBS感染设为对照组。纳入标准:孕周 37~40周;自然受孕且为单活胎妊娠;临床资料完整;足月阴道分娩者。排除标准:近3个月内有抗生素使用药物史;6个月内身体其他部位有严重感染病史;有精神、神经类疾病。患儿家属均知情同意且自愿参加;经本院伦理委员会批许。观察组产妇年龄23~35岁,平均(29.82±2.71)岁;初产妇与经产妇比例为29/6;孕周37~40周,平均(38.24±1.16)周;平均产次(1.19±0.06)次;合并细菌尿18例、产褥期发热12例,胎膜早破>18小时以上5例。对照组产妇年龄22~34岁,平均(29.56±2.08)岁;初产妇与经产妇比例为18/5;孕周37~40周,平均(38.05±1.54)周;平均产次(1.31±0.08)次。两组基线资料对比结果显示出良好均衡性(P>0.05),有可比性。
1.2 方法
采集新生儿指尖血,酒精棉球消毒左手无名指,挥发后,刺血针刺破无名指,去掉第一滴血,10μl毛细管吸满血,置于5.0mL试剂管周,充分混匀血液与试剂,检测血常规中白细胞计数、血清CRP水平。①产后6-12小时白细胞计数提示WBC>25×109/L,中性粒细胞计数>18×109/L,高于其中一项定为阳性;白细胞计数提示WBC>20×109/L,<25×109/L,中性粒细胞计数>12×109/L,<18×109/L,于产后24小时再次复查,仍高于其中一项则视为阳性。白细胞计数提示WBC<20×109/L,中性粒细胞计数<12×109/L,定为阴性。②CRP ≥10mg/l,定为阳性;CRP <10mg/l,定为阴性。③出现气促、发绀、呻吟、拒乳、发热等其中一项临床表现视为阳性;一般情况良好视为阴性。
1.3 观察指标
分别计算两组新生儿细菌性感染阳性率并比较;记录两组新生儿生后有无气促、发绀、呻吟、拒乳、发热等临床表现,分别计算各自占比并比较;比较两组新生儿白细胞计数、CRP水平。
1.4 统计学方法
2 结果
2.1 比较两组新生儿感染阳性率
在新生儿感染阳性率的比较上,观察组均显著高于对照组(P<0.05),详见表1。
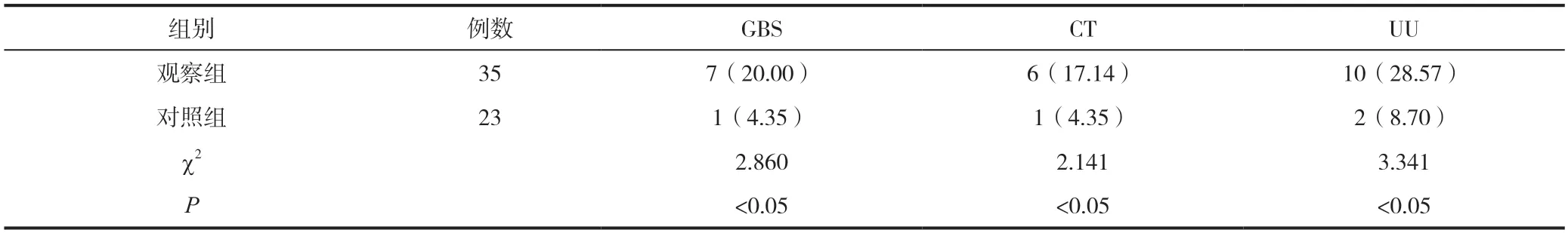
表1 两组新生儿感染阳性率对比 [n(%)]
2.2 比较两组感染临床表现
在气促、发绀、呻吟、拒乳、发热等发生率的比较上,观察组与对照组无明显统计学意义(P<0.05),详见表2。
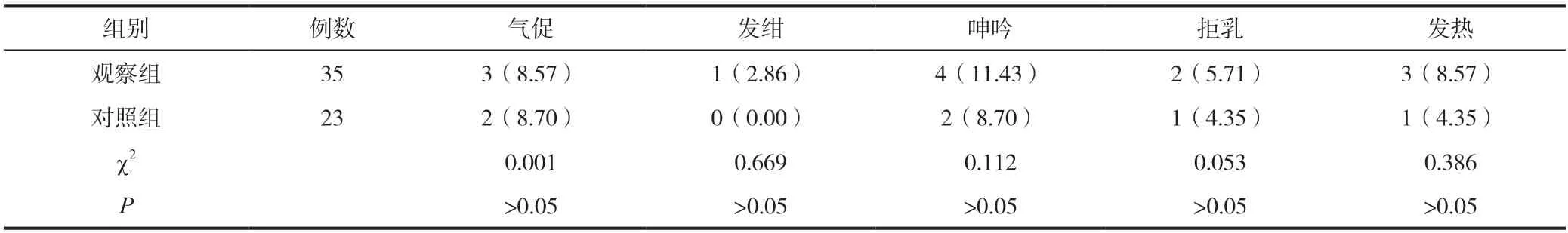
表2 两组感染临床表现对比[n(%)]
2.3 比较两组新生儿白细胞计数、CRP水平
在新生儿白细胞计数、血清CRP水平比较上,观察组显著高于对照组(P<0.05)。详见表3。
表3 两组新生儿WBC计数、CRP水平对比(n,)
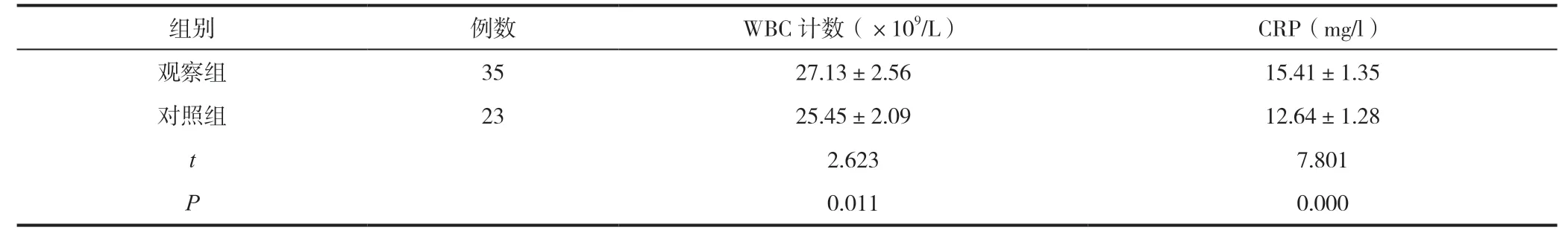
表3 两组新生儿WBC计数、CRP水平对比(n,)
3 讨论
B族链球菌通过孕妇产道上行感染和新生儿分娩时经产道感染,感染率约为50%;与胎膜早破、产褥期发热、细菌尿等一些产科因素合并存在时,可增加患儿感染的风险,感染率约为95%[6]。本次研究中,在新生儿感染阳性率的比较上,观察组均显著高于对照组(P<0.05)。早发GBS感染与新生儿免疫机制不成熟有关,发病也与从母体获得GBS型特异IgG抗体水平有关。另外细菌毒力、母亲产科危险因素及母体带菌数量多少均可影响新生儿的发病。晚发GBS感染可能与患儿早期带菌,发生前驱的病毒性呼吸道感染使粘膜屏障受损,GBS Ⅲ型可合成大量荚膜多糖蛋白及从母体获得较少免疫抗体有关[7-9]。有时早发的无全身症状的菌血症,可引起晚发的GBS骨髓炎。美国疾病控制中心(CDC)已拟定有关无乳链球菌的筛查和处理指南,目前我国对孕晚期无乳链球菌的检测现状则不如其他孕期检查普及,一方面是因设备原因,基础医院无法开展此检测技术,故带菌率检查可能存在地区差异;另一方面是我国对围生期无乳链球菌感染认知不足[10-12]。
基于GBS感染引起新生儿相关症状、疾病的严峻性,产后常规采集血细胞计数及CRP水平,结合临床表现评估新生儿的感染程度,对早期合理用药提供有效依据,可提高治疗效果,减少并发症和死亡率[13]。本研究中,在新生儿白细胞计数、血清CRP水平比较上,观察组显著高于对照组(P<0.05)。对产妇有GBS感染所生新生儿,血细胞计数及CRP水平检测具有步骤简单、检查时间短、可操作性强、灵敏度高,家属易于接受等优点,可作为基层医院首选检测指标之一[10]。由于血细胞计数与血清CRP水平不能检出致病菌,即使指标高于正常值也不能确诊GBS感染,早期应用抗生素时缺乏药敏试验指导用药,易致耐药菌的产生。
综上所述,对GBS感染产妇所生新生儿常规血细胞计数及血清CRP检测,结合临床表现,早期合理应用抗生素进行治疗有指导意义,可降低新生儿的并发症及死亡率。

