乳腺癌术后皮瓣坏死伴感染的病原菌分布特点及危险因素分析
刘 鹏
乳腺癌是我国女性癌症死亡的六大原因之一[1], 其发病率位居我国女性恶性肿瘤第2 位, 且正在以每年2.0%的速度递增, 发病年龄也逐渐趋于年轻化, 严重威胁着女性的生命健康[2]。 手术仍然是目前临床治疗乳腺癌的主要手段, 但由于术中切除范围较大, 皮肤缝合张力也随之增大, 导致术后易出现皮瓣坏死; 若对乳腺周围淋巴结进行清扫, 导致术后淋巴液回流不畅, 则极易出现皮下积液, 进而因切口延迟愈合而引发感染甚至皮瓣坏死, 严重影响患者预后[3]。 临床研究资料显示, 乳腺癌术后皮瓣坏死的发生率高达16.6% ~60.0%[4]。 了解乳腺癌术后皮瓣坏死伴感染的病原菌分布特点及相关危险因素, 及时予以针对性预防及治疗, 对提高乳腺癌术后患者的预后至关重要。 鉴于此, 笔者于本研究中对近年来安阳市肿瘤医院收治的乳腺癌术后皮瓣坏死伴感染患者的病原菌分布特点及相关危险因素进行了回顾性总结分析, 以期为此类患者的临床预防及治疗提供帮助。
1 临床资料
选取2018 年1 月至2020 年1 月安阳市肿瘤医院收治的100 例乳腺癌术后出现皮瓣坏死伴感染及130 例未出现皮瓣坏死伴感染的患者作为研究对象, 分别将其设为研究组与对照组。 纳入标准: 经病理检查证实为乳腺癌, 且为初次手术治疗; 皮瓣坏死伴感染者符合《医院感染诊断标准》[5]中皮瓣坏死伴感染的诊断标准, 分泌物培养结果显示病原菌感染; 病历资料完整。 排除标准: 住院时间不足72 h (含病死及好转出院者); 入院前1 周内使用过抗生素类药物治疗; 术前即合并局部或全身感染; 妊娠期或哺乳期女性。 本研究经安阳市肿瘤医院伦理委员会批准。
2 方法
2.1 资料收集
统计入组患者的年龄、 体重指数、 是否合并糖尿病、 手术类型、 切口类型、 是否应用电刀分离、术前是否行放化疗、 是否行加压包扎以及合并感染患者的菌株类型。
2.2 统计学处理
所得数据带入SPSS 23.0 统计软件进行统计学分析, 其中计数资料以频数表示, 采用卡方检验;符合正态分布的计量资料以均数±标准差(x±s)表示, 两两比较采用独立样本t检验; 多因素分析采用Logistic 回归分析; 均以P<0.05 为差异具有统计学意义。
3 结果
3.1 乳腺癌术后皮瓣坏死伴感染的病原菌分布特点
100 例皮瓣坏死伴感染患者创面分泌物中共分离培养出病原菌139 株, 其中革兰氏阳性菌94 株(67.6%)、 革兰氏阴性菌36 株(25.9%)、 真菌9株(6.5%)。 革兰氏阳性菌中尤以金黄色葡萄球菌(40.3%)、 表皮葡萄球菌 (13.7%) 检出率高, 革兰氏阴性菌中尤以大肠埃希菌(12.9%)、阴沟肠杆菌(6.5%) 检出率高, 真菌中尤以白色念珠菌(4.3%) 检出率高, 详见表1。
3.2 乳腺癌术后皮瓣坏死伴感染的单因素分析
单因素分析结果显示, 研究组患者的年龄、 体重指数明显高于对照组(P均<0.05), 合并糖尿病、 术前放化疗及加压包扎患者人数明显多于对照组(P均<0.05), 而手术类型、 切口类型、 电刀应用情况与对照组无明显差异(P均>0.05), 详见表2。
3.3 乳腺癌术后皮瓣坏死伴感染的多因素Logistic回归分析
多因素Logistic 回归分析结果显示, 年龄、 合并糖尿病、 术前放化疗是乳腺癌术后皮瓣坏死伴感染的独立危险因素(P均<0.05), 详见表3。
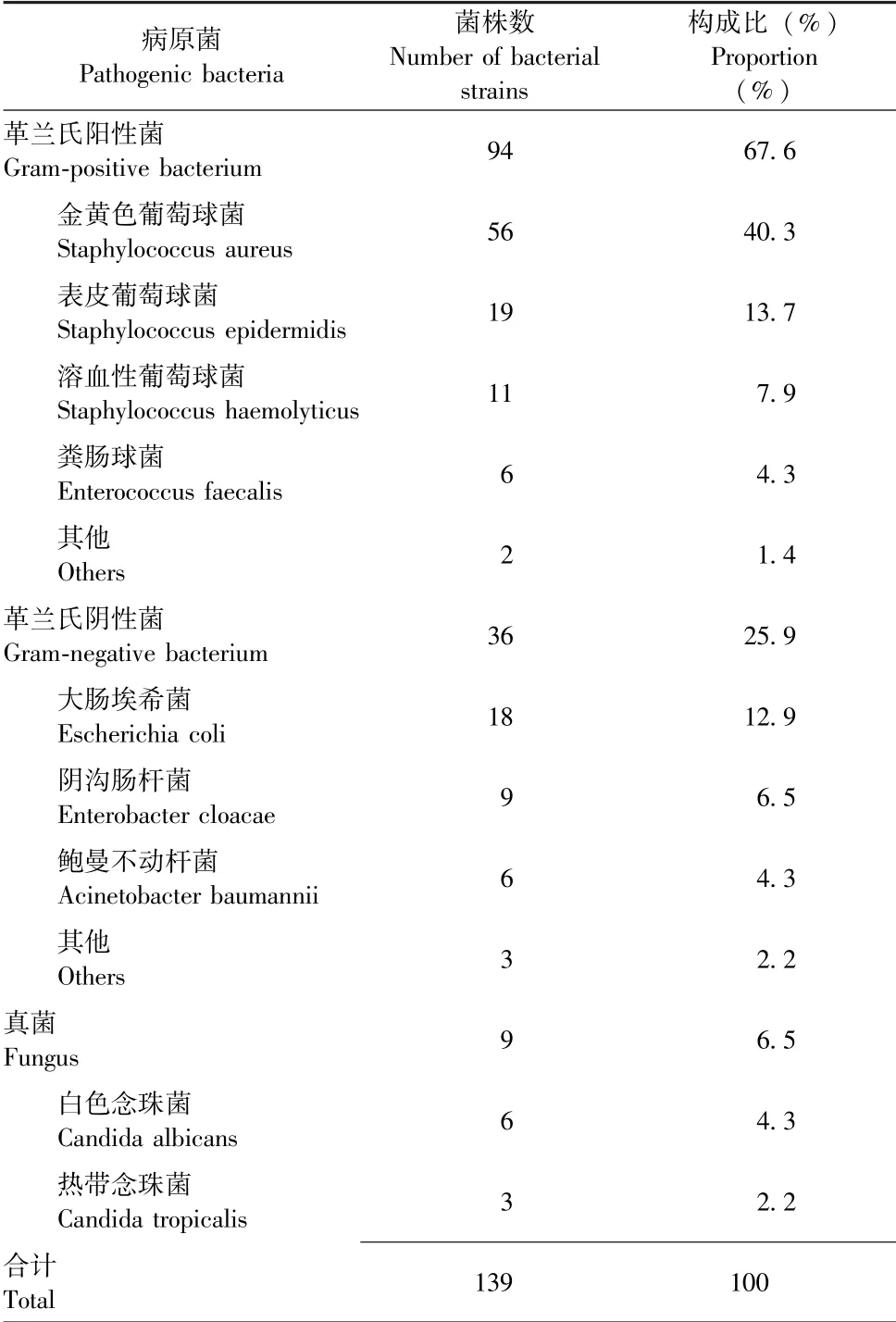
表1 乳腺癌术后皮瓣坏死伴感染的病原菌分布情况Table 1 Distribution of pathogenic bacteria in skin flap necrosis and infection after breast cancer surgery

表2 乳腺癌术后皮瓣坏死伴感染的单因素分析Table 2 Single factor analysis for skin flap necrosis complicated with infection after breast cancer surgery

表3 乳腺癌术后皮瓣坏死伴感染的多因素Logistic 回归分析Table 3 Multivariate Logistic regression analysis of skin flap necrosis complicated with infection after breast cancer surgery
4 讨论
皮瓣坏死是乳腺癌术后最为常见的并发症, 与电刀过度烧灼、 皮瓣张力过大、 引流不畅以及过度炎症反应等密切相关[6]; 手术切口感染在临床较为常见, 是院内感染的重要组成部分, 而皮瓣坏死伴感染可导致创面迁延不愈, 严重影响患者的上肢活动及预后, 临床处理较为棘手[7]。 故如何有效防控皮瓣坏死及感染, 保障乳腺癌手术质量, 提高患者预后成为了临床研究的热点。 鉴于此, 笔者于本研究中对近年来安阳市肿瘤医院收治的乳腺癌术后皮瓣坏死伴感染的病原菌分布特点及相关危险因素进行了回顾性分析。
乳腺癌术后皮瓣坏死伴感染患者的病原菌分布特点显示, 革兰氏阳性菌中的金黄色葡萄球菌及表皮葡萄球菌、 革兰氏阴性菌中的大肠埃希菌及阴沟肠杆菌、 真菌中的白色念珠菌在乳腺癌术后皮瓣坏死伴感染患者中检出率较高。 金黄色葡萄球菌作为人类正常菌群之一, 是生命力最顽强的无芽胞菌之一, 当机体免疫力降低时可引发机体严重感染[8];正常情况下, 表皮葡萄球菌存在于人体皮肤、 鼻腔等部位, 当机体免疫力低下或有严重创伤时可引起化脓性感染甚至败血症[9]; 大肠埃希菌及阴沟肠杆菌是存在于肠道内的正常菌群, 也是近年来临床较常见的病原菌, 且耐药性日益增强[10-11]; 白色念珠菌是寄生于人体口腔、 肠道等部位的正常菌群,也是重要的条件致病菌, 近年来随着抗生素、 免疫抑制剂等药物的应用, 其感染率显著升高[12]。 乳腺癌术后应加强患者术后切口的无菌化管理, 出现感染症状后, 及时应用对金黄色葡萄球菌、 表皮葡萄球菌、 大肠埃希菌及阴沟肠杆菌, 特别是对金黄色葡萄球菌敏感的药物治疗, 以便降低耐药菌株的产生。
通过对比乳腺癌术后皮瓣坏死伴感染与非皮瓣坏死伴感染患者的年龄、 体重指数、 是否合并糖尿病等相关资料发现, 乳腺癌术后皮瓣坏死伴感染患者的年龄、 体重指数明显高于非皮瓣坏死伴感染者, 合并糖尿病、 术前放化疗及加压包扎患者人数明显多于非皮瓣坏死伴感染者, 进一步经多因素Logistic 回归分析显示, 年龄、 合并糖尿病、 术前放化疗是乳腺癌术后皮瓣坏死伴感染的独立危险因素。 可见, 高龄患者存在的各器官功能衰退、 营养不良以及免疫功能低下等特点, 易导致皮瓣营养供应不良及易受病原菌侵入而引发皮瓣坏死及感染[13]; 糖尿病患者血糖浓度较高, 可影响皮瓣局部血液循环而引发皮瓣坏死, 高血糖状态还可为病原菌的生长繁殖提供充足的营养而引发皮瓣感染[14]; 术前放化疗虽可有效抑制癌细胞增殖、 促进癌细胞凋亡, 但治疗的同时也会对正常组织细胞造成损伤, 故术后不利于皮瓣成活[15]。 乳腺癌术后应加强对高龄、 糖尿病及术前放化疗患者的管理, 以避免皮瓣坏死及感染的发生。
综上所述, 革兰氏阳性菌中的金黄色葡萄球菌及表皮葡萄球菌、 革兰氏阴性菌中的大肠埃希菌及阴沟肠杆菌、 真菌中的白色念珠菌是导致乳腺癌术后皮瓣坏死伴感染的主要病原菌, 出现感染症状后, 应及时考虑应用敏感抗生素治疗; 且年龄、 合并糖尿病、 术前放化疗是乳腺癌术后皮瓣坏死伴感染的独立危险因素, 应加强对高龄、 糖尿病及术前放化疗患者的管理, 并及早干预, 以避免皮瓣坏死及感染的发生。

