不同年龄组P CO S患者A M H水平及助孕结局分析
袁莹莹,宋晓霞,赵君利,景万红,哈灵侠,岳 荣
(1.宁夏医科大学总医院生殖医学中心,银川 750004;2.宁夏医科大学生育力保持省部共建教育部重点实验室,银川 750004)
众所周知,随着年龄的增长女性卵巢储备功能逐渐降低,尤其在35岁之后卵巢储备功能下降明显,临床助孕结局也相应变差。抗苗勒氏管激素(anti-mullerian hormone,AMH)作为预测卵巢储备功能的重要指标,在大于35岁人群中逐渐下降[1-2]。多囊卵巢综合征(polycystic ovary syndrome,PCOS)是青春期及育龄期妇女最常见的内分泌紊乱性疾病之一,其发病率为5%~10%[3],AMH与窦卵泡数量呈正相关且被认为是评价、预测和指导PCOS患者治疗的重要指标[4]。随着年龄变化PCOS患者AMH是否也表现出与非PCOS患者同样的规律。不同年龄段PCOS患者体外受精/卵细胞浆内单精子注射-胚胎移植(vitro fertilization/intracytoplasmic sperm injectionembryo transfer,IVF/ICSI-ET)治疗结局与非PCOS者是否不同。对此本研究以35岁为分界点[5],回顾性分析不同年龄组的471例PCOS患者与89例非PCOS患者的AMH水平及助孕结局情况报道如下。
1 资料与方法
1.1 对象与分组
选择2017年1月至2019年10月在我院生殖医学中心行体外受精/卵细胞浆内单精子注射-胚胎移植(IVF/ICSI-ET)助孕的PCOS患者为研究组(471例),研究组按年龄分为<35岁低龄组(429例)和≥35岁高龄组(42例)。对照组选择同期就诊的输卵管因素不孕的非PCOS患者(892例),对照组按年龄分为<35岁低龄组(68例)和≥35岁高龄组(203例)。对照组要求月经周期规律且卵巢无多囊样改变。两组纳入患者均无心肝肾等脏器疾病,无内分泌疾病及自身免疫性疾病,排除子宫及卵巢器质性病变且无复发性流产史,染色体核型正常。两组患者均为首次行IVF/ICSI-ET助孕。
1.2 诊断标准
依据鹿特丹诊断标准[6]符合以下任何2项即可诊断PCOS:①稀发排卵和(或)无排卵;②有高雄激素的临床表现和(或)生化改变;③超声检查发现卵巢呈多囊样改变。同时需排除其他可引起上述症状的疾病,如先天性肾上腺皮质增生,库欣综合征以及分泌雄激素的肿瘤、高泌乳素血症等。
1.3 方法
本研究纳入的助孕患者均采用黄体期长方案或拮抗剂方案促排。黄体期长方案于排卵后一周皮下注射长效GnRHa达菲林降调,降调后14~21 d复查激素及B超,达到标准后根据患者的年龄、BMI、窦卵泡及激素水平等指标给予促性腺激素(Gn)启动促排卵,起始剂量100~225 IU·d-1。拮抗剂方案月经周期第3~5天开始给予Gn 100~225 IU·d-1,在卵泡直径>14 mm或Gn第6天,立即皮下注射思则凯0.25 mg·d-1至HCG日。控制性超促排卵(COH)过程中监测卵泡发育及子宫内膜生长情况,结合血清激素水平调整Gn用药。当主导卵泡平均直径达18~20 mm时给予绒促性素粉针剂2000 IU+艾泽250μg扳机,34~36 h后阴道超声引导下采卵,并依据男方精液情况选择IVF或ICSI方式受精。
受精卵体外培养72 h后根据患者和胚胎情况移植1~2个胚胎。孕酮过高、移植日子宫内膜厚度过薄,获卵数过多有中重度OHSS风险者取消鲜胚移植,全胚冷冻后择期行冻胚移植。鲜胚移植者取卵当天即常规黄体支持治疗,在移植后14 d查血HCG阳性,且移植后28 d后超声见孕囊者为临床妊娠。
血清AMH水平受月经周期影响较小,所有纳入患者在促排卵之前月经周期任意时间空腹采血,采用酶联免疫吸附试验(ELISA)测定,测定敏感度为0.15 ng·mL-1,批内及批间变异系数分别为≤12.3%及≤14.2%。
1.4 观察指标
对照组和PCOS组患者均分为<35岁和≥35岁两个年龄组,分别比较不同年龄段患者的不孕年限、BMI、Gn用量、AMH等基本资料,及获卵数、周期取消移植率、受精率、MII卵率、优质胚胎率、妊娠率、种植率、活产率、流产率等助孕结局指标。其中活产率仅包括2019年4月之前行胚胎移植的患者。
1.5 统计学方法
采用SPSS 23.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,用t检验。计数资料用χ2检验,P≤0.05为差异有统计学意义。
2 结果
2.1 不同年龄组对照组与PCOS组临床特征及AMH水平比较
两组资料组内比较,对照组Gn用量高龄组明显多于低龄组,低龄组不孕年限短于高龄组,且低龄组的AMH水平高于高龄组(P<0.05)。两组BMI差异无统计学意义(P>0.05)。PCOS患者高龄组不孕时间长于低龄组(P<0.05),两组BMI、Gn用量、AMH差异均无统计学意义(P均>0.05),见表1。
对照组和PCOS组中低龄组比较,PCOS组的AMH、BMI高于对照组,Gn用量低于对照组(P均<0.05),两组年龄、不孕年限差异均无统计学意义(P均>0.05)。两组高龄组比较PCOS组AMH高于对照组(P<0.05),两组年龄、不孕年限、BMI、Gn总量差异均无统计学意义(P均>0.05),见表1。
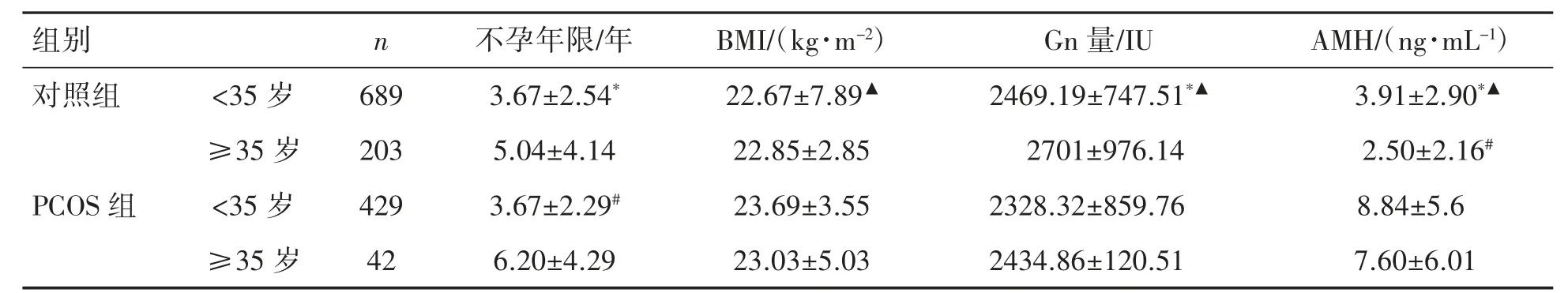
表1 不同年龄组对照组与PCOS组临床特征及AMH比较
2.2 分别比较不同年龄组对照组与PCOS组实验室及临床助孕结局
对照组组内比较获卵数、受精率、MII卵率、优胚率、妊娠率、种植率、活产率、流产率差异均有统计学意义,低龄组均优于高龄组(P均<0.05)。PCOS组组内比较低龄组种植率、妊娠率和活产率均高于高龄组(P均<0.05),其余指标比较差异均无统计学意义(P均>0.05),见表2、表3。
对照组和PCOS组中低龄组比较,移植取消率、获卵数、受精率PCOS组均高于对照组,且PCOS组取消移植周期以预防卵巢过度刺激综合征为主,MII卵裂率对照组高于PCOS组(P<0.05)。优胚率、妊娠率、种植率、活产率及流产率差异均无统计学意义(P均>0.05)。两组间高龄组比较,PCOS组获卵数、鲜胚移植取消率高于对照组,对照组的受精率高于PCOS组(P均<0.05)。优胚率、妊娠率、种植率、活产率及流产率差异均无统计学意义(P均>0.05),见表2、表3。
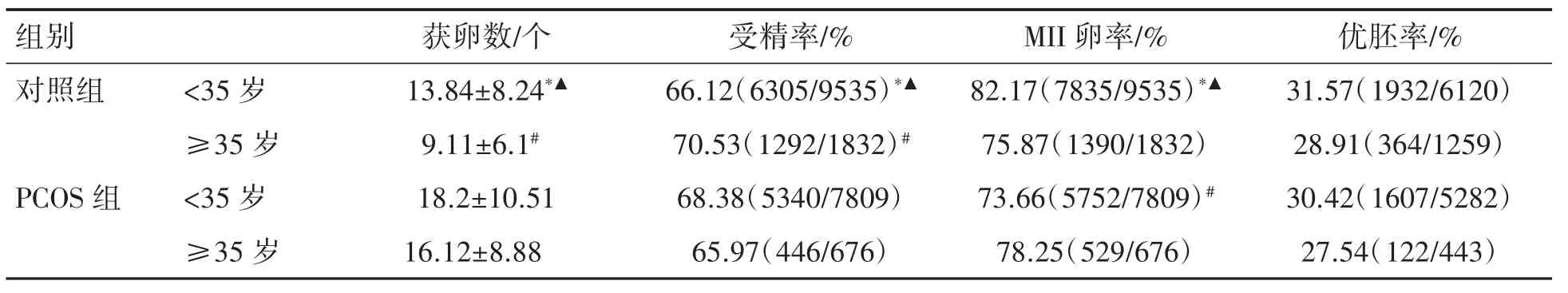
表2 不同年龄组对照组与PCOS组实验室结局比较
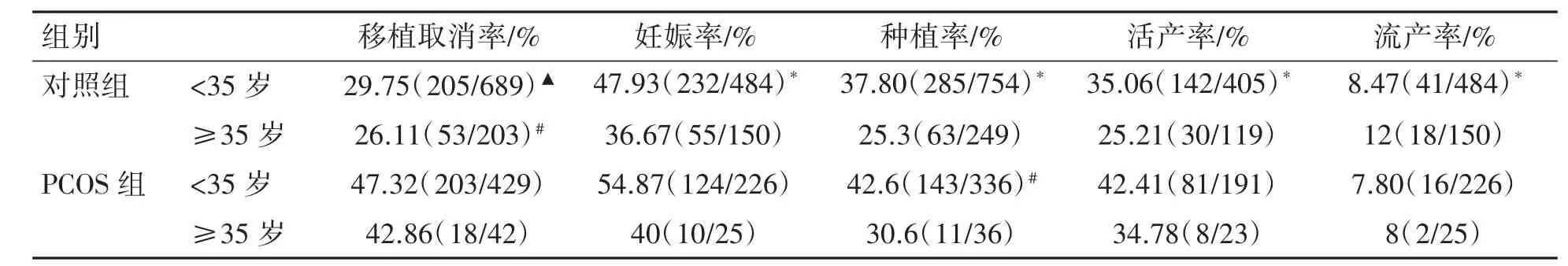
表3 不同年龄组对照组与PCOS组临床结局比较
3 讨论
3.1 不同年龄组PCOS患者AMH水平变化
AMH作为评估卵巢储备功能的一项重要的敏感指标,已在临床中广泛应用,AMH与年龄之间存在负相关关系,尤其35岁以后随年龄增长,AMH值下降明显[7-10]。本文对照组中AMH在低龄组明显高于高龄组即在正常人群中35岁之后AMH下降明显,这与文献报道一致。近年来有研究提示[11]AMH参与了PCOS的发生、发展,PCOS患者的小窦卵泡数目增加直接导致了其AMH水平的异常升高[12],几乎为正常人的2~3倍,无排卵的PCOS颗粒细胞合成分泌AMH明显高于正常人群[13]。甚至有学者[14]提出将AMH作为描述卵巢多囊化指标之一。李轶等[15]报道PCOS患者的卵巢多囊样改变是影响AMH水平的最重要因素,但未分析AMH与年龄的相关性。本研究中组间比较无论低龄组还是高龄组,PCOS患者的AMH水平均明显高于对照组,但PCOS组内AMH在低龄组略高于高龄组,差异不明显。万德花等[16]研究也认为PCOS患者的AMH水平明显高于正常对照组,且随年龄变化不大。但随年龄变化不明显这一特征能否说明PCOS患者生育功能延后仍需大样本资料来证实,我们的研究中年龄分组跨度较大,35岁之后缩小年龄跨度是否仍有相同结论仍需继续验证。
3.2 不同年龄组PCOS患者辅助生殖助孕情况
高龄对女性卵巢储备功能及妊娠结局有着不利的影响,随着年龄增长,女性卵巢储备功能下降,同时子宫内膜容受性下降,导致妊娠率低,流产率升高。我们的结果中,对照组中Gn用量高龄组明显多于低龄组,低龄组获卵数、受精率、MII卵率、优胚率、妊娠率、种植率、活产率、流产率均明显优于高龄组。同样PCOS组中低龄组的妊娠率、种植率和活产率也是明显高于高龄组的,获卵数等指标两组差别不大。对于非PCOS患者,随着年龄增长,较多的Gn仍不能弥补获卵数少及助孕结局的下降,而PCOS组获卵数受年龄影响不大的优势并没有直接反应到最终妊娠率和活产率上,因此无论是PCOS还是非PCOS,35岁后临床妊娠结局变差是普遍存在的。但PCOS组两个年龄段的Gn用量无差异,这可能与纳入患者的方案不同有一定关系,本文同时分析了长方案与拮抗剂方案Gn使用量的情况,发现长方案周期Gn用量明显多于拮抗剂方案,考虑两组患者Gn用量的无差异可能为两个方案所占比例不同所致。
对于PCOS患者助孕结局报道,陈子江等曾对1584例PCOS行IVF助孕的资料分析认为PCOS组的Gn用量明显低,获卵数、受精数、卵裂数均明显高,妊娠率与非PCOS无明显差异[17]。赵考考等也报道PCOS患者的获卵数高于对照组[18]。国外有前瞻性研究也提示PCOS组的获卵数比对照组明显增加,但优胚数及临床妊娠率两组无明显差异[19]。我们按不同年龄段分析后得出与以上文献类似的结果,组间比较无论低年龄段还是高年龄段,移植取消率、获卵数PCOS组均高于对照组,且两组优胚率、妊娠率和活产率、流产率无统计学差异。高龄组对照组的受精率明显高于PCOS组。
组间Gn用量比较发现,低龄段PCOS组Gn用量低于对照组,高龄段两组Gn用量无明显差异,这提示我们,低年龄段PCOS患者Gn用量少于对照组但仍获得了比对照组多的卵子数,高年龄段PCOS患者Gn用量与对照组相当,但因PCOS有较多窦卵泡,其获卵数仍多于对照组,且两个年龄段PCOS移植取消率均较高,分析原因发现PCOS患者移植取消主要是因为获卵数多预防卵巢过度刺激所致。在临床中,对于PCOS患者我们应注意控制Gn用量以预防因获卵数过多所引起的卵巢过度刺激,同时可降低治疗费用。Hwang等[20]研究发现,PCOS患者流产率随年龄增长缓慢上升,在38岁以后流产率显著升高,活产率显著下降,而输卵管因素的非PCOS不孕人群则随年龄增长流产率持续上升,活产率也呈持续下降状态。我们的研究发现,高年龄段PCOS组虽然获得了较多数量的卵子,但其受精率却低于对照组,两组间患者两个年龄段的优胚率、种植率及最终的妊娠率、活产率及流产率均无明显差异,提示我们PCOS患者有高的获卵数,但这并没有弥补年龄增长对卵子质量的影响,使最终妊娠结局与对照组相似。此外,本研究中两个年龄段PCOS组BMI均高于对照组,这对妊娠结局也有一定的影响,并且PCOS组高的获卵数对累计妊娠率的影响也有待进一步分析。
通过分析不同年龄组PCOS患者AMH水平及辅助生殖助孕结局情况得知,虽然PCOS患者AMH水平及获卵数随年龄增长变化不大,但与非PCOS一样,其最终的妊娠结局如临床妊娠率及活产率是随着年龄增长下降的,希望能为临床上此类助孕患者治疗提供参考和依据。

