常规与大剂量伐昔洛韦治疗带状疱疹临床效果对比研究
黄红
南通市海门区中医院皮肤科,江苏南通 226100
带状疱疹作为病毒感染性皮肤病一种, 主要因为患者感冒、过度劳累造成,在患者呈现出较低免疫力后,会使潜伏病毒呈现出迅速感染现象, 并且顺着患者神经纤维移动,对其皮肤以及神经造成侵犯,对患者造成疼痛感剧烈[1]。 针对带状疱疹患者在治疗过程中将其免疫力提升意义显著,需将抗病毒治疗充分加强[2]。 伐昔洛韦药物当前在疾病治疗中获得广泛应用, 并且获得带状疱疹治疗效果较为理想, 但是不同剂量应用最终获得效果存在差异,需确定最佳剂量展开带状疱疹疾病治疗。 该次研究将该院2016 年5 月—2020 年6 月门诊80 例带状疱疹患者数字奇偶法分组; 分别探析采用大剂量伐昔洛韦药物以及常规剂量伐昔洛韦药物完成带状疱疹治疗可行性,以实现带状疱疹患者有效预后。 现报道如下。
1 资料与方法
1.1 一般资料
将该院门诊80 例带状疱疹患者数字奇偶法分组;大剂量组(40 例):女12 例,男28 例;年龄区间为25 岁~73岁,平均为(49.55±2.59)岁;常规剂量组(40 例):女13 例,男27 例;年龄区间为26 岁~74 岁,平均为(49.56±2.61)岁。 纳入标准:①带状疱疹获得确诊;②均接受伐昔洛韦治疗,无用药过敏现象等;③研究获得伦理委员会批准,患者与家属均知情同意; 排除标准: ①患有严重心肺疾病;②具有免疫抑制剂长时间服用史;就两组带状疱疹患者性别、年龄比较,均衡性显著(P>0.05)。
1.2 方法
大剂量组: 采用大剂量伐昔洛韦药物 (0.3 g×6 片每盒)完成带状疱疹治疗,用药剂量为0.3 g/次,频率为3 次/d;常规剂量组: 采用常规剂量伐昔洛韦药物完成带状疱疹治疗,用药剂量为0.3 g/次,频率为2 次/d。 对于两组带状疱疹患者均保持为期10 d 治疗。
1.3 观察指标
观察对比两组带状疱疹患者的疗效总有效率、 总并发症(关节痛、恶心呕吐以及皮肤瘙痒)率、新发水疱评分、水疱面积评分、结痂评分、脱痂评分以及神经痛评分。
1.4 判断标准
显效: 患者水疱症状以及疼痛症状等均基本转为正常;有效:患者水疱症状以及疼痛症状等均获得改善;无效:未达到上述带状疱疹治疗标准[3]。
利用自制问卷展开两组带状疱疹患者新发水疱评分、水疱面积评分、结痂评分以及脱痂评分,越高分值对应越严重带状疱疹症状表现。
对于两组带状疱疹患者神经痛实施VAS (视觉模拟评分法)评分,分值区间为0~10 分,越高分值,对应带状疱疹患者越严重神经痛症状。
1.5 统计方法
采用SPSS 22.0 统计学软件处理数据,计数资料(带状疱疹疗效数据、总并发症率)行χ2检验,以[n(%)]表示,计量资料(新发水疱评分、水疱面积评分、结痂评分以及脱痂评分)行t 检验,以(±s)表示,P<0.05 为差异有统计学意义。
2 结果
2.1 带状疱疹疗效数据对比
大剂量组带状疱疹患者总疗效数据(97.50%)高于常规剂量组(72.50%)明显,差异有统计学意义(P<0.05),见表1。
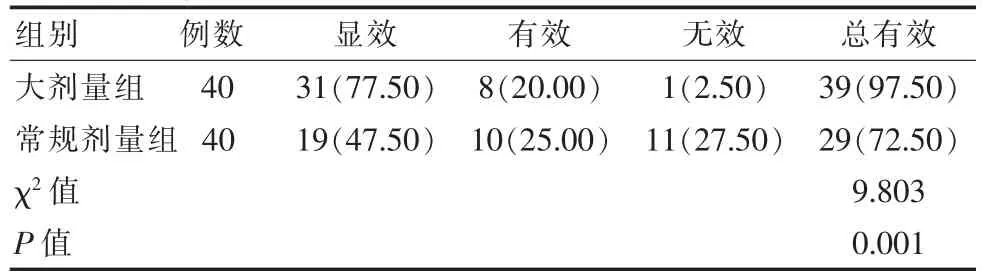
表1 两组带状疱疹患者总疗效对比[n(%)]Table 1 Comparison of the total curative effect of the two groups of patients with herpes zoster[n(%)]
2.2 总并发症率对比
两组带状疱疹患者并发症集中于关节痛、 恶心呕吐以及皮肤瘙痒几方面; 大剂量组带状疱疹患者总并发症率(5.00%)同常规剂量组(5.00%)比较差异无统计学意义(P>0.05),见表2。
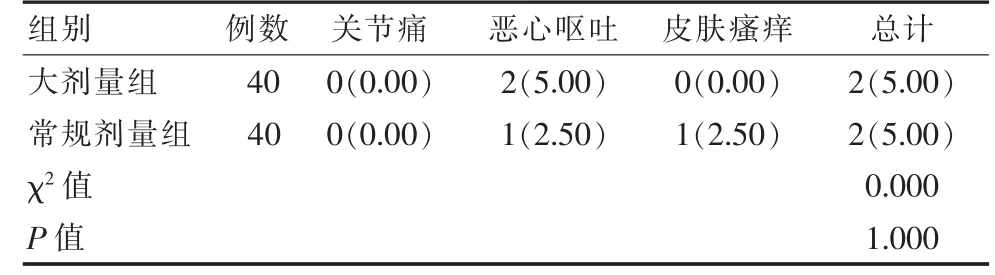
表2 两组带状疱疹患者总并发症率对比[n(%)]Table 2 Comparison of the total complication rate of the two groups of patients with herpes zoster[n(%)]
2.3 新发水疱评分、水疱面积评分、结痂评分以及脱痂评分对比
大剂量组带状疱疹患者新发水疱评分、 水疱面积评分、结痂评分以及脱痂评分均低于常规剂量组,差异有统计学意义(P<0.05),见表3。
表3 两组带状疱疹患者新发水疱评分、水疱面积评分、结痂评分以及脱痂评分临床对比[(±s),分]Table 3 The clinical comparison of the new vesicle score,vesicle area score, scab score and scab removal score between the two groups of patients with herpes zoster[(±s),points]
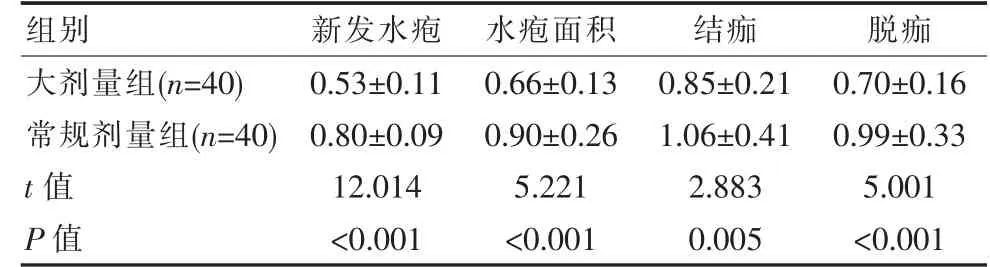
表3 两组带状疱疹患者新发水疱评分、水疱面积评分、结痂评分以及脱痂评分临床对比[(±s),分]Table 3 The clinical comparison of the new vesicle score,vesicle area score, scab score and scab removal score between the two groups of patients with herpes zoster[(±s),points]
组别 新发水疱 水疱面积 结痂 脱痂大剂量组(n=40)常规剂量组(n=40)t 值P 值0.53±0.11 0.80±0.09 12.014<0.001 0.66±0.13 0.90±0.26 5.221<0.001 0.85±0.21 1.06±0.41 2.883 0.005 0.70±0.16 0.99±0.33 5.001<0.001
2.4 神经痛评分对比
治疗前, 大剂量组带状疱疹患者神经痛评分同常规剂量组比较差异无统计学意义(P>0.05);治疗后,大剂量组神经痛评分低于常规剂量组明显, 差异有统计学意义(P<0.05),见表4。
表4 两组带状疱疹患者神经痛评分对比[(±s),分]Table 4 Comparison of neuralgia scores between the two groups of patients with herpes zoster[(±s),points]
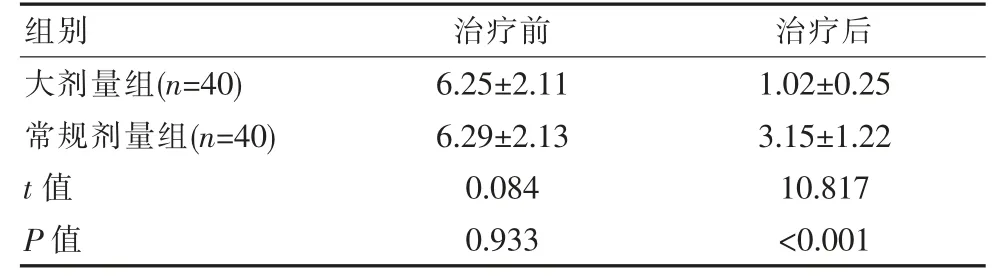
表4 两组带状疱疹患者神经痛评分对比[(±s),分]Table 4 Comparison of neuralgia scores between the two groups of patients with herpes zoster[(±s),points]
组别治疗前 治疗后大剂量组(n=40)常规剂量组(n=40)t 值P 值6.25±2.11 6.29±2.13 0.084 0.933 1.02±0.25 3.15±1.22 10.817<0.001
3 讨论
带状疱疹作为临床常见皮肤疾病一种, 主要因为病毒感染导致,例如水痘、带状疱疹等,患者往往合并表现出疱疹后遗神经性疼痛以及顽固性神经痛症状, 对患者工作以及正常生活造成影响较为显著[4-7]。 即使此种疾病呈现出自限性特点,但是在疾病逐渐严重后,会呈现出剧烈疼痛症状,需采用有效方法展开对应治疗,以使疼痛症状获得显著缓解[8-10]。 治疗期间伐昔洛药物运用能够充分抑制病毒, 不但能够将系列症状改善, 而且可使病程缩短,可将患者免疫力有效提高[11-12]。 可使患者痛觉阈值显著提升,将疼痛情绪反应显著降低,有效增强神经递质功能,从而使疼痛障碍获得有效缓解,对于神经恢复进行有效促进。
该次研究发现, 大剂量组带状疱疹患者总疗效数据(97.50%)高于常规剂量组(72.50%)明显;同马立娟等[13]在《大剂量伐昔洛韦治疗带状疱疹有效性和安全性的临床观察》一文中表现出一致研究结论,此文中观察组总有效率89.47%高于对照组64.86%明显,从而发现大剂量伐昔洛韦药物有效应用,同常规剂量比较,不会导致患者并发症增加,并且在提升疗效方面更为确切,可使神经痛症状获得确切缓解, 获得上述理想结果, 分析此种结果原因为,大剂量伐昔洛韦药物有效应用,其表现出较高生物利用度, 其对疱疹病毒以及带状疱疹病毒呈现出的抑制效果理想,表现出高效性、高选择性以及低毒性优势,其对于病毒DNA 合成可以进行显著抑制,在抗病毒作用方面效果明显,对于病毒DNA 延长进行有效终止,对于疱疹病毒复制充分阻止,对于聚合酶生物活性进行充分抑制,最终对于患者疗效提升以及症状改善可以获得确切治疗效果, 进一步说明大剂量伐昔洛韦药物运用于带状疱疹疾病治疗中可行性。
综上所述,大剂量伐昔洛韦药物运用,同常规剂量伐昔洛韦药物应用效果比较, 可将带状疱疹用药效果显著提升,不会导致关节痛、恶心呕吐以及皮肤瘙痒系列并发症增加,使新发水疱评分、水疱面积评分、结痂评分以及脱痂评分获得显著降低,将神经痛症状显著改善,最终实现带状疱疹患者有效预后。
——滋阴养胃 少酸宜甜

