宫颈鳞癌卵巢切除术后的绝经激素治疗分析
卢义函,王应海,张红平
(1.昆明市第二人民医院肿瘤科,云南 昆明 650051; 2.昆明医科大学第三附属医院 妇科,云南 昆明 650100)
0 引 言
宫颈癌是女性生殖系统最常见的恶性肿瘤之一,发病率和死亡率均居全球第四位[1].近年来,我国宫颈癌的发病呈现年轻化的趋势.宫颈癌是目前世界上唯一已知病因的肿瘤性疾病,且可以通过定期筛查实现早发现、早诊断、早治疗.宫颈癌治疗方法包括手术、放疗、化疗等,无论接受何种治疗,均可能在一定程度上导致卵巢功能减退甚至衰竭,出现围绝经期综合征,降低患者的生活质量.绝经激素治疗(Menopausal Hormone Therapy,MHT)是目前治疗围绝经期综合征最有效的方式,能有效缓解潮热、失眠、情绪异常、骨质疏松、性功能障碍等更年期症状[2-3].王俊丽[4]研究显示激素组与对照组常规保健治疗相比,治疗更年期症状的疗效明显优于对照组.由此可见,MHT应用于出现更年期综合征的患者可改善更年期症状,对于体内的激素水平有显著的调控作用,对患者的生活质量有良好的提高,疗效肯定,值得被推广.Lacey等[5]研究表明雌激素与宫颈鳞癌之间无明显的发生关系,宫颈鳞癌患者可安全使用雌激素.于月成等[6]研究结果显示,宫颈鳞癌患者综合治疗后,单纯使用雌激素能明显减轻患者因卵巢功能丧失所引起的更年期症状, 提高患者的生活质量.大量研究表明,MHT应用于宫颈癌治疗后的患者对于更年期症状的缓解效果是肯定的,明显提高患者的生活质量.但这类研究在探讨MHT的疗效时忽略了MHT的安全性问题.本研究通过监测宫颈鳞癌术后患者的血清激素水平(FSH、LH、E2)、更年期症状评估、生活质量测评来综合评估MHT的有效性,同时通过监测患者血清SCC-Ag值来评价MHT使用的安全性,以使宫颈鳞癌术后患者更容易接纳MHT,提高患者的依从性.
1 对象与方法
1.1 研究对象
对2014年9月至2017年8月在昆明医科大学第三附属医院(云南省肿瘤医院)妇科确诊为宫颈鳞癌IA2-IIB期行宫颈癌根治术的年轻患者60例进行研究,年龄均小于45岁.
1.2 方 法
对术后3个月复诊时出现更年期症状并有强烈愿望缓解更年期症状的30例患者使用MHT治疗,设为实验组;对术后3个月复诊时出现更年期症状,但拒绝MHT的30例患者设为对照组.
实验组患者术后3个月(雌激素添加前),雌激素添加后6个月、12个月和对照组患者术后3个月、9个月、15个月均采用放射免疫法测定血清卵泡刺激素(Follicle Stimulating Hormone,FSH)、促黄体生成素(Luteinizing Hormone,LH)、雌二醇(Estradiol,E2)水平,采用改良Kupperman评分法及EORTC QLQ-C30量表评价患者更年期症状及生活质量;测定血清SCC-Ag、宫颈液基细胞学、B超、盆腔CT等作为肿瘤复发监测.
1.2.1 激素的选择及剂量
戊酸雌二醇(补佳乐)0.5mg,1次/d,口服.
1.2.2 更年期症状的评估
用改良Kupperman评分对宫颈鳞癌术后患者进行更年期症状的评估,评分越高,更年期症状越重.
1.2.3 生活质量QLQ-C30量表
此生活质量量表包含1个总体健康状况,5个功能领域,6个症状单项测量项目.总体健康状况和功能领域的得分越高,表示患者生活质量越好;症状领域分数越高,表示患者生活质量越差[7].
1.3 随 访
对入组的所有患者进行定期门诊随访、电话随访及微信随访.
1.4 统计学处理
采用SPSS 20.0统计软件进行统计分析.结果以(x±s)表示,Kupperman评分、血清FSH、LH、E2水平用重复测量方差分析,血清SCC-Ag、生活质量EORTC QLQ-C30量表用t检验分析,以P<0.05 为差异有统计学意义.
2 结果
2.1 改良Kupperman评分
实验组使用MHT 6个月、12个月的改良Kupperman评分均比使用MHT前降低,差异有统计学意义(P<0.05),说明实验组患者使用MHT前后,改良Kupperman评分自身变化存在统计学差异,使用MHT后改良Kupperman评分降低,更年期症状明显改善.由此可见,MHT可有效改善宫颈癌术后患者的更年期症状.对照组术后的更年期症状无明显改变, 差异无统计学意义(P>0.05),说明宫颈癌术后未使用MHT的患者会出现更年期症状,且这种症状可能延续存在.使用MHT前实验组与对照组的改良Kupperman评分比较,差异无统计学意义(P>0.05),使用MHT 6个月及12个月后实验组的改良Kupperman评分均较对照组低,差异均有统计学意义(P<0.05),说明宫颈癌术后出现更年期症状的患者,在使用MHT前改良Kupperman评分无明显差异,实验组患者在选择使用MHT后,改良Kupperman评分得到良好的调整,患者的更年期症状明显改善.由此可见,宫颈癌术后出现更年期症状的患者,选择使用MHT后可有效改善更年期症状,见表1.

表1 实验组与对照组Kupperman评分的比较Tab.1 Comparison of modified Kupperman Index scores between two groups
2.2 血清FSH、LH、E2水平
实验组使用MHT 6个月及12个月的血清FSH值、LH值均低于使用MHT前,血清E2值高于使用MHT前,差异均有统计学意义(P<0.05),说明实验组患者使用MHT前后,血清FSH、LH、E2水平自身变化存在统计学差异,使用MHT后血清激素水平得到有效调控.由此可见,MHT可有效调整宫颈癌术后患者血清激素水平,从而达到改善更年期症状的作用.对照组在术后3个月、6个月、12个月的血清FSH值、LH值、E2值无明显改变,差异均无统计学意义(P>0.05),说明宫颈癌术后未使用MHT的患者体内血清激素水平无明显变化,这与手术导致卵巢功能丧失,出现医源性绝经相关.实验组与对照组在使用MHT前,血清FSH值、LH值、E2值无明显改变,差异均无统计学意义(P>0.05),实验组使用MHT 6个月及12个月的血清FSH值、LH值均低于对照组,血清E2值高于对照组,差异均有统计学意义(P<0.05),说明宫颈癌术后出现更年期症状的患者,在使用MHT前血清FSH、LH、E2水平无明显差异,实验组患者在选择使用MHT后,血清激素水平得到良好的调控,患者的更年期症状明显改善.由此可见,宫颈癌术后出现更年期症状的患者,选择使用MHT后可有效调控血清FSH值、LH值、E2值,从而达到改善更年期症状的目的,见表2、表3和表4.
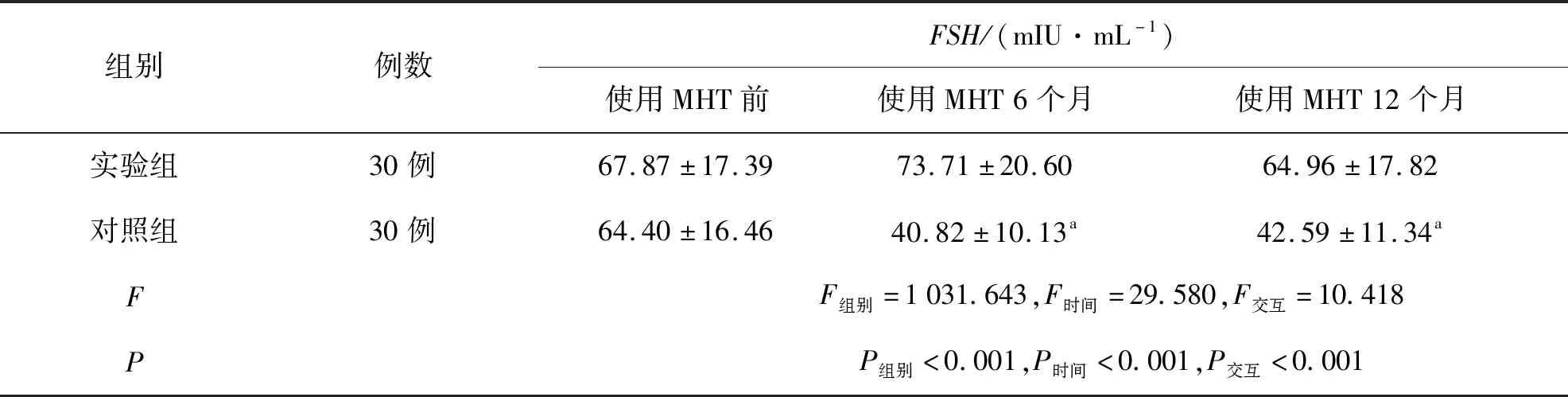
表2 实验组与对照组血清FSH水平的比较Tab.2 Comparison of blood FSH levels between two groups

表3 实验组与对照组血清LH水平的比较Tab.3 Comparison of blood LH levels between two groups

表4 实验组与对照组血清E2水平的比较Tab.4 Comparison of blood E2 levels between two groups
2.3 EORTC QLQ-C30
经t检验分析,使用MHT以前,实验组与对照组患者15个领域的标准化得分无明显差异,差异均无统计学意义(P>0.05);使用MHT 6个月及12个月实验组在躯体功能、情绪功能、总体健康状况领域的标准化得分较对照组升高,疲乏、失眠等症状领域的标准化得分较对照组降低,差异均有统计学意义(P<0.05),说明宫颈癌术后出现更年期症状的患者,在使用MHT前生活质量无明显差异,实验组患者在选择使用MHT后,EORTC QLQ-C30部分领域的标准化得分得到明显的调整,患者的生活质量明显提高.由此可见,宫颈癌术后出现更年期症状的患者,选择使用MHT后可有效提高治疗后的生活质量,见表5、表6和表7.

表5 实验组与对照组使用MHT前QLQ-C30的比较Tab.5 Comparison of QLQ-C30 between two groups before using MHT

表6 实验组与对照组使用MHT 6个月QLQ-C30的比较Tab.6 Comparison of QLQ-C30 between two groups after using MHT for 6 months
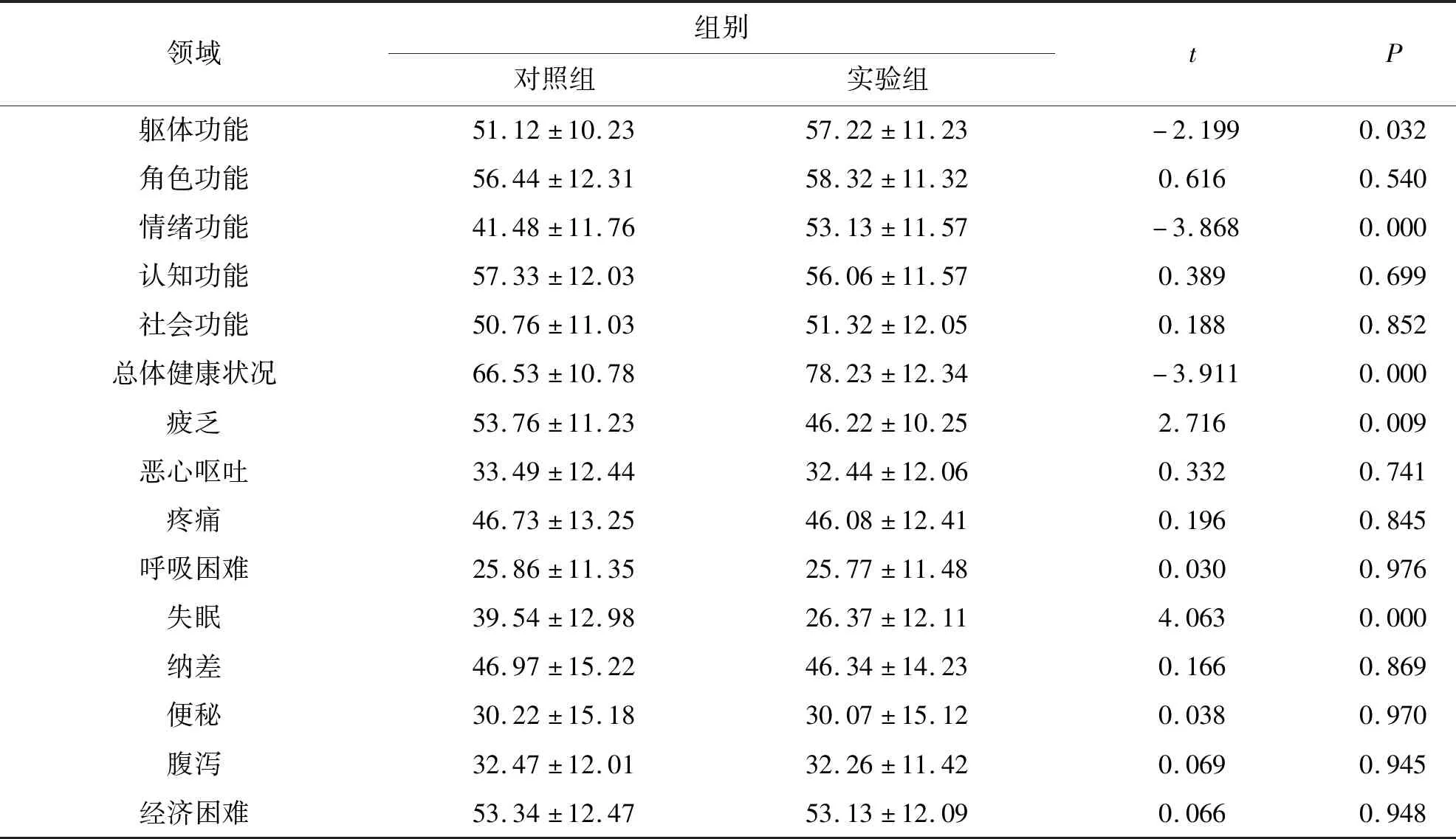
表7 实验组与对照组使用MHT 12个月QLQ-C30的比较Tab.7 Comparison of QLQ-C30 between two groups after using MHT for 12 months
2.4 血清SCC-Ag值
经t检验分析,实验组在使用MHT前后与对照组比较,血清SCC-Ag值无明显变化,差异均无统计学意义(P>0.05),结合宫颈细胞学及相关影像学检查,两组患者均未发现有复发转移病例,说明宫颈癌手术后的患者无论是否使用MHT,均对肿瘤的复发转移无明显促进作用.由此可见,宫颈癌术后患者使用MHT的安全性是肯定的,见表8.
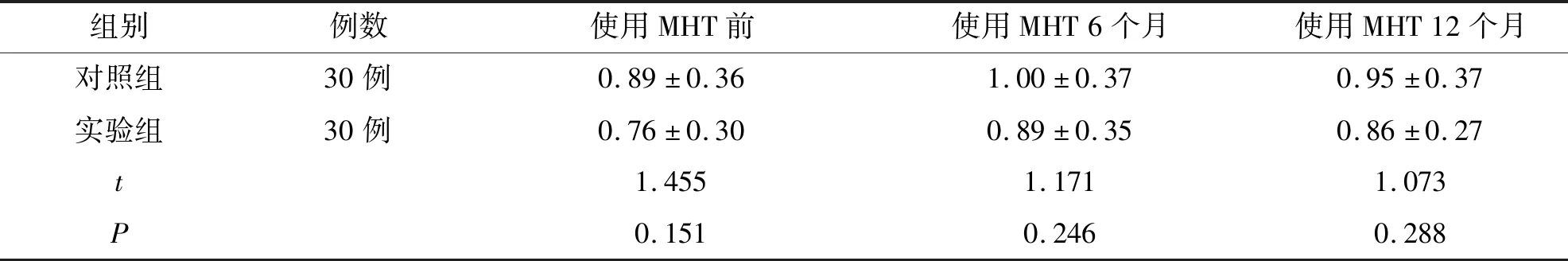
表8 实验组与对照组血清SCC-Ag值的比较Tab.8 Comparison of blood SCC-Ag levels between two groups
3 讨 论
随着经济水平的提高及宫颈癌筛查的普及,越来越多的早期宫颈癌被发现,且宫颈癌的平均发病年龄较10年前明显降低[8],呈现年轻化.然而宫颈癌患者经手术和(或)放化疗治疗后对卵巢功能有一定程度的影响,严重者甚至出现医源性绝经,从而出现潮热、出汗、情绪异常、性功能障碍、骨质疏松等更年期症状,影响生活质量.鉴于宫颈癌年轻化的趋势及年龄分布,治疗宫颈癌的医源性绝经问题不容忽视.目前MHT是最有效的改善围绝经期更年期症状的手段,也是本试验中患者保证生活质量的有效方法.
本试验根据指南推荐,对已切除子宫的妇女,可选择单纯使用雌激素治疗而通常不必加用孕激素( A 级推荐)[9],但激素治疗必须个体化,使用最小有效剂量,以达到最大获益和最小风险.另外,有指南[10]推荐单纯雌激素治疗推荐剂量:戊酸雌二醇片0.5~2.0 mg/d,连续应用.因此,本试验为宫颈鳞癌术后的患者选择戊酸雌二醇,最低有效剂量从0.5 mg开始口服,每日一次.根据患者更年期症状改善的情况,小部分患者需要调整戊酸雌二醇的剂量,以期达到良好的效果,但患者的个体化差异较大,本试验使用的雌二醇是否为最低有效剂量,还需要对不同剂量的分组进行进一步研究,结合临床经验,为患者制定个体化方案,这是本试验存在的不足及需要我们进一步研究的问题.
MHT在这类患者中应用的益处已被广泛证明.研究证明,HRT能降低血清FSH、LH值,提高血清E2值,从而有效减轻患者因卵巢功能丧失导致的更年期症状.孔令敏等[11]研究指出,MHT可有效调控血清中FSH、LH、E2激素水平,有效缓解患者的围绝经期症状.我们的研究对本院宫颈鳞癌术后出现更年期症状的患者使用MHT与对照组未使用MHT相比,结果发现MHT可调控宫颈鳞癌术后患者的血清激素水平,即使用MHT后,患者的血清FSH、LH值较未使用MHT者低,血清E2值较未使用MHT者高,经MHT治疗后改良Kupperman评分明显降低,患者的更年期症状得到有效的缓解,包括潮热出汗、感觉异常、性功能障碍、关节疼痛、失眠等均得到明显改善,且试验中使用MHT的患者在躯体功能、情绪功能、整体健康状况、疲乏症状、失眠症状等方面明显得到改善,生活质量明显优于未使用MHT的患者.可以看出,MHT应用于宫颈鳞癌术后出现更年期症状患者,可调整患者血清激素水平,有效改善更年期症状,提高患者的生活质量,其可行性及有效性得到良好的肯定,对宫颈鳞癌术后患者的预后有良好的促进作用.
对于MHT使用的安全性如何,本试验通过监测血清SCC-Ag水平,同时结合宫颈细胞学及相关影像学等进行评价,且血清SCC-Ag作为宫颈鳞癌复发监测的指标,具有较高的特异性及敏感性,可比出现临床症状的复发患者早半年发现[12].目前现有的国内外研究显示,宫颈鳞癌与雌激素无明显的相关性,使用外源性的雌激素不增加宫颈鳞癌发生的风险.本实验选择血清SCC-Ag作为监测指标,同时结合临床妇检、液基细胞学以及相关影像学检查等,综合评估MHT的安全性.研究结果显示,使用MHT的患者血清SCC-Ag值与未使用MHT的患者相比,差异均无统计学意义,结合宫颈细胞学及相关影像学的结果,60例患者均未出现复发转移,对于最早入组的患者持续随访约3年,亦未发现复发转移病例.说明MHT应用于宫颈鳞癌术后的患者是安全的,但我们的试验时间仍较短,对MHT长期使用的安全性,仍需要进一步随访及追踪.
4 结 论
MHT对于宫颈鳞癌术后出现更年期症状的患者具有积极的缓解作用,MHT可有效调节治疗后患者的血清FSH、LH、E2激素水平,从而有效地改善患者自身的更年期症状,提高患者的生活质量.经过1年多的随访,所有入组的患者短期内使用MHT均未发现有复发转移病例.可见,短期内使用MHT对肿瘤的复发及转移无明显促进作用,宫颈癌术后患者可放心、安全地使用.我们的实验结果证明,MHT应用于宫颈鳞癌术后的患者是安全、有效的.

