动态增强MRI影像组学分析在乳腺癌腋窝淋巴结转移中的预测分析
吕彦萍
濮阳市油田总医院放射科,河南 濮阳 457001
乳腺癌是指发生在乳腺腺上皮组织的恶性肿瘤,其中99%的乳腺癌患者为女性,仅有1%的男性患者[1]。乳腺虽不是维持人体生命活动的重要器官,但若乳腺癌细胞丧失正常细胞的特性发生脱落则癌细胞会随血液或淋巴扩散,形成转移,从而威胁患者的生命安全。其中腋窝淋巴结为乳腺癌患者最常见的转移部位,且已有研究显示,早期对腋窝淋巴转移的诊断对选择手术方式、制定治疗方案以及评估预后均具有重要意义[1]。腋窝淋巴结活检以及腋窝淋巴结清扫均为诊断腋窝淋巴结病变性质的主要方法,但由于其属于有创检查且在淋巴结清扫术会出现多种并发症,无法成为临床首选。近年来,医学技术以及装备得到不断发展,MRI检查具有无创、高分辨、操作简单等优势,其中影像组学分析还可以采用自动化数据特征化算法,以量化患者病灶形态学的特征以及异质性[2-3]。鉴于此,本探究将回顾性分析2017年4月—2019年4月我院进行乳腺动态增强MRI影像检查患者50例临床资料,探讨动态增强MRI影像组学分析在乳腺癌腋窝淋巴结转移中的预测价值,现总结如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年4月—2019年4月濮阳市油田总医院进行乳腺动态增强MRI影像检查以及多层螺旋CT(MSCT)检查的患者50例临床资料。所有患者均为女性,年龄24~73岁,平均年龄(47.83±10.58)岁;病理分型:其中浸润性导管癌31例,浸润性小叶癌6例,其他类型13例。
1.2 入选标准
纳入标准:(1)乳腺癌诊断标准符合《中国抗癌协会
乳腺癌诊治指南与规范(2015版)》[4]中相关标准;(2)所有患者乳腺内灶均为良性、癌前病变或原位癌;(3)所有患者均为女性。排除标准:(1)接受放疗或化疗治疗患者;(2)影像学资料残缺者。
1.3 方法
1.3.1 MSCT:于患者月经结束后5 d进行MSCT检查,采用SIEMENSDefinition AS 64排128层螺旋CT对所有患者进行检查,患者取俯卧位两侧乳腺自然下垂后,指导患者进行吸气并于吸气末进行扫描,扫描范围自腋窝顶至乳腺下缘。经肘正中静脉为患者注射80 ml对比剂以及20 ml生理盐水,流率为3 ml/s。扫描参数:电压为120 kV,管电流为100 mAs,将图像上传至工作站进行淋巴结图像重建,层厚为0.66 mm,间距为0.3 mm。淋巴结转移判断如下:(1)淋巴结长径≥10 mm且短径≥5 mm;(2)淋巴结长短径比值≤2;(3)淋巴门结构消失。
1.3.2 动态增强MRI检查:采用Philips ACHIEVA 1.5 T超导型全身MRI扫描仪,4通道专用相控阵表面线圈。具体检查方法如下:指导患者取俯卧位,两侧乳腺自然悬垂于线圈内。先采用常规T1WI以及脂肪抑制技术进行扫描,T1WI参数为:翻转角度为12°,回波时间为2.1 s,重复时间为4.8 s。T2WI采用脂肪抑制技术平均次数为2,回拨时间为90 ms,重复时间为3 400 ms,FOV为260 mm×320 mm,层厚为3 mm,层距为0.3 mm,矩阵为348×300。之后采用钆喷替酸葡甲胺(Gd-DTPA)对比剂,以流率为2.0 ml/s经患者肘前静脉注射0.1 mmol/kg,再将20 ml生理盐水以相同流率进行注射。采用快速梯度回波序列进行动态增强MRI扫描,参数为:翻转角15°,回拨时间为2.2 ms,重复时间为5 ms,平均次数为1次,矩阵为300×320,FOV为300 mm×320 mm,层厚为1 mm。扫描完毕后将图像上传至工作站进行图像后处理,对时间-信号强度曲线进行绘制后并根据增强情况、时间-信号强度曲线判断乳腺癌腋窝淋巴结转移情况,若动态增强取消呈平台型或流出型则判断为乳腺癌腋窝淋巴结转移。
1.3.3 图像分析:所有图像均由2位具有5年以上的乳腺影响诊断经验放射科工作人员共同进行阅片,记录所有图像的病灶位置,若病灶较大则记录大部分病灶所在的象限;若病灶为多并造型病变则仅记录最大病灶。(1)肿块。对肿块进行形态描述,即圆形、椭圆形或不规则图形;边缘为不规则、光滑或毛刺征;内部强化方式为均匀、不均匀、低信号分隔、环形强化。(2)非肿块。非肿块病变则对其内部强化方式进行分析,包括均匀、不均匀、簇环状、集簇状;分布类型:多区域、区域、局灶、弥漫型或线样。
1.4 统计学方法
此研究采用SPSS 18.0软件处理数据,计数资料结果以百分比(%)的形式呈现,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 临床手术或淋巴结穿刺病理结果
以临床手术或淋巴结穿刺病理结果为“金标准”,结果显示,50例患者中确诊腋窝淋巴结转移的32例(64.00%),腋窝淋巴结未转移18例(36.00%)。
2.2 MSCT及动态增强MRI检测效能
以临床手术或淋巴结穿刺病理结果为“金标准”,动态增强MRI检测准确度、灵敏度、特异度均高于MSCT检测测定结果,差异有统计学意义(P<0.05),见表1-3。
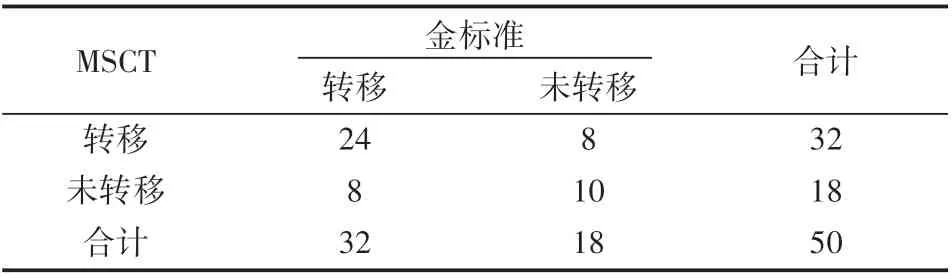
表1 MSCT检测与金标准对比 例

表2 动态增强MRI检测与金标准对比 例

表3 单项检测的准确度、灵敏度和特异度 例(%)
3 讨论
乳腺癌的发病率位于女性恶性肿瘤的首位,其是由于乳腺上皮细胞繁殖失控,发生恶变现象。腋窝淋巴节转移作为乳腺癌最为常见的转移部位,其与肿瘤大小、组织学大小及类型、癌基因表达等多种因素均可评估乳腺癌患者的预后情况[5]。
随着磁共振成像(MRI)技术的发展,其已成为目前对乳腺癌患者诊断、分期有效的诊断方式之一,已有研究也表明,MRI评估肿块大小与术后切除的误差较小[6]。MRI具有无创、图像清晰等优势,其可通过多序列呈像、快速呈像序列对形态学进行显示。相关文献也表明,MRI能够通过对病灶的定位并可测量肿块的长短径,通过计算两者比值即可判断乳腺癌腋窝淋巴节的转移情况,为临床早期制定诊疗方案提供重要依据[7]。多层螺旋CT(MSCT)检查能够通过图像重组技术将腋窝淋巴结清晰显示,通过增强扫描技术在重建图像后能够显示淋巴结形状,但癌细胞会对皮质、髓质进行破坏,经MSCT成像后可见淋巴结实质类型转变为不规则形增厚或偏心型,并伴有淋巴门结构消失等。通过本探究结果显示,以临床手术或淋巴结穿刺病理结果为“金标准”,动态增强MRI检测准确度、灵敏度、特异度均高于MSCT检测测定结果,提示了与MSCT对比,动态增强MRI影像组学分析在乳腺癌腋窝淋巴结转移的诊断中准确度、灵敏度及特异度较高。其可能是由于动态增强MRI影像组学分析能够反应肿瘤灌注以及毛细血管通透性改变的情况,且通过数字减影能够避免脂肪高信号对图像评估结果的影响,并能够清晰反映病灶的位置以及空间大小,这对提高腋窝淋巴结转移的检出具有重要意义[7]。但本研究因时间、物理、财力等诸多原因影响,纳入的样本数量较少,因此本次研究数据的可信度,还需在未来开展更多相关性研究加以证实。
综上所述,动态增强MRI影像组学分析应用于乳腺癌腋窝淋巴节转移中的诊断中具有较高的诊断效能以及准确率,更适用于术前的评估,值得推广应用。

