多发骨转移而无原发灶的隐匿型甲状腺癌的诊疗1例
牟建辉,王兆麟,孙 东,田风华,曹 剑,刘 鹏
(吉林大学中日联谊医院 骨科,吉林 长春130033)
分化型甲状腺癌占甲状腺癌的90%,10年生存率可达98%,骨转移可达2%-13%[1],发生骨转移后10年生存率下降至14%-21%。隐匿型甲状腺癌(OCT)是分化型甲状腺癌的一个亚型。由于其无特殊症状且体积小,易发生漏诊,多见于尸检或其他原因导致的甲状腺切除而做的病理检查[2]。本文报道1例收治的多发骨转移无原发灶的隐匿型甲状腺癌患者。
1 临床资料
1.1 一般资料患者女,34岁,2020年6月因“腰背部疼痛1个月”入院。患者于2020年5月提重物后出现腰背部疼痛,就诊于当地医院,胸部CT提示:胸8、腰1骨质破坏伴椎体高度丢失。既往史:曾于2015年因双侧甲状腺结节行甲状腺结节切除术,病理结果提示:双叶甲状腺结节伴腺瘤。
1.2 症状和体征神志清楚,呈贫血貌。颈部见一低领弧形手术瘢痕。甲状腺双叶检查未触及肿物,双侧颈部及锁骨上区未触及肿大淋巴结。约第8胸椎、第1腰椎水平棘突叩痛阳性,站立时疼痛加重,VAS评分7分。四肢活动自如,肌力约Ⅳ+级,双侧髋关节“4”字试验阴性。未查及躯干感觉障碍平面及皮肤浅感觉障碍区域。
1.3 实验室检查Hb89.0 g/L,HCT0.302,Tg 500 ng/mL。
1.4 影像学检查2020年5月18F-FDG PET/CT提示:第8胸椎、第1腰椎、左侧髋臼局部骨质破坏影及软组织密度肿块影,糖代谢增高。双侧甲状腺无肿大,其内未见明显占位及糖代谢增高。CT显示胸8、腰1椎体内见团状低密度影伴骨质破坏,增强呈不均匀强化,分别塌陷约50%、20%,胸8水平继发椎管狭窄;左侧髋臼内侧壁见骨质破坏伴软组织影。MRI:胸8、腰1椎体长T1、长T2信号影,压脂序列高低混杂信号,胸8双侧椎弓根受累约50%。腰1右侧椎弓根部分受累30%。胸8水平脑脊液信号中断,ESCC分级2级。
1.5 诊疗经过左髋臼病灶穿刺活检见滤泡样结构,镜下细胞学形态结合免疫组化标记结果:TG(+)、PAX-8(+)、TTF-1(+)、Ki67(10%+)支持转移性甲状腺癌(滤泡状)。见图1。甲状腺超声提示:双叶结节(TI-RADS:3类)。临床诊断:椎体继发甲状腺恶性肿瘤(胸8、腰1);盆骨继发甲状腺恶性肿瘤(左侧髋臼);甲状腺术后;甲状腺结节(双侧);甲状腺癌?。6月24日介入科行肋间动脉、腰动脉和选择性髂内动脉栓塞术。7月10日行后入路胸椎病损切除植骨融合内固定术同时行腰椎经皮内固定术。术后第2天于胸腰骶支具保护下床边行走,VAS评分3分。胸椎病灶病理见滤泡样结构,结合免疫组化结果:PAX-8(+)、TTF-1(+)、Tg(+)、Ki67(灶状3%+)、CK19(灶状+)、CD56(-)、Galectin-3(灶状+),支持为转移性甲状腺癌(滤泡状)(图2)。7月30日行甲状腺双叶全切除术和中央组淋巴结清扫术,术后病理(图3,4):(左叶)结节性甲状腺肿伴甲状腺腺瘤,局部滤泡上皮非典型增生,免疫组化:CK19(-)、Galectin(局灶+)、CD56(-);(右叶)结节性甲状腺肿伴腺瘤样增生;淋巴结未见转移。甲状腺双叶全切组织送检未见原发病灶。术后诊断:隐匿型甲状腺癌(滤泡状)合并骨转移(胸8、腰1、双侧髋臼)TxN0M1 Ⅱ期。9月27日18F-FDG PET/CT显示甲状腺术后,胸椎8、腰椎1及左侧髋臼见骨质破坏影及软组织密度肿块影,伴糖代谢增高,考虑为转移灶。口服131I治疗后4天行131I全身显像(131I-WBS)(图5)及颈、胸部及骨盆SPECT/CT融合显像见胸8、腰1及双侧髋臼放射性分布异常增高,局部可见骨质破坏及软组织密度影。考虑均为甲状腺癌功能性转移灶。口服左甲状腺素钠片及双磷酸盐。骨科术后5个月复查,患者于胸腰骶支具保护下行走,无疼痛主诉,VAS评分0分,血常规提示:Hb101.2 g/L,HCT0.315;CT提示(图6)第8胸椎植入骨肋骨无骨质破坏与相邻椎体骨皮质连续,椎间高度较术后无塌陷。第1腰椎椎体前缘高度较术后塌陷约5 mm。计划限期行二期腰椎病损切除植骨融合术。
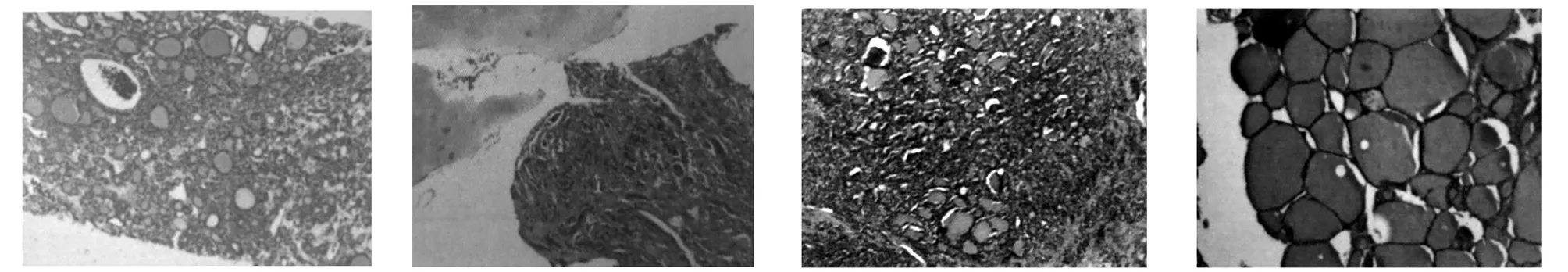
图1 左侧髋臼穿刺病理图(HE,×40) 图2 胸8椎体转移灶病理图(HE,×40) 图3 甲状腺左叶病理图(HE,×40) 图4 甲状腺右叶病理图(HE,×40)
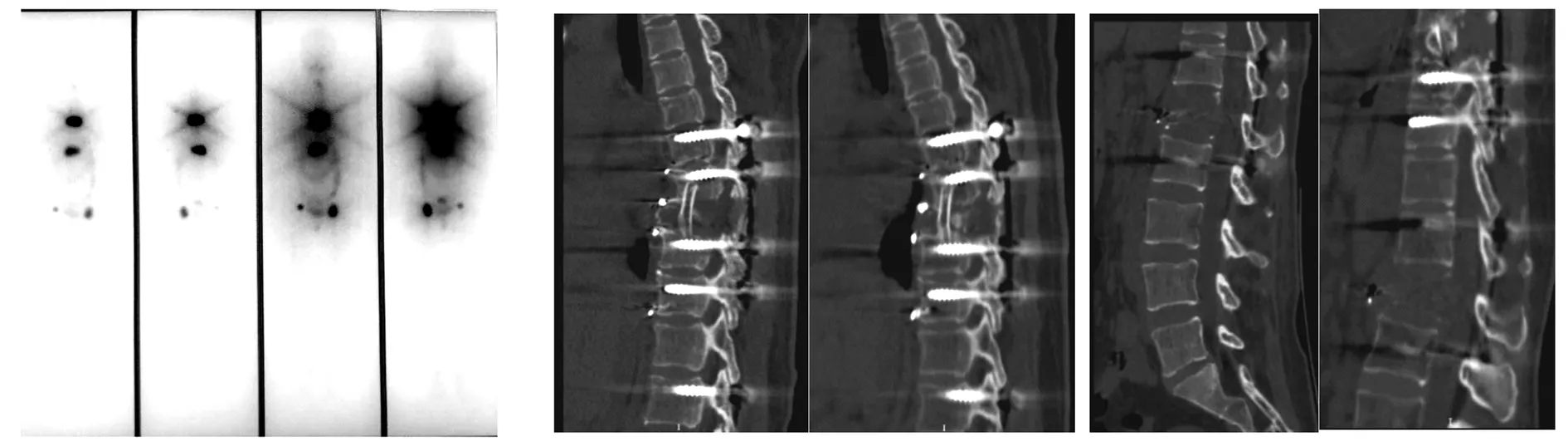
图5 131I-WBS显像 图6 术后3天与术后5个月胸、腰椎CT
2 讨论
OTC发病率占甲状腺癌6%-35%[2]。 Boucek及Liu将OTC分成五种类型[3-4]。第5型指出根据病理和影像学检查,甲状腺被诊断为良性疾病,但是在局部淋巴结或远处器官存在转移灶。本病例髋臼及胸椎病灶病理结果均支持甲状腺癌骨转移,而术前甲状腺彩超未见恶性病变,切除的甲状腺未见恶性病灶,中央淋巴结未侵及,标本间隔3 mm取材进行检查未见原发灶,因此原发灶直径小于3 mm。Cho等人指出小于2 mm的颈部淋巴结转移灶,术前超声很难探查到该处病变[5]。综上,当甲状腺原发病灶小于2 mm时通过病理或是超声检查都很难准确诊断。有研究认为甲状腺无原发灶的转移性甲状腺癌可能与肿瘤的退分化有关[6]。有研究认为Boucek 4型,甲状腺异位于舌根到颈部,偶见于气管、食道和纵隔[7]。本病例转移灶的病理切片未见正常甲状腺组织,同时131I-WBS在常见存在异位甲状腺的部位未见摄碘,因此不支持诊断为异位甲状腺,最终诊断为隐匿型甲状腺癌(滤泡状)合并骨转移(胸8椎体、腰1椎体、双侧髋臼),根据AJCC第八版TNM肿瘤分期系统,为TxN0M1 Ⅱ期。根据Pazionis的研究结果[8],术前行选择性动脉栓塞有效降低了术中失血量。末次随访可见植入骨与邻近椎体骨皮质连续,骨质无破坏,椎间高度无塌陷说明肿瘤得到有效控制且该脊柱节段稳定,本次治疗有效。
根据目前国内外报道隐匿型滤泡状甲状腺癌较少见,其以乳头状甲状腺癌为主。诊断OTC需综合转移灶病理结果、影像学检查、血液学检查结果,当该诊断明确存在远处转移患者,需行甲状腺全切术和中央组淋巴结清扫术[9-10]。

