高危型HPV 联合TCT 在宫颈癌筛查中的应用
王楠
长春市妇幼保健计划生育服务中心妇保科,吉林长春 130000
宫颈癌属于女性常见恶性肿瘤疾病, 发病率比较高且呈逐年增长趋势,对女性身心健康均构成严重威胁。 有报道[1]显示,我国每年宫颈癌增长患者中,约占全球增长患者的30%。 表明宫颈癌已经成为影响我国女性健康的重要疾病之一。 大量研究[2]证实,宫颈癌发病的主要因素为高危型人乳头瘤病毒感染, 而此类病毒感染过程比较长,最长可达10 年以上,因此对感染高危型HPV 的患者尽早发现与治疗,能够降低宫颈癌的发生,或延缓宫颈癌患者病情。 目前,阴道镜检下病理组织学诊断是宫颈癌诊断的“金标准”,但因存在创伤性,普及难度较大,所以在宫颈癌筛查中选择合适、有效的方法是关键[3]。 目前,高危型HPV 检测、TCT 检测均在宫颈癌筛查中比较常用,也各具有优势与不足[4]。 该次对2018 年10 月—2019 年10 月期间100 例宫颈癌筛查患者进行研究, 对高危型HPV 检测联合TCT 检测方法应用的效果进行观察,现报道如下。
1 资料与方法
1.1 一般资料
选取100 例宫颈癌筛查患者, 年龄最小34 岁, 最大63 岁,平均(46.2±5.3)岁;体重最轻42 kg,最重69 kg,平均(52.6±1.3)kg。 所有入选患者均未行子宫切除术或宫颈手术;该次研究符合伦理学要求,患者及家属均知情,且同意参与;排除精神疾病者、中途退出者及其他恶性肿瘤疾病者。
1.2 方法
检查前3 d 开始,收集检验标本,要求患者停止性生活,阴道内停用任何药物。 在标本采集时,将宫颈充分暴露出来,将宫颈口过多分泌物用棉拭子擦去,在宫颈口位置用宫颈刷顺时针方向旋转5 圈后缓慢取出, 置于细胞保存液管内,折断刷柄后将管盖拧紧,管直立放置,管体标签上填写标识,在常温下保存。 ①病理学检查。 对样本用阴道镜进行检查,采用多点活检方法,包含可疑病变位置及3 点、6 点、9 点及12 点位置等。②高危型HPV 筛查。对样本采用聚合酶链式反应反向杂交方法检测, 在检测时,试剂盒采用配套HPV 基因分型试剂盒,阳性:病毒在负载量之上;阴性:病毒在负载量之下。③TCT 检测。 采用液基薄层细胞学技术,对宫颈细胞进行检查,阳性标准:鳞状上皮内低度病变或鳞状细胞癌。
1.3 观察指标
对该次患者病理诊断结果进行观察;对高危型HPV、TCT 检查及联合诊断符合率进行对比;对不同诊断方法的灵敏度、特异度进行对比。
1.4 统计方法
采用SPSS 21.0 统计学软件分析数据, 计量资料用(±s)表示,组间差异比较用t检验;计数资料采用频数与百分比(%)表示,组间差异比较用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 病理检查结果
对100 例宫颈癌筛查者进行病理学检查, 结果显示,69 例诊断为炎症, 占69.00%(69/100),28 例诊断为CIN,占28.00%(28/100),3 例诊断为宫颈癌,占3.00%(3/100)。
2.2 诊断符合率
以病理诊断结果为依据,高危型HPV、TCT 及联合诊断的符合率分别为74.00%、84.00%、98.00%, 联合诊断符合率明显高于高危型HPV、TCT 诊断符合率,差异有统计学意义(P<0.05),见表1。
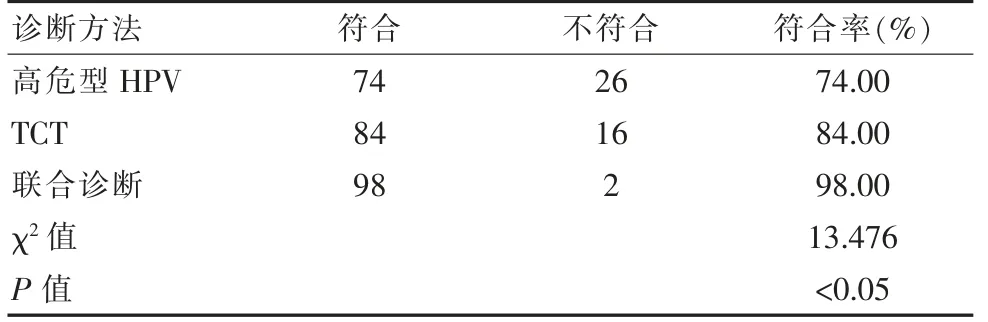
表1 3 种诊断方法符合率对比(n=100)Table 1 Comparison of coincidence rates of three diagnostic methods (n=100)
2.3 灵敏度与特异度
在诊断灵敏度、特异度方面,联合诊断灵敏度、特异度分别为96.00%、100.00%, 均高于单独使用高危型HPV诊断的71.00%、80.00%及单独使用TCT 诊断的81.00%与86.00%,差异有统计学意义(P<0.05),见表2。

表2 3 种诊断方法灵敏度与特异度对比[n(%)]Table 2 Comparison of Sensitivity and specificity of three diagnostic methods[n(%)]
3 讨论
女性恶性肿瘤疾病中,宫颈癌比较常见,且近年来随着人们生活习惯、方式的改变,宫颈癌的发病率呈逐渐增长的趋势,对女性健康带来严重威胁[5]。 所以,对宫颈癌加强管理与控制是目前临床工作的重要内容。 有研究[6]显示,在宫颈癌防治中,早期筛查、诊断是主要方法,能够为宫颈癌预防与尽早治疗提供可靠依据。 以往,在宫颈癌筛查中,宫颈涂片筛查方法应用比较普遍,虽然检查时间比较长,也具有一定的筛查效果,但该筛查方法存在明显的不足,如在标本收集时,因距离检测时间较长,容易出现细胞样本丢失的情况[7];在涂片时存在涂抹不均匀等情况, 均对阳性检出率带来影响, 最终使诊断结果受到影响;且宫颈细胞学检查方法应用中,由于对专业性水平要求比较高,而不同级别医院检查水平、不同检查人员的操作水平等,对诊断结果同样会产生一定影响[8]。
有研究[9]显示,宫颈癌发病因素中,HPV 感染是主要因素,人体皮肤、黏膜等组织被HPV 病毒入侵后,可导致增殖性乳头状瘤病变发生, 尽管部分患者病毒感染能够自行消除,但同样也有部分患者无法消除,持续出现HPV感染的情况下,可引起宫颈癌前病变及宫颈癌的发生。 所以,尽早进行HPV 检查,是宫颈癌筛查、防治的主要手段。目前,在宫颈癌筛查中,高危型HPV 检查方法比较常用,对早期高危宫颈癌患者能够准确确诊; 此外,TCT 检查方法应用也比较多, 与巴氏涂片筛查方法相比,TCT 检查方法具有准确、高效的特点,因细胞学制片质量较高,对宫颈细胞能够清晰观察,灵敏度、特异度均显著高于巴氏涂片检查方法,通过TBS 分类,对患者宫颈细胞变化能及时了解,大幅减少了假阴性的出现[10]。从该次研究结果来看,在诊断符合率方面,高危型HPV 检查联合TCT 检查的符合率达到98.00%,显著高于单独使用高危型HPV 检查的74.00%与单独使用TCT 检查的84.00%(P<0.05), 任志敏等[11]在其研究中显示,在宫颈癌筛查中联合应用HR-HPV检查与TCT 检查, 诊断符合率达到99.40%, 高于HRHPV 检查的73.40%与TCT 检查的84.50%,与该次研究结构基本一致,表明高危型HPV 检查联合TCT 检查在宫颈癌筛查中具有显著的应用价值。 在灵敏度与特异度方面,联合筛查均高于单独筛查(P<0.05),分析可知,在宫颈癌筛查中,高危型HPV 检查方法应用中,主要针对的是宫颈疾病感染源的分析与确定,作为诊断的依据。 但该方法单独使用中,灵敏度与特异度都相对较低,容易出现假阴性情况,因此符合率较低。 而TCT 检查方法应用中,虽然较巴氏涂片相比,样本收集效率提升,细胞组织涂片均匀度较高,对宫颈癌病变能更好反映。 但该方法对检查者的职业技能、操作水平要求比较高,在检测中需正确制片、染色及检验等,各环节工作均需严格控制,以提升检测灵敏度,任何环节出现问题均可导致灵敏度及特异度下降。 因此,在宫颈癌筛查中,将高危型HPV 检查方法与TCT 检查方法联合使用,两种检查方法形成互补,从而大幅提升了宫颈癌筛查的准确性。
综上所述,在宫颈癌筛查中,高危型HPV 检测与TCT检测方法联合应用,对宫颈疾病能够准确进行诊断,有利于宫颈癌的准确检出。

