对脑梗死吞咽障碍患者采取喂食指导联合吞咽功能训练的意义研究
于雯霏
急性脑梗死为临床高发疾病,占全部脑卒中的75%,均有不同程度的功能障碍。脑梗死是具有发病率高、致残率高和死亡率高为特点的一种神经系统常见病。脑梗死患者最常见的严重并发症为吞咽障碍,吞咽障碍是指患者咀嚼后的食物通过口腔和食道,最后送到胃部,受到各种原因的阻碍而延误吞咽时间,或产生误吸,影响患者进食,导致患者电解质紊乱和营养不良等。一般来说,轻度吞咽障碍的患者会感到窒息[1]。严重吞咽障碍的患者会有呛咳,肺部感染的发生率也会显著增加,甚至会导致窒息以及威胁生命安全。因此,有必要提高脑梗死患者的生活质量和吞咽功能。目前针对脑梗死后吞咽障碍的康复措施有肠外营养以及肠内营养等,虽然上述康复方法能取得一定的效果,但其应用也存在一定的局限性。喂食指导联合吞咽功能训练通过对患者及其家属进行正确的摄入和科学的饮食指导,可以有效改善患者的营养状况,并减少患者误吸引起的肺部感染,是脑梗死后吞咽障碍患者康复的重要环节。作者选取2019 年2 月~2020 年2 月在大连大学附属中山医院康复科接受治疗的80 例脑梗死吞咽障碍患者,探讨采取喂食指导联合吞咽功能训练对其肺功能及运动功能的意义,全文如下。
1 资料与方法
1.1 一般资料 选取2019 年2 月~2020 年2 月在大连大学附属中山医院康复科接受治疗的80 例脑梗死吞咽障碍患者,随机分为对照组及试验组,各40 例。对照组,男20 例,女20 例;年龄55~85 岁,平均年龄(65.2±6.7)岁;体质量指数24.7~28.6 kg/m2;吞咽障碍程度:Ⅲ级15 例,Ⅳ级15 例,Ⅴ级10 例;合并糖尿病10 例,高血压9 例,冠心病8 例。试验组,男21 例,女19 例;年龄57~80 岁,平均年龄(67.4±4.9)岁;体质量指数25.3~27.9 kg/m2;吞咽障碍程度:Ⅲ级13 例,Ⅳ级14 例,Ⅴ级13 例;合并糖尿病9 例,高血压12 例,冠心病5 例。两组患者的性别、年龄、体质量指数等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
1.2.1 纳入标准 符合脑梗死和吞咽障碍诊断标准;经头颅CT、磁共振成像(MRI)检查证实;年龄40~90 岁;病程<2 个月;意识清楚且生命体征稳定;无发热以及肺部感染;语言交流能力正常和意识清楚;签署知情同意书。
1.2.2 排除标准 有食管癌等疾病影响吞咽功能;有严重出血倾向或有糖尿病、严重器质性疾病和凝血功能障碍;有严重感染、重症肌无力、精神疾病;有认知功能障碍及中途退出者;不愿参加研究者;有器官功能障碍患者。
1.3 方法 两组患者基本康复措施相同,包括密切观察病情和有针对性的营养指导。
1.3.1 对照组 患者给予吞咽功能训练。颊肌训练方法:指导患者尽量张口,保持2~5 s,然后放松,分别左右移动下颌骨2~3 s;闭口,鼓起腮后将口腔内的空气迅速左右移动2~5 s,尽量鼓励患者用适当的力量按摩咬肌并保持4~10 s。舌肌训练方法:尽量伸直舌头伸出口腔,保持2~5 s 后尽量缩回;患者伸出舌头后用压舌板按压舌尖4~10 s;舌头分别向左右唇角伸展后抵住压舌板4~10 s。喉肌训练方法:深吸气入鼻咽部,保持2~5 s 后缓慢呼气2~5 s;吸气后保持2~5 s,后用力咳嗽2~5 s。呼吸肌训练方法:鼻咽部吸气,保持腹部鼓起2~5 s 后用鼻咽吸气,双手托住椅面推压屏气后突然深吸气4~10 s。发声训练方法:指导患者进行单音节和单音节训练,发音时同时打开以锻炼嘴唇和声门的锁定能力,3 次/d,20 min/次。冰刺激方法:用无菌棉签蘸冰水刺激喉壁和软腭,同时有吞咽动作,3 次/d,40 min/次。
1.3.2 试验组 给予喂食指导联合吞咽功能训练,喂养环境:为患者创造一个舒适喂养的环境,使患者保持快乐和放松。食物选择:根据患者的生活习惯和口味偏好,选择密度均匀和易吞咽的高蛋白、高维生素食物。不要给予过热和刺激性的食物。喂食原则:对患者及家属说明少吃多餐的必要性,说明进食顺序:将食物磨碎和糊→将食物切碎和浓汤→正常食物和清汤。每餐的喂食时间<30 min。喂食注意事项:当喂食时,患者应与家人保持25°仰卧位,头部微微前倾并防止吸入;每次喂食用小勺的背面轻轻按压舌面,促进食物的吞咽;喂食患者些温水,防止食物回流,喂食后尽量保持坐姿>30 min。肌力的恢复:指加强患者包括舌鸣、舌滚、舌刮、舌顶、舌伸运动。主要目的是加强舌肌锻炼来促进肌肉力量的恢复。口腔运动:目的是使口腔各部位都能得到锻炼,锻炼的方法包括吞咽、叩击、露牙和吹腮。以上动作各做15 次,早晚各1 次,饭后50 min 锻炼。
1.4 观察指标及判定标准
1.4.1 对比两组患者的临床指标 包括血红蛋白、血清白蛋白以及肱三头肌皮褶厚度。
1.4.2 对比两组患者的临床疗效 参照文献制定吞咽障碍改善的判定标准,康复10 周后进行评价。显著:患者洼田饮水试验结果比治疗前提高≥3 级;有效:患者洼饮用水试验结果比治疗前提高1~2 级;无效:患者洼田饮水试验结果与治疗前相比无变化或下降。总有效率=(显著+有效)/总例数×100%。
1.5 统计学方法 采用SPSS24.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者的临床指标对比 试验组患者的血红蛋白(123.52±21.12)g/L、血清白蛋白(35.75±7.24)g/L、肱三头肌皮褶厚度(16.85±3.15)mm 均大于对照组的(112.09±20.12)g/L、(31.01±7.12)g/L、(15.32±3.23)mm,差异均具有统计学意义(P<0.05)。见表1。
2.2 两组患者的临床疗效对比 试验组患者的总有效率为82.5%,高于对照组的60.0%,差异具有统计学意义(P<0.05)。见表2。
表1 两组患者的临床指标对比()

表1 两组患者的临床指标对比()
注:与对照组对比,aP<0.05
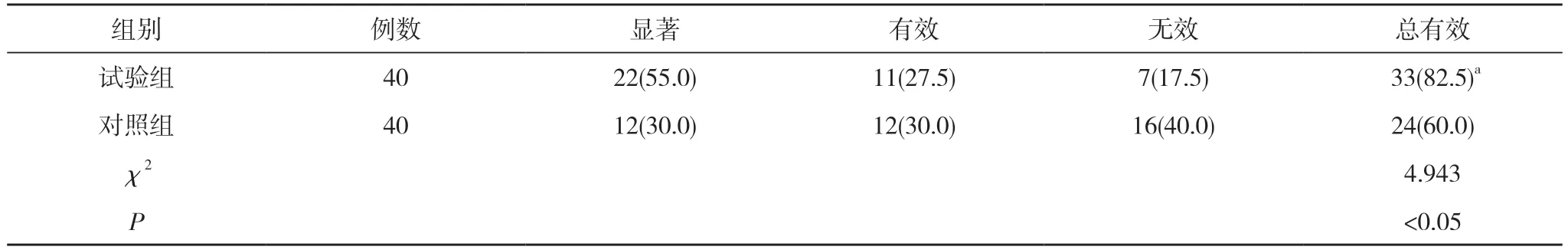
表2 两组患者的临床疗效对比[n(%)]
3 讨论
脑梗死是指各种原因导致的大脑缺血缺氧、脑细胞水肿和坏死发生的一种急性脑血管阻塞性疾病。吞咽障碍是指由于各种原因引起的吞咽器官及其支配神经的病理改变,所引起的一系列临床症状。相关研究显示约55%的脑梗死患者入院时有吞咽障碍,有吞咽障碍患者常伴有吸入性肺炎和营养不良等严重影响患者康复率和预后的并发症[2]。根据吞咽的不同阶段,吞咽障碍通常分为口咽和食道吞咽障碍。脑梗死后吞咽障碍多发生在口腔。口腔型患者舌腭运动功能异常导致流涎、食物残渣堆积和鼻返流。吞咽障碍与咽喉感觉障碍、吞咽运动协调障碍等密切相关。因此脑梗死后对吞咽障碍进行干预是康复的关键,主要改善与吞咽障碍有关的舌、腭等运动[3]。
喂食指导联合吞咽功能训练是治疗吞咽障碍最常用的方法[4]。借助神经促进技术以及神经元重塑原理,结合口和舌的主动和被动训练,能有效促进吞咽器官的血液循环来提高吞咽相关肌肉协调性,吞咽功能训练能有效防止吞咽相关肌肉萎缩,减少腺体分泌来加速口腔和咽喉壁的感觉恢复,其疗效在临床上已得到充分肯定。根据患者的喜好和吞咽障碍程度,给予进食指导来选择进食时间和食物种类,减少吞咽障碍并刺激咽喉,促进吞咽反射的恢复[5]。从本试验可以看出,试验组患者的血红蛋白(123.52±21.12)g/L、血清白蛋白(35.75±7.24)g/L、肱三头肌皮褶厚度(16.85±3.15)mm 均大于对照组的(112.09±20.12)g/L、(31.01±7.12)g/L、(15.32±3.23)mm,差异均具有统计学意义(P<0.05)。试验组患者的总有效率为82.5%,高于对照组的60.0%,差异具有统计学意义(P<0.05)。
综上所述,脑梗死吞咽障碍患者采取喂食指导联合吞咽功能训练,可以改善患者的临床健康情况,提高临床治疗效果,应作为临床辅助方案治疗。

