剖宫产术后切口瘢痕妊娠采用经阴道彩色多普勒超声诊断对提升诊断准确性的价值分析
苗婷婷
(北京市丰台区妇幼保健院超声科 北京 100069)
剖宫产术后子宫瘢痕妊娠(C S P)是一种剖宫产术后切口瘢痕妊娠,其实质是子宫内膜受损,受精卵穿过剖宫产瘢痕裂隙,着床于子宫切口瘢痕处,属于子宫特殊位置的异位妊娠。虽然其发生率为0.15%, 占异位妊娠的6%[1],属于剖宫产远期并发症之一[2],当C S P 形成时,随着孕妇孕周的增加胎盘绒毛会渐渐与子宫肌层相黏连甚至植入,严重情况会使患者发生子宫破裂、大出血,甚至切除子宫,对孕妇的生命安全造成威胁。对此临床产科予以高度重视,积极采取有效的诊断措施,筛查高危孕妇,尽可能做到早期诊断、早期治疗[3-4]。进一步避免因此造成孕妇失去生育能力等不良事件的发生,具有巨大的临床价值。在产前检查中,超声检查占用重要地位,对于怀疑有剖宫产术后切口瘢痕妊娠的患者,临床上常进行腹腔镜手术检查, 虽然常规的经腹超声检查具有较高的准确性率,但患者往往不能耐受;因而对于剖宫产术后切口瘢痕妊娠患者的早期诊断,研究发现准确度高且有效易耐受的检查手段临床价值极大。而妇科领域中超声检查应用的又一次创新和突破--经阴道彩色多普勒超声,在兼顾原有超声检查优势的同时,它在诊断准确性方面更为突出,具有特殊的优势。因而我们对剖宫产术后切口瘢痕妊娠患者采用T V C D S 检查诊断的准确性进行研究,具体内容如下。
1 资料与方法
1.1 一般资料
我们对2017 年7 月—2020 年7 月在本院门诊检查的40 例剖宫产术后切口瘢痕妊娠患者。随机分为两组,TACDS 组患者年龄25 ~37 岁,平均年龄(31.25±4.34)岁;距患者上次行剖宫产时间为2 ~4 年, 患者距离上次剖宫产平均时间为(3.21±2.87)年;停经时间在38 ~67d, 平均停经时间(52.53±11.23)d。TVCDS 组患者年龄24 ~39 岁,平均年龄(30.22±7.54)岁;距离上次剖宫产时间3 ~5 年, 平均距离上次剖宫产时间(4.10±1.02)年。停经时间39 ~66d,平均停经时间(52.84±11.57)d。比较T A C D S 组和T V C D S 组患者的年龄、距离上次剖宫产的时间、停经时间等,无显著差异,具有可比性(P>0.05)。
1.2 患者的纳入和排除标准
1.2.1 纳入标准:(1)纳入研究患者需根据《剖宫产子宫切口瘢痕妊娠诊断与治疗指南2014 第一版》中剖宫产术后切口瘢痕妊娠相关诊断标准[5]进行选择;(2)患者需为门诊随访的确诊患者;(3)患者及其家属已签署知情同意书。
1.2.2 排除标准:(1)患者伴随心肝肾等脏器功能严重障碍;(2)患有免疫、精神、血液系统等疾病的患者;(3)依从性差者。
1.2.3 检查诊断标准:本研究参考《妇产科超声诊断学》中[4]有关C S P 患者的超声诊断标准来进行,具体内容为:①于膀胱与宫前壁下段处可见滋养层细胞,且朝膀胱方向突出;②子宫腔内不可见孕囊;③羊膜囊在子宫矢状面清晰可见,子宫前壁下段肌层出现连续性明显可见的变薄甚至中断;④孕囊周围的血供情况清晰可见,孕囊周围滋养层细胞的出现显著的血流频特征谱。
1.3 实验研究方法
1.3.1 TVCDS 组 仪器探头选用阴式,设置频率在5.0 ~9.0M H z。待检孕妇需排空膀胱,对其石位进行截取。在探头外包上已消毒的避孕套,置入至患者的阴道直至穹隆处,依次扫描检查子宫及其双侧附件、盆腔结构等,着重检测妊娠囊大小、位置、形态,与瘢痕切口关系以及血流情况。
1.3.2 TACDS 组 仪器选用腹部探头,频率是2~5M H z。充盈膀胱,取仰卧位。依次扫描检查子宫及双侧附件、盆腔结构等,着重扫描妊娠囊大小,位置,形态与瘢痕切口关系以及血流情况。
1.4 研究观察指标
对TVCDS 组和TACDS 组患者诊断剖宫产术后切口瘢痕妊娠的阳性率、漏诊率以及误诊率进行观察统计和分析。
1.5 研究统计学方法
研究数据用S P S S 24.00 统计软件进行统计处理。有关计数资料采用例数、百分比(%)来表示,当P<0.05 时,表明差异显著,具有统计学意义。
2 结果
我们对TVCDS 组和TACDS 组患者诊断剖宫产术后切口瘢痕妊娠的阳性率、漏诊率以及误诊率进行比较,结果显示T V C D S 组诊断剖宫产术后切口瘢痕妊娠的阳性率90.00%高于T A C D S 组的75.00%;T V C D S 组对剖宫产术后切口瘢痕妊娠诊断的漏诊率和误诊率均为5.00%,均明显低于T A C D S 组的15.00%、和10.00%,差异显著,具有统计学意义(P<0.05)。见表1。
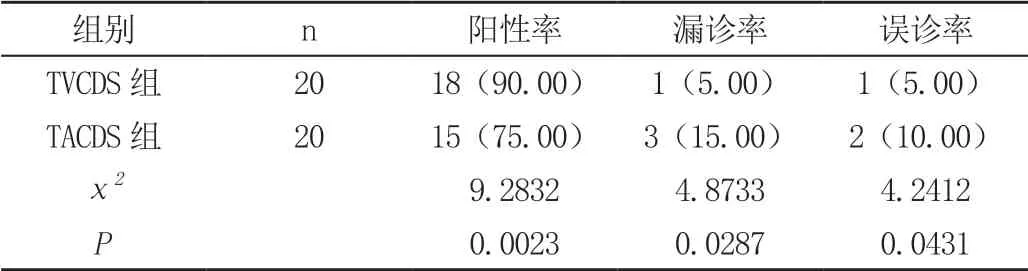
表1 TVCDS 组和TACDS 组患者诊断剖宫产术后切口瘢痕妊娠的阳性率、漏诊率以及误诊率比较[n(%)]
3 讨论
剖宫产术后患者常伴随许多远期并发症,而子宫特殊位置的异位妊娠,即剖宫产术后子宫瘢痕妊娠(CSP)就为其中一种。其往往发生于行剖宫产术后再次进行妊娠的妇女,其受精卵或者胚胎着床与上次剖宫产切口瘢痕处。虽然剖宫产术后切口瘢痕妊娠于临床中发病较低,但是近年来其发病率呈现逐年上升的趋势[6]。剖宫产术后切口瘢痕妊娠病理机制目前尚不明确,但与患者的个体差异、个人瘢痕体质、前次剖宫产术切口的质量及术后感染情况等密切相关。50%以上剖宫产术后切口瘢痕妊娠患者早期一般无典型的临床表现,常常不具显著的自觉症状,或偶尔出现轻微的腹痛或无痛性的阴道出血症状等, 往往不易引发重视。患者往往因未及时进行诊断和治疗, 病情进一步加重, 进而造成子宫破裂, 甚至可出现失血性休克等严重情况,甚至造成患者死亡[7],严重威胁着患者的生命安全。对剖宫产术后切口瘢痕妊娠进行早期检查具有重要的临床意义。
随着科技的不断发展进步,彩色多普勒超声检查以其无创性、优良的重复性、价格实惠等特点已在剖宫产术后切口瘢痕妊娠诊断中广泛采用,主要有经阴道、经腹超声检查两种方式。临床以往常用的经腹超声检查在诊断C S P 时误诊率和漏诊率较高,而妇科领域中超声检查应用的又一次创新和突破--经阴道彩色多普勒超声,在兼顾原有超声检查优势的同时,它在诊断准确性方面更为突出。TVCDS 检查图像分辨力高,利于获得更为清晰的超声图像,可对盆腔结构进行深入探查,便于医生充分了解患者的盆腔以及双侧附件等情况,可进一步提高诊断的符合度。而且患者的肠气、腹壁等情况对检查结果的影响较小,对患者子宫内部情况的观察更加直观和清晰,可以对病灶周围的子宫肌壁厚度进行精准探查,对病灶、子宫浆膜层之间的距离进行测定,进一步对病灶与子宫颈及子宫腔间的相关性进行分析,为准确高效诊断剖宫产术后切口瘢痕妊娠提供有益信息[8]。T V C D S 因此成为剖宫产术后切口瘢痕妊娠检查的一大方法。
本研究表明,T V C D S 组诊断剖宫产术后切口瘢痕妊娠的阳性率90.00%高于TACDS 组的75.00%;TVCDS组患者对剖宫产术后切口瘢痕妊娠的漏诊率以及误诊率的知道均为5.00%,显著低于T A C D S 组的15.00%、和10.00%,且差异均具有统计学意义(P<0.05)。
综上可知,采用T V C D S 对剖宫产术后切口瘢痕妊娠患者进行诊断,可显著提升临床诊断的阳性率,有效降低诊断的漏诊率以及误诊率,可为患者提供积极有效的治疗观点,促进临床治疗的合理性,具有较高的临床推广应用价值。

