母乳喂养与代谢综合征的关系
张丝雨,陈明卫
(安徽医科大学第一附属医院,安徽 合肥,230032)
代谢综合征(MS)是以肥胖、血脂异常、高血糖及高血压等多种代谢性疾病为特征的临床症候群,可直接导致心脑血管疾病和糖尿病等疾病,对健康造成严重危害[1-2]。母乳是婴儿时期理想的天然食物,富含白蛋白、β-乙型乳糖、不饱和脂肪酸、微量元素和抗体等多种成分,钙磷比例合适,能为婴儿的生长提供能量和必需的营养物质,还有助于母婴情感的建立[3]。VANDYOUSEFI S等[4]研究发现,母乳喂养能预防糖尿病的前期发展,降低MS发生风险。相关研究[5-8]报道,母乳喂养与孕妇控制产后血糖、血脂、血压水平及降低体质量相关。本研究在原有采集的合肥市社区居民数据基础上进行分析,评估年龄≥40岁女性母乳喂养、母乳喂养时间与MS的关系,现将结果报告如下。
1 资料与方法
1.1 一般资料
有关受试者的数据采集自REACTION所建立的数据库,在9 986名被调查的社区人员中,共筛选出符合要求的6 250例妇女,这些女性可提供有关母乳喂养的信息、体检资料以及实验室检查的完整信息,排除存在严重心、肝、脑、肾疾病以及严重感染、肿瘤、精神病、调查前近半年来采取减体质量等干预措施者。母乳喂养5 786例,非母乳喂养464例。调查资料包括生育前高血压、高血脂、高血糖既往史,年龄、身高、体质量、体质量指数(BMI)、工作状态、教育水平、活动情况、脂肪肝情况、吸烟情况、饮酒情况、饮食睡眠情况、初潮年龄、绝经年龄、避孕措施使用情况、妊娠期高血压情况、妊娠期糖尿病情况、胎儿性别、生育次数、流产次数、口服避孕药情况,生育后血糖、血压、血脂、体质量、腰围、臀围、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、总胆固醇(CHOL)、甘油三酯(TG)、谷氨酸-丙酮酸转氨酶(ALT)、天门冬氨酸氨基转移酶(AST)、谷氨酰转肽酶(GGT)、母乳喂养情况、母乳喂养时间等。
1.2 MS诊断标准
本研究MS诊断依据中华医学会糖尿病学分会修订的《中国2型糖尿病防治指南(2013版)》[9]中的相关标准。① 腹型肥胖:男性腰围≥90.0 cm,女性腰围≥85.0 cm;② 高血糖:空腹血糖(FPG)≥6.1 mmol/L和/或餐后2 h血糖(2 hPG)≥7.8 mmol/L,或已确诊为糖尿病患者;③ 高血压:收缩压(SBP)≥130 mmHg,舒张压(DBP)≥85 mmHg,或已确诊为高血压患者;④ 血脂紊乱:空腹甘油三酯(TG)≥1.7 mmol/L,空腹高密度脂蛋白胆固醇(HDL-C)<1.04 mmol/L。符合上述4项中的3项或全部者,即可诊断为MS。
1.3 统计学分析

2 结 果
2.1 基线资料特征
所有研究对象中,非母乳喂养464例(7.42%),母乳喂养5 786例(92.58%),其中母乳喂养者按喂养时间又分为≤6个月组(n=243)、>6~12个月组(n=4 612)、>12~<18个月组(n=691)和≥18个月组(n=240),各组占母乳喂养总人数的比率依次为3.90%、73.79%、11.06%及3.84%。结果显示,母乳喂养≤6个月组的年龄最小、GGT水平最低,差异有统计学意义(P<0.001);与非母乳喂养组相比,母乳喂养组LDL、血压、BMI、FPG、受教育程度较低,差异有统计学意义(P<0.05);在母乳喂养组中,≥18个月组血压、LDL最高,而BMI、受教育程度最低,>12~≤18个月组FPG最低,差异均有统计学意义(P<0.001)。见表1。

表1 所有调查对象的基线资料特征
2.2 母乳喂养与MS相关性
母乳喂养组与非母乳喂养组中MS例数分别为1 234例(21.33%)与137例(29.52%)。在母乳喂养组中,≤6个月组、>6~12个月组、>12~<18个月组和≥18个月组的MS例数分别为62例(25.51%)、1 065例(23.09%)、100例(14.47%)及45例(18.75%)。在未校正任何混杂因素情况下,与母乳喂养女性相比,非母乳喂养女性患MS的风险增加了1.125倍(OR=1.125,95%CI为1.120~1.241,P<0.05)。在母乳喂养组中,以≤6个月组的OR=1作为参考,>6~12个月组(OR=0.950,95%CI为1.120~1.241,P<0.05)、>12~<18个月组(OR=0.880,95%CI为0.68~0.96,P<0.05)和≥18个月组(OR=0.970,95%CI为0.88~1.32,P<0.05)患MS的风险均有降低,其中>12~<18个月组患MS风险最低。
根据潜在的混杂因素调整分析时,因素包括年龄、MS既往史、AST、ALT、GGT、怀孕次数、流产次数、存活胎儿个数、胎儿性别、妊娠期高血压、妊娠期糖尿病等,与非母乳喂养组相比,母乳喂养组发生MS的风险降低。见表2。在母乳喂养组中,调整上述混杂因素后,与≤6个月组相比,>12~<18个月组女性患MS风险最低(OR=0.75,95%CI为0.68~1.00,P=0.01)。见表3。

表2 母乳喂养与MS的相关性
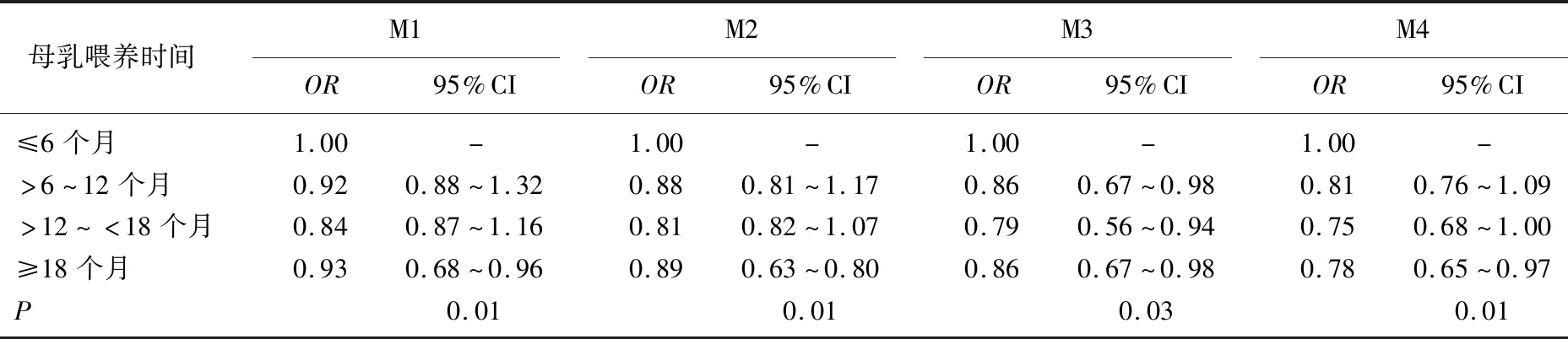
表3 母乳喂养时间与MS的相关性
3 讨 论
母乳喂养对产妇产后肥胖[10]、胰岛素抵抗[11]和血糖水平升高有抑制作用[12-15]。在一项调查分析约1万名中国妇女资料的横断面研究[16]中,未进行母乳喂养的产妇在晚年更容易患糖尿病。PERRINE C G等[17]发现,母乳喂养与产妇2型糖尿病呈剂量依赖性负相关,即每增加1年的哺乳时间,产妇患2型糖尿病的风险就会降低4%~12%。这可能是因产后母体催产素水平与应激性的血管收缩和去甲肾上腺素的减少有关[18],也与哺乳与胰腺β细胞功能的增强[19]和葡萄糖代谢的改善有关[20]。催产素不仅可以调节血糖,还能控制血压。在产妇生产过程中,由下丘脑室旁核和视上核分泌的催产素可促进子宫平滑肌的收缩,催产素在外周可能通过对肾脏、血管和心脏的影响而使血压升高,并与一氧化氮和心钠素相互作用;在中枢神经系统中,催产素与α2肾上腺素受体相互作用,可能会影响催产素与血压的关系[21]。与人工喂养相比,进行母乳喂养的产妇催产素较高且血压较低[22]。动物研究[23]发现,服用催产素会导致大鼠血压下降,产后给予催产素也会降低血压,均提示催产素具有降压作用。妊娠期间,产妇为满足哺乳期自身代谢的需要,会增加脂肪储备,而产妇进行母乳喂养可对自身代谢进行“重置”,从而降低产妇罹患肥胖相关疾病的风险[24]。研究[25]发现,产妇BMI的增加与婴儿出生后母乳喂养的减少具有相关性,且与未进行母乳喂养的产妇相比,进行母乳喂养的产妇可以更快地恢复至孕前体质量水平[26]。母乳喂养可以为大量胆固醇生理性排泄提供额外途径[27],积极动员累积在产妇体内的脂肪储存,降低了心血管疾病的发生风险[28]。同样,催产素加速了产妇脂肪的分解,对降低产妇血脂水平有积极的影响[29]。
CHOI S R等[30]研究发现,母乳喂养时间≥12个月的中年产妇较母乳喂养了5个月的妇女罹患MS的风险更低。本研究中,通过逐级调整混杂因素后发现,与未进行母乳喂养的产妇相比,母乳喂养产妇罹患MS的风险降低(OR=0.69,95%CI为0.59~0.98,P=0.01);母乳喂养时间>12~<18个月产妇罹患MS的风险最低(OR=0.75,95%CI为0.68~1.00,P=0.01);相比于母乳喂养时间≥18个月的产妇,>12~<18个月产妇罹患MS的风险仍较低,提示母乳喂养时间并不是越长越好。因此,作者建议母乳喂养时间1.0~1.5年最好,可最大程度地降低产妇未来发生MS的风险。
本研究的不足:本研究为回顾性研究,分析的数据来自2012年REACTION研究所建立的数据库,因此某些协变量是通过参与者自我回忆及以往检查报告表明当时的状况,这就存在以往检测方法与现在检测方法的不同及回忆的真实性存疑所造成的偏差。同时,母乳喂养的定义、质量和标准的变化也会影响数据的准确分析。本研究并未收集到产妇停止哺乳的时间及被检测的时间段,无法得知时间对母乳喂养产妇MS的影响。
综上所述,母乳喂养在降低产妇产后未来罹患MS风险中起保护性作用,且母乳喂养时间1.0~1.5年即可最大程度地降低发生MS的风险。

