CBT治疗以发作性腹痛为特征的转换障碍1例
何嘉丽 ,钟舒明,卢倩怡,赖顺凯,贾艳滨 *
(1.暨南大学附属第一医院,广东 广州 510630;2.广东金融学院会计学院,广东 广州 510521*通信作者:贾艳滨,E-mail:yanbinjia2006@163.com)
转换障碍是一种以神经性症状(自主运动或感觉功能)为特征的躯体功能性障碍[1]。在《精神障碍诊断与统计手册(第5版)》(Diagnostic and Statistical Manual of Mental Disorders,fifth edition,DSM-5)中,转换障碍归类于躯体症状及相关障碍中,又称功能性神经症状障碍。而在《国际疾病分类(第11版)》(International Classification of Diseases,eleventh edition,ICD-11)中,不再纳入转换障碍,将原本在ICD-10诊断系统中属于独立诊断的分离性运动障碍、分离性抽搐、分离性感觉麻木和感觉缺失、分离性木僵合并为分离性神经症状障碍[2]。目前,我国人群中分离性障碍的患病率约为3.55%,首次发病年龄在20岁以下者占14%,20~30岁者占49%,30~40岁者占37%,40岁以上初发者少见,其中女性发病率高于男性,比例约为8∶1[3]。转换症状通常表现为躯体不适,故常被误诊为躯体疾病。通常经过一系列检查及经验性治疗后疗效仍不明显时,才考虑是否由心理因素所致而将患者转介至精神心理科治疗。但因患者对疾病认识不足及药物治疗依从性较差,往往治疗效果不如意。这一过程导致患者一定程度的经济损失及身心痛苦,且造成医疗资源浪费[4]。因此,应提高非精神科专科医生对转换障碍临床症状与诊断标准的认识和掌握,降低误诊和漏诊率,以早期诊断和治疗[5]。本案例提供了针对转换障碍的认知行为治疗实施方案,以提高转换障碍的治疗率,减少复发。
1 病 例
患者女性,50岁,汉族,离异未育,夜店工作者,小学受教育程度。身材偏胖,妆容浓厚,衣着鲜艳。患者因“发作性上腹部疼痛20年余”入我院消化科。患者24年前(1994年)渐出现胃部不适,呈发作性绞痛,伴恶心、呕吐,呕吐物为胃内容物及黄色液体,发作频率约每月一次,每次持续1天,随病程发展,现每周发作一次,发作时自觉痛苦而无法工作,只能居家休息。既往予抑酸护胃等对症处理后疼痛稍缓解,但仍觉不适。发作间歇期患者无任何躯体不适症状。既往史:1994年诊断为“输卵管闭塞症”。个人史:自幼父母在外务工,由爷爷奶奶照料。有兄弟姐妹共5人,常相互争抢打架。小学毕业后便打零工,后经人介绍结识了前夫并结婚,与前夫感情一般。24年前因输卵管丧失功能、无法生育,与前夫离婚,此后未再婚。自诉自幼性格较要强,偏独立。现已绝经。家族史:无精神疾病家族史。
诊断经过:患者入消化科后予完善相关检查,超声胃镜示:胃体小弯侧可见一半椭圆形隆起性肿物,大小约20 mm,病灶局限于固有肌层,呈均质低回声光团,CDFI实质内见少许血流信号。消化科医生结合超声胃镜结果考虑患者胃部小隆起为间质瘤可能性较大,有胃镜治疗适应症,但患者目前症状与该肿物相关性不大,建议先排除心理因素等,胃部肿物可暂作随访观察。后给予普瑞巴林胶囊、匹维溴铵片等对症治疗后效果仍不佳,遂组织全院疑难病例讨论,讨论意见如下:患者中年女性,慢性病程,主观症状重,体征轻,症状具有发作性特征,与器质性疾病所致症状表现的特点不相符。患者主诉疼痛部位不固定,但能够预测下一次发作时间,具有强烈的暗示性。考虑患者的躯体症状与心理因素有关,遂转至精神心理科。精神检查:神清,定向准;思维连贯;情绪平稳,稍显紧张;意志行为活动未见明显减退;自知力部分存在。予完善脑电图检查及相关量表评估(量表评估结果见表1),脑电图检查结果正常。量表评定结果显示,广泛性焦虑障碍量表(Generalized Anxiety Disorder-7,GAD-7)、患者健康问卷抑郁量表(Patients’Health Questionnaire Depression Scale-9 item,PHQ-9)评分均为0分,轻躁狂检测清单(Hypomania Check List,HCL-32)筛查阴性。明尼苏达多相人格测验(Minnesota Multiphasic Personality Inventory,MMPI)校正分数高达84,反映患者较强的防御心理。临床量表中癔症与疑病特质评分高,结合患者面诊表现及MMPI结果分析,患者具有表演型人格特质,且具有回避和否认的倾向。综上所述,本例患者存在腹痛、恶心、呕吐等自主感觉和运动功能改变症状,社会功能明显受损,虽存在器质性病变,但无法解释患者的症状表现。此外,患者的症状表现具有发作性特点,需与其他发作性疾病如癫痫相鉴别,本例患者脑电图检查提示正常,发作时无意识障碍,可予以排除。MMPI评定结果提示患者具有疑病的人格特质,需与疑病障碍、焦虑障碍等相鉴别,但据患者的症状表现、精神检查及相关量表评定结果,可予以排除。患者主观症状表达严重,但体征轻,需考虑有无诈病或做作性障碍的可能,本例患者多次因躯体不适感求诊,坚信自己的症状确切属实,并无伪造病症的证据[6]。根据DSM-5诊断标准,考虑诊断为转换障碍。
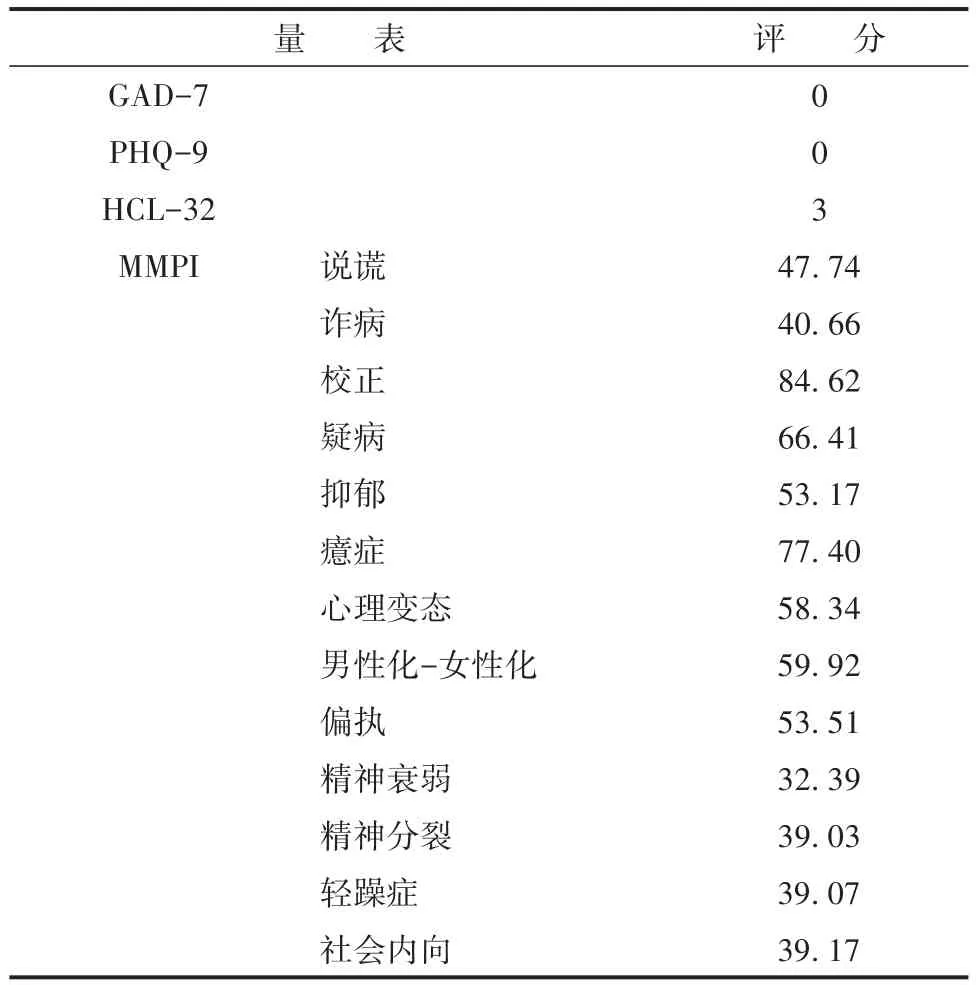
表1 量表评定结果
治疗:患者既往药物治疗依从性不高,本次也提出拒绝服用精神科药物,故给予认知行为治疗(Cognitive behavioral therapy,CBT)。治疗共四个阶段,具体如下。第一阶段(第1~3次治疗):收集资料,建立关系,了解患者的基本信息、人格特征、重要生活经历及常用应付方式,对个案进行认知概念化(见图1),分析其主要问题(回避和压抑自我情绪,并将其转换为躯体症状),制定治疗计划。第二阶段(第4~9次治疗):认知干预阶段,帮助患者了解自身的认知模式和心理障碍,让患者觉察每次躯体不适症状发生时,头脑出现的自动化思维和核心信念:“我不是一个真正的女人”“没有人喜欢我”“我是被抛弃的废物”“我是不可爱、无能的人”等,调整患者的中间信念和核心信念,并给予自信训练,让患者接纳自己。第三阶段(第10~11次治疗):行为干预阶段,塑造合适的应付方式替代过往的功能不良策略——躯体不适表现,指导患者在自动化思维出现时进行深呼吸和躯体肌肉放松、正念训练,布置家庭作业,制定自我肯定清单。第四阶段(第12次治疗):总结与反馈,进行疾病教育、压力管理,预防复发,肯定患者在治疗过程中的配合及进步,提出未来可能会出现的情况并预演解决方案。治疗结果:经CBT治疗后,患者发作时症状严重程度减轻,发作时可维持正常的工作、社交和生活,且发作频率较前降低。三个月后改为两月一次心理治疗,一年后随访,患者未再出现发作性腹痛。
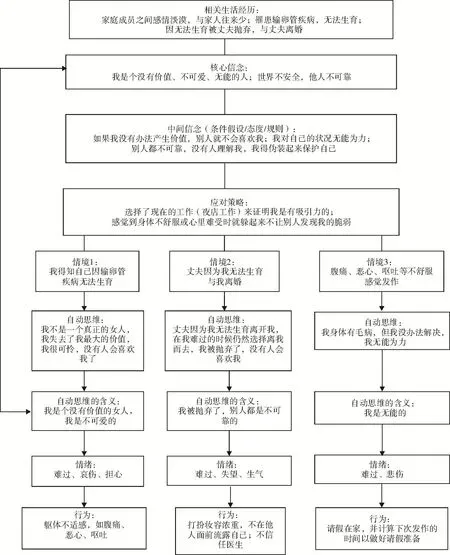
图1 个案概念化
2 讨 论
回顾本案例诊疗经过,导致诊断困难的原因总结如下:在综合医院,转换障碍患者常因躯体不适症状最先就诊和转介于临床各科,后因症状不典型或疗效不佳才辗转至精神心理科,这是导致诊断延误的主要原因。转换障碍患者通常自知力缺乏,认为自身躯体不适感来源于躯体疾病;而临床医生在面对转换障碍患者时容易被患者强烈的主观感受所诱导,影响正确判断。此外,转换障碍与其他类型的精神障碍有较高共病率,这也是误诊率高的一个重要因素。研究显示,78.9%的转换障碍患者共病焦虑障碍,76.3%的患者共病躯体形式障碍,71.1%的患者共病情感障碍[7]。由此可见,转换障碍早期诊断可能存在一定的困难。研究表明,表现为转换症状但未被明确诊断并进行疾病教育的患者经过为期12个月的随访后,约三分之二的患者症状无明显变化或变得更糟糕[8]。此外,患者的信念(对无法康复的预期)、症状归因到身体而非精神因素,以及接受与疾病相关的经济利益是转换障碍患者预后不良的预测因素[9]。相反地,早期及时诊断是预后良好的重要因素[10]。因此,临床上需提高精神科医生和内科医生对转换障碍临床症状和诊断标准的认识和掌握,以期提高早期诊断和治疗率。
根据患者症状特点及治疗意愿,采用CBT治疗方案。在治疗过程中,进一步了解患者的生活经历,形成个案概念化,分析患者症状背后可能的社会心理因素。24年前,患者因输卵管疾病无法生育、与丈夫离婚,既往与家人的生活经历加上被丈夫抛弃这一事件让患者产生并强化了“我是没有价值的”“他人都是不可靠的”核心信念,患者选择回避与压抑这一创伤事件及其产生的负性情绪,继而开始出现因疑有身孕而恶心、呕吐及腹部不适等非适应性症状。由此,可得悉引起患者躯体不适感的压力性事件是不孕和离婚。压力性事件是引起转换障碍的重要因素,否则无法解释发病时间[11]。此外,还需要寻找症状习得的来源:患者因疑有身孕而开始暗示性地衍生出恶心、呕吐、腹部不适等症状。个体不良的情绪处理方式,如回避、情感压抑、述情障碍等也是致病的一个关键因素[12]。患者对自身躯体症状有强烈的暗示性,可精确推算出下一次发作的时间和具体症状表现,这反映了患者持续至今的非适应性转换方式。以上分析支持转换障碍的诊断,也进一步明晰CBT治疗本例患者的重点内容——调整患者的认知-行为模式,控制症状及预防复发。CBT治疗过程使用苏格拉底式提问、行为试验、理性-情感角色扮演、重建早期记忆等技术,矫正适应不良信念,帮助患者发展新的核心信念并进行强化。此外,疾病教育对转换障碍患者具有一定的治疗意义,给出一个明确的诊断本身就是一种治疗手段。与患者充分沟通病情,让患者对自身疾病性质有正确的了解,既是治疗的重点,亦是预防发作的要点。
本案例提供了CBT有效控制以躯体不适为特征的转换障碍的治疗经验,也由此引出关于治疗转换障碍的思考。不同的心理学理论对功能性神经症状的产生提出假设:经典的弗洛伊德理论认为,无法忍受的情感会转化为躯体症状[13];认知层次模型理论认为,功能性神经紊乱是由于在某些感觉状态中注意力资源分配的改变,导致功能失调的感觉和运动网络的激活[14];其他理论认为,某种“自上而下”的表现或信念被自动激活,从而导致症状的发生[15]。临床研究表明,CBT对以躯体化症状为主要表现的精神障碍有效[16-17]。多项研究显示,CBT对转换障碍有效[13,18-19],尤其对于心因性非癫痫性癫痫发作[18,20],而目前关于以疼痛为主要临床表现的转换障碍的CBT研究较少,但也得到部分支持性结果[21-23]。此外,CBT是发作性症状患者的首选治疗方式[13]。且从疾病预后的角度来看,CBT治疗能够减少转换症状的发作次数,改善患者的整体功能,预防复发[20]。综上所述,本案例治疗经验及相关研究结果提示,CBT可作为转换障碍的首选治疗方案,CBT对转换症状的减少及预防复发有效。

