生长棒近端锚定点数量对早发性脊柱侧凸疗效及并发症的影响
朱伟玮 张学军 曹 隽 叶文松 白云松 郭 东 姚子明
早发性脊柱侧凸(early-onset scoliosis,EOS)特指发生于年龄<10岁、侧弯Cobb角>10°群体的脊柱畸形。相较于青少年特发性脊柱侧凸,EOS患者有更高的死亡率[1]。EOS治疗的理想目标是控制脊柱畸形,同时最大限度地促进脊柱生长及胸部发育,尤其是肺发育;对于支具和(或)石膏不能控制的EOS,多采用生长棒技术治疗以期达到上述目的[2]。目前治疗EOS采用最广泛的是传统生长棒技术,但存在很多并发症,其中内固定相关并发症占比高,而锚定点并发症是其中的一大原因[3-5]。为比较不同近端锚定点数量对传统双侧生长棒技术治疗早发性脊柱侧凸的临床疗效及并发症情况,我们收集了首都医科大学附属北京儿童医院2016年1月至2020年3月采用传统双侧生长棒技术治疗的EOS患者的临床资料,并进行回顾性研究。
材料与方法
一、一般资料
共33例采用传统双侧生长棒技术治疗的EOS患者纳入本研究。按照锚定点数量不同将患者分为2组:A组,近端远端各4个锚定点,共8个锚定点,15例;B组,近端6个锚定点,远端4个锚定点,共10个锚定点,18例。纳入标准: ①诊断为EOS; ②采用传统双侧生长棒技术治疗; ③随访时间≥2年; ④撑开次数≥2次; ⑤术前、术后及末次随访时影像学资料完整; ⑥锚定点均采用椎弓根螺钉; ⑦肌肉下置棒。排除标准: ①既往脊柱内固定手术史; ②既往脊柱外伤史; ③采用混合生长棒技术; ④采用VEPTR技术; ⑤采用传统单侧生长棒技术; ⑥锚定点采用椎板钩; ⑦皮下置棒。
二、观察指标
记录所有患者年龄,性别,随访时间,术前、末次随访时主侧弯Cobb角,术前、末次随访时T1-S1高度(T1椎体上终板-S1椎体上终板之间的垂直距离),术前、末次随访时冠状面偏移(站立位全脊柱正位X线片上经C7中点铅垂线至骶骨正中线的水平距离),术前、末次随访时影像学肩关节高度差(双侧肩锁关节上方软组织影的垂直高度差),术前、末次随访时胸椎后凸Cobb角(T5椎体上终板-T12 椎体下终板Cobb角),术前、末次随访时矢状面偏移程度(C7中点铅垂线至S1椎板后上角的水平距离)。
三、统计学方法
结 果
一、两组患者一般资料
A组术前平均年龄(5.3±2.0)岁,男9例,女6例,平均随访(3.0±0.6)年,撑开次数(2.5±0.3)次;B组,术前平均年龄(6.9±2.6)岁,男7例,女11例,平均随访(2.8±0.4)年,撑开次数(2.4±0.2)次;两组患者术前年龄、不同性别例数、随访时间、撑开次数的差异无统计学意义(P>0.05)。随访中两组均未见脊髓损伤的病例。A组病因构成:先天性7例,特发性5例,神经纤维瘤病性2例,综合征性1例。B组病因构成:先天性6例,特发性3例,神经纤维瘤病性6例,综合征性3例。见表1。
二、两组矫形参数资料
A组末次随访时主侧弯Cobb角较术前减小,差异有统计学意义[(34.3±11.9)°vs.(52.4±15.5)°,P<0.05];末次随访时T1-S1高度较术前增加,差异有统计学意义[(31.3±4.8)cmvs.(27.7±3.5)cm,P<0.05];A组术前与末次随访时冠状面偏移、肩关节高度差、胸椎后凸Cobb角、矢状面偏移差异无统计学意义(P>0.05)。见表2。
B组末次随访时主侧弯Cobb角较术前减小,差异有统计学意义[(41.5±16.4)°vs.(71.8±17.7)°,P<0.05];末次随访时T1-S1高度较术前增加,差异有统计学意义[(32.0±4.5)cmvs.(27.7±3.5)cm,P<0.05];末次随访时胸椎后凸Cobb角较术前减小,差异有统计学意义[(25.5±14.3)°vs.(43.9±24.9)°,P<0.05];B组术前与末次随访时冠状面偏移、肩关节高度差、矢状面偏移的差异无统计学意义(P>0.05)。见表3。
B组末次随访与术前时主侧弯Cobb角的变化值大于A组,差异有统计学意义[(30.3±11.8)°vs.(18.1±16.1)°,P<0.05];B组末次随访与术前时胸椎后凸Cobb角的变化值大于A组,差异有统计学意义[(18.4±25.2)°vs.(3.5±15.0)°,P<0.05];末次随访与术前时T1-S1高度、冠状面偏移、肩关节高度差、矢状面偏移的变化值,两组间的差异无统计学意义(P>0.05)。
三、并发症相关资料
A组初次手术时共植椎弓根钉120枚,锚定点120个,随访过程中椎弓根螺钉松动、移位、拔出20枚(20/120,16.7%);B组初次手术时共植入椎弓根钉180枚,锚定点180个,随访过程中椎弓根螺钉松动、移位7枚(7/180,3.9%);但是无一例在随访过程中需经历翻修手术。A组末次随访过程冠状面严重失平衡1例(1/15,6.7%),B组末次随访时冠状面失平衡4例(4/18,22.22%)。A组末次随访时胸椎后凸在异常范围内2例(2/15,13.3%),B组末次随访时胸椎后凸在异常范围内3例(3/18,16.7%)。A组异常螺钉率较B组高,差异有统计学意义(P<0.05);两组末次随访时冠状面失平衡率、胸椎后凸异常率,差异无统计学意义(P>0.05)。见图1至图3。
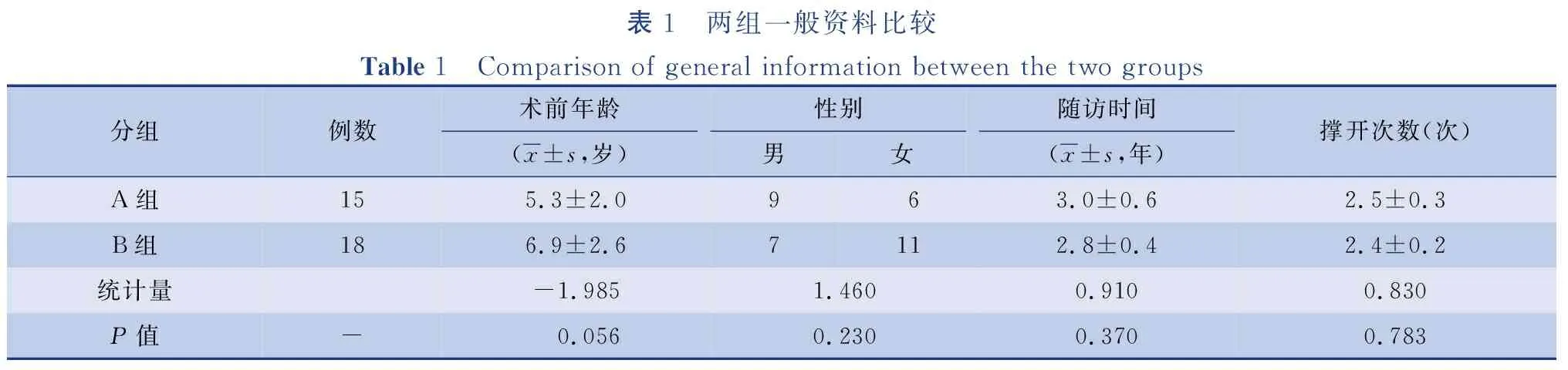
表1 两组一般资料比较Table 1 Comparison of general information between the two groups分组例数术前年龄(x±s,岁)性别男女随访时间(x±s,年)撑开次数(次)A组155.3±2.0963.0±0.62.5±0.3B组186.9±2.67112.8±0.42.4±0.2统计量-1.9851.4600.9100.830P值- 0.0560.230 0.370 0.783
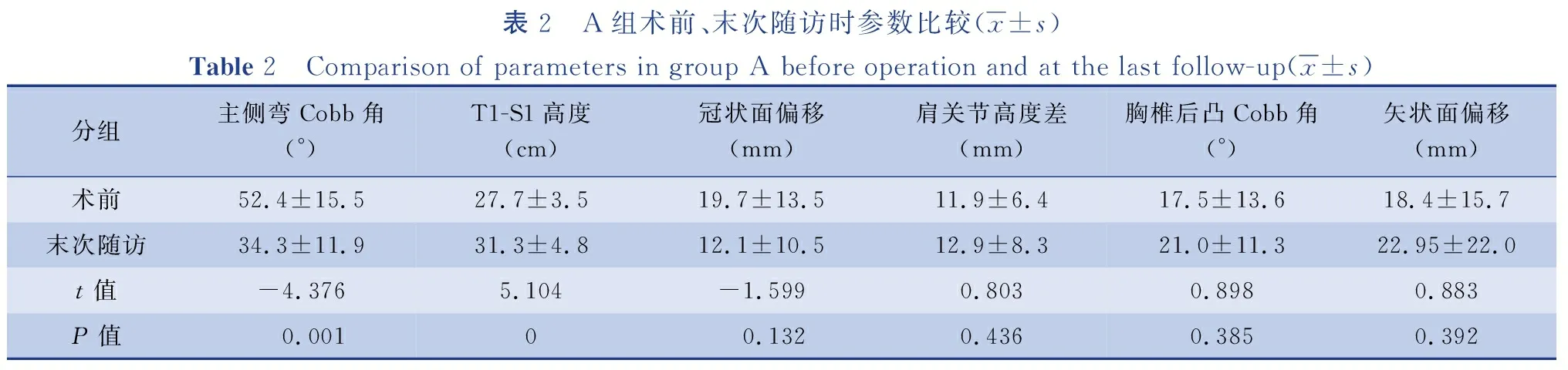
表2 A组术前、末次随访时参数比较(x±s)Table 2 Comparison of parameters in group A before operation and at the last follow-up(x±s)分组主侧弯Cobb角(°)T1-S1高度(cm)冠状面偏移(mm)肩关节高度差(mm)胸椎后凸Cobb角(°)矢状面偏移(mm)术前52.4±15.527.7±3.519.7±13.511.9±6.417.5±13.618.4±15.7末次随访34.3±11.931.3±4.812.1±10.512.9±8.321.0±11.322.95±22.0t值-4.3765.104-1.5990.8030.8980.883P值 0.0010 0.1320.4360.3850.392

表3 B组术前、末次随访时参数比较(x±s)Table 3 Comparison of parameters in group B before operation and at the last follow-up(x±s)分组主侧弯Cobb角(°)T1-S1高度(cm)冠状面偏移(mm)肩关节高度差(mm)胸椎后凸Cobb角(°)矢状面偏移(mm)术前71.8±17.726.7±4.810.6±7.918.0±11.543.9±24.924.3±17.1末次随访41.5±16.432.0±4.513.5±15.415.9±9.525.5±14.326.0±20.5t值-10.8977.6440.851-0.638-3.0850.311P值000.407 0.532 0.0070.759
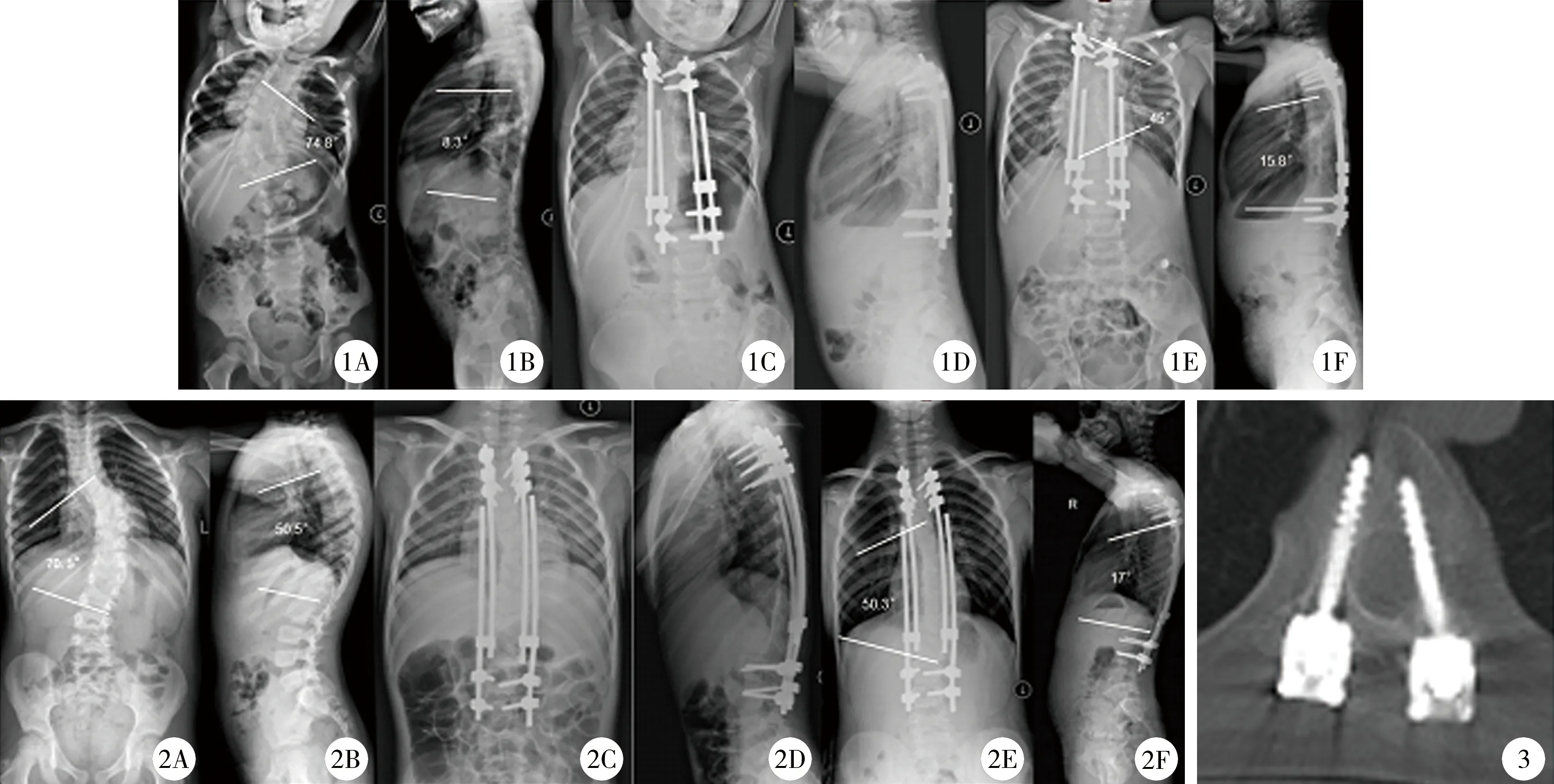
图1 A组患者代表,女,先天性早发性脊柱侧凸,初次手术时2岁11个月,共8枚锚定点;1A、1B,术前正侧位X线片;1C、1D,初次术后正侧位X线片;1E、1F,末次随访(第2次撑开)正侧位X线片,最上端螺钉松动(如图3) 图2 B组患者代表,男,先天性早发性脊柱侧凸,初次手术时5岁10个月,共10枚锚定点;1A、1B,术前正侧位X线片;1C、1D,初次术后正侧位X线片;1E、1F,末次随访(第2次撑开)正侧位X线片 图3 螺钉松动
讨 论
Bess等[3]曾分析140例行生长棒治疗的早发性脊柱侧凸患者,平均随访5年,经历897次生长棒延长操作,其中58%出现1次并发症;单棒生长棒治疗的患者(19/71,27%)因内植物相关并发症而经历计划外再手术的比例高于双侧生长棒治疗的患者(7/69,10%);患者初次手术时的年龄每减小1岁,并发症的风险增加13%;皮下置棒比肌下置棒患者存在更高的伤口并发症发生率(分别为26%,10%),背部内植物更突出,计划外手术也更多;每增加1次计划外手术,再次发生并发症的风险增加24%。生长棒技术是治疗早发性脊柱侧凸患者的热门选择,不同种类锚定物用在治疗早发性脊柱侧凸患者时,均可见相关并发症[6]。但是锚定点采用椎弓根螺钉时,不同锚定点数量对传统双侧生长棒技术治疗早发性脊柱侧凸的临床疗效及并发症情况仍然未知。
本研究制定了严格的排除标准,两组末次随访时,主侧弯Cobb角较术前均减小、T1-S1高度较术前均增加,差异有统计学意义;可见两组方案在控制冠状面侧弯畸时均有作用,且均允许脊柱适度生长。
值得注意的是,两组术前-末次时T1-S1高度变化无差异,可见相较于常规的上下各4个锚定点,在近端增加2个锚定点,在随访中并未减少或限制脊柱的生长。B组末次随访时胸椎后凸Cobb角较术前减小,差异有统计学意义,且B组主侧弯Cobb角的变化值、胸椎后凸Cobb角的变化值大于A组,差异有统计学意义,可见B组方案对于冠状面主侧弯、矢状面胸椎后凸的矫形力度强于A组。Helenius等[5]对107例生长棒治疗的EOS研究指出,重度侧弯组(平均主侧弯Cobb角101°)比中度侧弯组(平均主侧弯Cobb角67°)的患者有更高的并发症发生率;重度侧弯组与中度侧弯组每例患者平均经历的并发症次数分别为2.6次和1.9次,神经并发症发生率在重度侧弯与中度侧弯组分别为4.7%和2.8%。在EOS患者中30%存在胸椎后凸异常,这是内固定相关并发症的主要危险因素,使治疗期间的总并发症风险增加3倍[7,8]。我们认为从短期随访结果来看,对于合并较大冠状面主侧弯,尤其是合并较大胸椎后凸畸形的患者,为了改善冠状面侧弯,尤其是为了改善矢状面胸椎后凸,可以考虑近端增加2个锚定点。单纯从力学角度分析,可能是由于增加了上下端的把持力后,对于脊柱纵向的支撑牵张作用增强有关。
末次随访时,两组冠状面偏移较术前差异无统计学意义;末次随访时两组患者冠状面失平衡比例差异无统计学意义;Li等[9]也同样指出,生长棒技术对于EOS的冠状面平衡改善无明显作用。值得注意的是,尽管B组术前冠状面主侧弯Cobb角、胸椎后凸Cobb角大于A组;但是末次随访时,A组异常螺钉(松动、移位、拔出)比例(20/120,16.7%)明显高于B组(7/180,3.9%),差异有统计学意义;B组随访中无一例经历翻修手术。值得注意的是锚定点异常中,上端锚定点异常占比最大,达70.4%(19/27),且主要发生在主侧弯凸侧的最上端锚定点。Pan等[10]指出,在生长棒治疗EOS中,近端交界性后凸的发生率为28%,其中独立危险因素是近端锚定点选择在T2位置。这提示我们,增加锚定点数量在短期随访中确实能减少锚定点相关内植物的并发症;但是增加锚定点数量,尤其是增加上端锚定点数量时,由于近端椎弓根螺钉较细,所以相对增加了置钉难度、脊髓损伤风险;另外螺钉的长度、直径对于把持力也有影响。对于年龄较小,近端椎弓根发育差的EOS,也可考虑近端增加锚定点以期减少锚定点相关并发症。因此除了增加锚定点数量,也要注意锚定点的置钉质量,同时还要权衡锚定点的节段选择。增加锚定点必然会增加手术费用,同时增加脊髓神经损伤的风险,尤其是在上胸段置钉,所以我们并不主张常规增加近端锚定点数量。
综上所述,我们认为传统双侧生长棒技术治疗EOS时,采用近端4个锚定点与6个锚定点均能取得冠状面侧弯的矫正,同时保持脊柱的生长;但是采用近端6个锚定点时可获得更大的冠状面主侧弯矫形力度和矢状面胸椎后凸的改善,同时锚定点相关并发症更低。我们推荐,对于冠状面主侧弯(Cobb角>70°),尤其是合并胸椎后凸畸形(Cobb角>40°)的EOS,可以考虑采用增加锚定点。

