镜像疗法对脑卒中后下肢功能障碍的康复疗效分析
王 磊, 李珉星, 吴蓉蓉, 缪兆彬
上海市杨浦区控江医院康复科,上海 200093
下肢功能康复是脑卒中康复治疗的关键部分[1]。目前,下肢训练的方法多种多样,如虚拟现实技术、Bobath技术、减重步态训练等。然而,这些治疗方式需要较高的经济支持,尤其对发展中国家而言是一个巨大的经济负担。因此,一种低成本、高成效的治疗方式对脑卒中患者十分重要,可减轻家庭及社会负担。
镜像疗法(mirror therapy, MT)是一种基于镜像神经元神经特征的认知治疗方法,已被推荐为脑卒中干预措施中成本低、效果好和简单化的辅助治疗手段[2]。MT可能适用于波拉克[3]提出的一种更加跨学科和最新的基于循证依据的脑卒中康复方法,即利用平面镜成像原理,将健侧活动的画面复制到患侧,通过视觉反馈,让患者想象患侧运动,结合康复训练项目而成的一种康复治疗手段。在治疗过程中,患者必须调动健侧肢体的运动,通过镜像反射原理,投射在镜子中,视觉错觉用于想象同侧运动[4-5]。镜像疗法与其他干预措施形成鲜明对照的是采用视觉刺激的感官效果[3-5]。由于卒中患者多为一侧肢体功能障碍,且此病理基础创建的镜像视觉反馈疗法临床上可用于患侧肢体功能的康复,即患者虽有运动功能障碍出现,但中枢神经系统对运动模式图和计划均有储存,因此,在健侧肢体正常运动时,通过对镜面反射影像的观察,产生患侧运动能力改善的视错觉,经运动想象,可对偏瘫肢体开展与实际活动类似的强化训练,进而推动下肢功能障碍康复进程[6]。此方法安全、经济,与现代康复医学理念相符,目前已广泛应用于幻肢痛、复杂区域疼痛综合征、脑卒中、脑瘫等多种疾病或后遗症的治疗中。本研究选取100例脑卒中后下肢功能障碍患者,探讨镜像疗法对脑卒中后下肢功能障碍康复的应用价值。
1 资料与方法
1.1 一般资料 选取2018年12月至2019年12月上海市杨浦区控江医院收治的脑卒中并发下肢功能障碍的100例患者为研究对象。其中左侧下肢功能障碍患者52例,右侧下肢功能障碍患者48例,符合《中国急性缺血性脑卒中诊治指南2010》[7]标准。下肢功能障碍是指患者下肢的运动、移动、感觉、平衡等功能障碍。随机分为2组:观察组患者50例,其中男性27例,女性23例,平均年龄(53.92±2.20)岁。病程抽取范围为15 d至6个月,平均(3.42±0.84)个月。对照组患者50例,其中男性29例,女性21例,平均年龄(53.95±2.21)岁。病程抽取范围为17 d至6个月,平均为(3.46±0.79)个月。本研究经上海市杨浦区控江医院伦理委员会批准(KJ-2018-01),所有患者均知情并签署知情同意书。
1.2 纳入及排除标准 纳入标准:符合上述卒中诊断标准;意识清楚、生命体征稳定;病灶为单侧、首次发病;运动觉及视觉想象问卷(KVIQ)>25分;知情同意。排除标准:认知功能障碍;下肢严重痉挛或畸形;双侧下肢功能障碍;听、视觉障碍及失语无法矫正者。
1.3 康复治疗方法 对照组对脑卒中后下肢功能并发障碍患者进行常规康复;观察组进行重视镜像康复疗法,无论是左侧下肢功能障碍还是右侧下肢功能障碍均采取同样的治疗方法。具体步骤:指导患者取端坐位,将一面规格为100 cm×200 cm的镜子平稳且垂直置入双下肢间,保持沿正中矢状面,其中镜面对向健侧方向,而背面为患侧方向,对患者进行指导,使其躯体向健侧方向略偏,提供可观察镜中所呈现出的运动成像的条件,患侧超过镜面予以遮挡。对健侧肢体进行科学循序的训练,如踝关节外翻训练、髋关节屈曲伸展训练、足跟触地踝关节背屈训练等,幅度渐趋增大,利用视错觉,将镜中健侧运动成像,想象为患侧运动。上述每个动作共做5组,单个组别为10次,组与组间隔时间为10 s,总操作时长30 min,每日开展1次,每周开展5 d,共行4周训练。
1.4 观察指标 平均随访4周,采用单盲法对2组患者康复效果进行观察和评定,具体评定指标如下。(1)对比开展治疗工作前后,患者下肢运动、移动功能改善情况、平衡功能改善情况、日常生活活动能力改善情况。对下肢运动功能进行评测时,采用简式Fugl-Meyer评分法(Fugl-Meyer assessment, FMA),以34分为上限;评测移动功能时,应用改良Rivermead移动指数(modified Rivermead mobility index, MRMI),以40分为上限;在对平衡功能进行评测时,应用Berg平衡量表(Berg balance scale, BBS),以56分为上限;在对日常生活活动能力进行评测时,应用改良Barthel指数(Barthel index, BI),以100分为上限。上述分值与结果均正相关。(2)对比2组治疗前后腘绳肌、股四头肌肌力,即应用手法对分级标准中含有的Kendall百分比法予以评定,为百分制,评测分值越高,提示肌力越理想。(3)对比2组治疗前后步态,包括步速、步频、步长,测试时长均为3 min。(4)对比2组步行能力恢复情况,依据Holden功能性步行分级法(FAC)展开评测。0级:行走时需大于2人提供相关协助,或步行能力丧失;1级:需1人提供步行协助;2级:需1人陪同,必要时身体接触;3级:需1人监护,但无接触现象;4级:可在平地独立行走,需在楼梯或斜坡处提供相关帮助;5级:可在任何条件下独立行走。
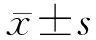
2 结 果
2.1 治疗前神经功能情况 结果(表1)显示:2组患者美国国立卫生研究院卒中量表(NIHSS)评分及改良Rankin量表(mRS)评分差异无统计学意义,具有可比性。

表1 2组患者治疗前NIHSS评分及mRS评分比较
2.2 治疗前后运动状况 结果(表2)显示:2组治疗前,下肢平衡功能等评分差异不明显。开展治疗后,各评测结果均有上升,其中观察组更为显著(P<0.05)。

表2 2组下肢运动、移动、平衡、日常生活活动能力评分对比
2.3 肌力评测分值对比 结果(表3)显示:2组治疗前,肌力测评值差异无统计学意义。治疗后,各项评测分值均有升高,且相较对照组,观察组升高程度更为显著,差异有统计学意义(P<0.05)。

表3 2组腘绳肌、股四头肌肌力对比
2.4 步态评测结果对比 结果(表4)显示:2组开展治疗前,步态即步速、步频、步长评测值差异无统计学意义;治疗后,各项评测值均有上升,且观察组更为显著(P<0.05)。

表4 两组步态评测对比情况
2.5 步行能力分级情况 结果(表5)显示:观察组在治疗工作开展后,对步行能力进行评测,相较对照组,3级、4级、5级占比与对照组比较,差异有统计学意义(P<0.05)。

表5 两组步行能力分级占比 n(%)
3 讨 论
脑卒中有较高的致残性,使患者日常生活能力显著下降[8]。而在脑卒中后,部分于大脑受损组织邻近区域分布的未损伤的神经细胞,已被证实具有潜在的代偿能力。因此,对脑细胞功能予以重塑,是加快患者康复进程的基础,而高效、科学、正确的康复训练模式,对神经结构可塑性具强有力的改善作用[9-10]。既往所采用的康复手段多为对患侧迈步、负重等训练作分解练习,但多关节同时运动时,康复师无法对联合反应进行及时、有效纠正,不利于正确、高效率步态形成[11-12]。
而采用镜像疗法进行康复治疗,患者通过对镜中健侧肢体运动影像进行观测,可将相应皮质中分布的镜像神经元(MNs)激活。通过脑电图检测也证实,此种观测影像产生的放电形式,与动作在实际执行时脑区电活动特征一致[13-14]。镜像神经元除在个体对动作执行时可产生兴奋外,在对相似或相同动作执行过程进行观察时,也可产生兴奋。故镜像神经元在动作学习、观察、想象、模仿中发挥着较为重要的作用[15]。另外,MRI检测结果示,采用镜像疗法进行康复治疗的脑卒中患者,瘫痪肢体所表现出的好转征象与大脑运动区皮质被有效激活存在密切相关性。视觉反馈可对大脑中枢运动、感觉区的皮质电活动产生影响,中枢又具理想的可塑性,这是镜像疗法经视觉反馈可起到有效康复效果的基础[16]。镜像疗法可重复实施,取材方便,操作简单,价格低廉,且极具趣味性,患者有较高尝试和开展热情,故应用价值十分突出[17]。
目前,镜像疗法应用于脑卒中运动功能康复方面的研究以上肢运动功能障碍为主,对卒中后下肢运动功能障碍的研究相对较少。Sütbeyaz等[18]发现,镜像疗法能促进亚急性期脑卒中患者下肢运动功能的恢复。Mohan等[19]发现镜像疗法能提高偏瘫患者的步行能力。镜像疗法在卒中康复中的治疗效果可能与病情及介入时间等多种影响因素有关。本研究发现,镜像疗法组下肢运动、移动、平衡功能评分及日常生活活动能力评分和腘绳肌、股四头肌肌力评分均高于对照组,步态和步行能力评估结果优于对照组,表明镜像疗法可增强病灶侧分布的感觉运动皮质的兴奋性,促进神经功能重组和可塑性改变,进而使下肢功能障碍有效康复。
综上所述,脑卒中后下肢功能障碍康复中应用镜像疗法,可促进下肢运动、移动、平衡功能的恢复,增强日常生活活动能力,改善下肢腘绳肌、股四头肌肌力及步态,提高步行能力。

