不同入路腹腔镜右半结肠切除术治疗结肠癌的临床效果比较
伍汉强,郑小明,冯平,张清,侯碧盈
结肠癌是我国常见的消化道恶性肿瘤,当前外科手术治疗仍然是结肠癌的主要治疗手段。目前腹腔镜右半结肠切除术在国内外均已普及,但是,由于腹腔镜操作的复杂性和右半结肠切除术要求复杂的解剖,因此发展相对滞后[1];特别是手术入路,目前仍存在不少争议。现回顾性分析医院普通外科施行尾侧入路腹腔镜右半结肠癌根治切除术病例资料,比较尾侧入路腹腔镜右半结肠切除术28例与同期完全中间入路腹腔镜右半结肠切除术30例的临床疗效及安全性,报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2014年3月-2017年3月肇庆市第一人民医院普通外科收治的行尾侧入路腹腔镜右半结肠切除术患者28例(A组)与同期完全中间入路腹腔镜右半结肠切除术的患者30例(B组)临床资料。病例选择标准:(1)术前病理检查证实为右半结肠癌,评估临床分期Ⅰ~Ⅲ期、肿瘤直径<10 cm;(2)术前未发现手术禁忌证;(3)研究经医院医学伦理委员会审核批准,患者术前知情同意参与本次研究。排除标准:(1)并发急性梗阻或急性穿孔的急诊手术患者;(2)合并其他部位恶性肿瘤患者;(3)结肠癌术后复发再次手术者;(4)继往有腹部手术史或化疗史者;(5)ASA分级>Ⅲ级者;(6)既往有溃疡性结肠炎或克罗恩病病史者。2组患者一般资料比较差异无统计学意义(P>0.05)。见表1。

表1 2组患者一般资料比较
1.2 方法 2组均严格遵循肿瘤操作的非接触原则、整块切除、切除足够的长度和清扫足够的淋巴结。A组麻醉后成功后在脐下5 cm做一长1.0 cm的纵行切口,建立气腹,10 mm Trocar,置入腹腔镜为观察孔,左侧锁骨中线肋缘下3 cm处做一12 mm切口为主操作孔,左侧反麦氏点做5 mm切口作为副操作孔,助手操作孔分别与左侧对称,分别置入5 mm Trocar。头低足高,向左侧倾斜15°,显露小肠系膜与后腹膜黄白交界线的膜桥,切开膜桥进入Toldt间隙并拓展游离,右侧至升结肠的结肠旁沟系膜,左侧至肠系膜上静脉左侧,上至胰头及十二指肠降部上段,在结肠系膜与小肠系膜之间的膜桥切开进入已拓展的Toldt间隙,使之会师,以回结肠动静脉、肠系膜上静脉作为解剖标志切开肠系膜,于根部切断回结肠动静脉。进一步向上游离解剖外科干,以肠系膜上静脉左侧为解剖标志,并于肠系膜上静脉右侧分别结扎手术范围相应的血管。然后转向横结肠上方,于胃大弯侧边缘血管弓外(扩大右半结肠癌根治术时在弓内)离断胃结肠韧带,与右结肠后间隙会师。于上腹部正中行一长4~5 cm切口,在体外完成肠管的切断及回肠、横结肠侧侧吻合。B组于回结肠血管投影的下方切开肠系膜进入Toldt间隙并拓展,于肠系膜上静脉右侧高位离断回结肠血管,相应的血管沿肠系膜上静脉左侧清扫周围淋巴结,与向右侧拓展Toldt间隙同步进行,余操作同A组。
1.3 观察指标 比较2组手术情况(手术时间、术中出血量、清扫淋巴结数目、术后排气时间)、总住院时间及并发症发生情况等。
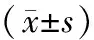
2 结 果
2组均顺利完成手术。A组术中出血量少于B组、手术时间短于B组,差异均有统计学意义(P<0.01);2组术中清扫淋巴结数目、术后排气时间、总住院时间比较差异均无统计学意义(P>0.05)。见表2。2组均未发生切口感染、吻合口瘘、腹腔感染等术后并发症。

表2 2组患者术中、术后情况比较
3 讨 论
腹腔镜下右半结肠癌根治术的要点在于严格遵守Turnbull的不接触隔离技及全结肠系膜切除(CME),其原则在于彻底清扫淋巴结,足够的切缘,并维持胚胎解剖学外科平面,从而保证肿瘤及周围组织的整块切除[2]。目前,很多学者认为中间入路,先结扎血管,再处理肠管,同时不接触和挤压瘤体,可降低肿瘤细胞播散可能及做到无瘤原则[3]。由于回结肠血管解剖位置相对固定,变异较小,一般位于十二指肠水平的下缘,因此中间入路于回结肠血管投影的下方切开肠系膜进,容易进入Toldt间隙,易完成手术[4]。虽然中间入路已经得到了很多学者的认可,但对手术者技术水平要求较高,特别是肥胖患者,由于体内脂肪堆积多,难以充分暴露肠系膜相关血管,容易走错手术层面,从而增加手术操作的难度、手术时间延长[5]。同时中间入路操作复杂,不但术者需要通过较长的学习曲线来掌握操作,而且对助手的熟悉操作也有较高的要求。因此对于年轻的外科医师及腹腔镜初学者如何缩短腹腔镜下右半结肠癌根治术的学习曲线,降低手术难度,减少术中出血量,使手术更加安全有效的一系列问题成为大家关注的热点。Taihei等[6]首次报道了腹腔镜尾侧腹侧中间入路的右半结肠癌根治术。邹瞭南、刘瑶瑶等[7-8]研究表明,尾侧入路法腹腔镜右半结肠癌根治性切除术是安全、可行的,符合肿瘤学根治原则。在缩短外科医师腹腔镜右半结肠癌根治性术的学习曲线和保障手术安全方面会提供有益的帮助。池畔等[9]认为采用尾侧入路先行背侧分离至胰头,再行腹侧D3清扫淋巴结,可能更易掌握。本研究尾侧入路法手术的出血量及手术总时间明显优于完全中间入路。而在扫淋巴结数目、排气时间、总住院时间与完全中间入路相比并无差异。因此,笔者认为尾侧入路法容易掌握,更易形成标准化术式,值得在临床上推广,但其长期疗效仍需要进一步的大样本多中心的对照研究来证实。
综上所述,各种入路的腹腔镜右半结肠癌根治术各有优缺点,在术前充分熟悉相关血管的解剖及变异情况,并结合患者BMI指数、肿瘤位置、准确的临床分期,详细评估腹腔镜手术的适应证,选择较为理想的手术方式,术中应严格遵循恶性肿瘤根治性原则及CME原则,始终在正确的手术平面下进行操作。如果出现了走错手术层面、出血、视野难以暴露等特殊情况,应及时调整入路方式,甚至中转开腹,以达到最安全、有效的治疗手段。

