全腔镜下手术治疗对分化型甲状腺癌患者围术期指标、炎性因子及认知功能的影响
曾兴玲,夏旭良,江志强
甲状腺癌是人体发病率最高的内分泌器官肿瘤,占全身恶性肿瘤的1%~1.5%[1]。甲状腺癌按组织学特点可分为分化型和未分化型,其中以分化型甲状腺癌(differentiated thyroid carcinoma, DTC)最为常见,约占甲状腺癌的90%,主要包括甲状腺乳头状癌、滤泡状癌[2]。DTC与其他类型肿瘤相比,发病较为缓慢,病程较长,恶性程度低,因此治疗效果较好,手术是其主要治疗方法[3]。与传统开放性手术比较,全腔镜下手术具有切口隐蔽、术后美观等优势,可有效改善患者术后心理健康状况[4]。故本研究通过回顾性分析全腔镜下手术治疗对DTC患者围术期指标、炎性因子及认知功能的影响,以期为临床治疗提供参考。
1 资料与方法
1.1一般资料 选择本院2018年6月—2020年6月收治的经临床及病理检查确诊的94例DTC临床资料。纳入标准:①肿瘤直径≤2 cm;②临床资料完整;③无意识障碍;④单发病灶,且局限于一侧腺叶内。排除标准:①合并其他恶性疾病者;②术前行放化疗及内分泌治疗者;③合并高血压病、糖尿病、先天性心脏病者;④合并肝、肾功能不全者;⑤不耐受麻醉及手术者。94例根据不同的手术方式分为研究组58和对照组36例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医院伦理委员会批准。
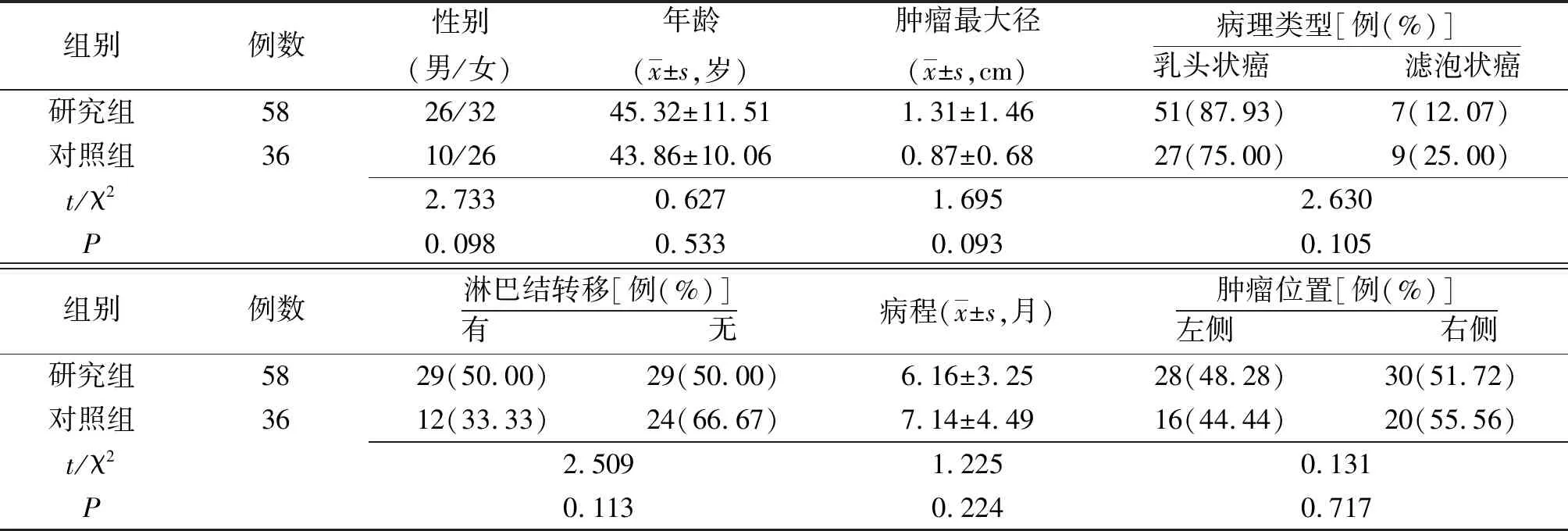
表1 不同方法治疗的分化型甲状腺癌两组一般资料比较
1.2治疗方法 对照组采用传统开放手术治疗:取仰卧位,常规消毒铺巾,全麻,于胸骨上窝颈部横纹做一长6~8 cm切口,充分暴露甲状腺叶,切除患侧甲状腺,清扫中央区淋巴结,术后常规放置引流管。研究组采用全腔镜甲状腺切除术:取仰卧位,肩部垫高,常规消毒铺巾,气管内插管全麻;采用胸前壁、乳晕手术入路。用注射器接9号针头,抽配好的肾上腺素做胸骨前皮下组织浸润注射。在胸骨前平两乳头连线中点做10 mm切口,在左右侧乳晕内上缘分别作12 mm和5 mm弧形切口,深达皮下深筋膜层。分别置入3个Trocar和镜头,以 10 mm 切口处作为观察孔,充入二氧化碳建立操作空间,另外两孔作为操作孔。从深浅筋膜间隙进入,用电勾和分离钳游离甲状腺缘平面两侧至胸锁乳突肌内缘与乳头连接的三角形区域,用超声刀切开颈白线和病变侧颈前肌层,再切开甲状腺外层被膜。用分离钳提起肿瘤下极,用超声刀切开甲状腺包膜自下而上钝、锐性分离,将瘤体及周围部分腺体组织完全游离,紧贴腺体切除相应甲状腺上动静脉、中静脉、上动静脉,切除患侧甲状腺+峡部。术后常规放置引流管。
1.3观察指标 ①比较两组患者手术时间、术中出血量、淋巴结清扫数目及术后引流量等围术期指标。②比较两组患者术前及术后24 h炎性因子变化情况。白细胞介素-6(IL-6)、C反应蛋白(CRP)和肿瘤坏死因子-α(TNF-α)采用酶联免疫吸附法检测,试剂盒由上海莱尔生物科技公司提供,具体操作严格按照说明书执行。③比较患者两组术前及术后24 h三碘甲状腺原氨酸(T3)、甲状腺素(T4)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)水平;分别于患者手术前后第2日空腹抽取静脉血 3 ml,采用荧光免疫分析法检测上述甲状腺功能指标,试剂盒由南京建成生物科技有限公司提供。④采用简明精神状态检查量表(mini-mental state examination, MMSE)评定两组患者术后24 h认知功能,采用视觉模拟评分法(visual analogue scale, VAS)评定两组患者术后24 h疼痛程度。MMSE评定内容包括注意力、计算能力、时间、地点定向能力等,总分30分,分数越高提示患者认知能力越好。VAS评分总分10分,0分表示无疼痛,10分为疼痛剧烈,评分越高提示疼痛强度越大。⑤比较两组患者术后声音嘶哑、低钙血症等并发症发生及术后随访2个月复发情况。

2 结果
2.1两组围术期指标比较 研究组手术时间较对照组长,术后住院时间明显短于对照组,术中出血量、术后引流量明显少于对照组,组间比较差异有统计学意义(P<0.01);但两组淋巴结清扫数目比较差异无统计学意义(P>0.05),见表2。
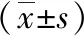
表2 不同方法治疗的分化型甲状腺癌两组围术期指标比较
2.2两组炎性因子水平比较 术后24 h,两组TNF-α、CRP、IL-6水平均较术前明显升高,且研究组TNF-α、CRP、IL-6水平明显低于对照组,组间比较差异有统计学意义(P<0.01),见表3。
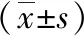
表3 不同方法治疗的分化型甲状腺癌两组术前术后炎性因子水平比较
2.3两组甲状腺功能指标水平比较 术后24 h,两组T3、FT3、T4及FT4水平均较术前明显降低,且研究组T3、FT3、T4及FT4水平显著低于对照组,组间比较差异有统计学意义(P<0.01),见表4。
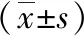
表4 不同方法治疗的分化型甲状腺癌两组术前术后甲状腺功能指标水平比较
2.4两组术后MMSE评分、VAS评分比较 术后24 h研究组MMSE评分显著高于对照组,VAS评分显著低于对照组,组间比较差异有统计学意义(P<0.01),见表5。
表5 不同方法治疗的分化型甲状腺癌两组术后MMSE评分、VAS评分比较分)
2.5两组术后并发症及复发情况比较 研究组术后并发症总发生率为22.41%,对照组术后并发症总发生率为25.00%,组间比较差异无统计学意义(χ2=0.083,P=0.773),见表6。术后随访2个月,两组均未出现复发。
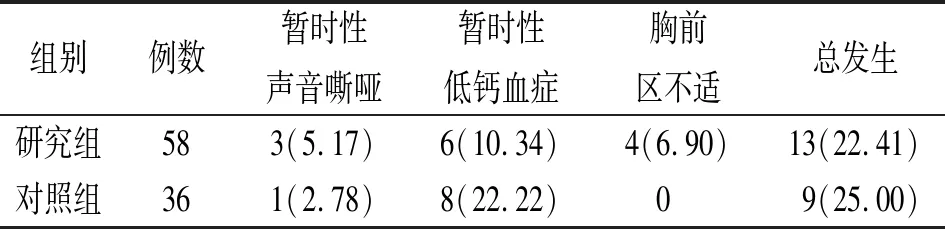
表6 不同方法治疗的分化型甲状腺癌两组术后并发症情况比较[例(%)]
3 讨论
甲状腺癌属于恶性肿瘤,甲状腺增大或结节为常见症状,表现为甲状腺内质硬结节,可随吞咽上下移动[5]。射线照射、病毒感染或家族遗传均可为DTC发生诱因,尤其是有放射性接触史人群,可升高DTC的发病率[6]。DTC恶性程度虽低,但大部分患者可合并颈部淋巴结转移,使患者5年生存率降低和总生存期明显缩短[7]。传统开放性甲状腺患侧切除术联合淋巴结清扫术可有效降低DTC的病情进展,延长患者生存期,但有研究通过分析DTC治疗效果发现,开放性甲状腺切除术可能会损害患者喉返神经,且患者远期复发率、肿瘤进展率仍较高[8]。本研究对DTC的不同手术治疗效果进行分析,以期为改善甲状腺癌患者临床结局提供参考。
全腔镜甲状腺切除术减小了手术创面,提高了术后切口的美容程度;且全腔镜手术的创伤较小,在手术过程中可清晰观察局部甲状腺腺叶组织、喉返神经等解剖结构,在气体形成压力下可提高对喉返神经的保护作用[9-10]。Jeon等[11]研究发现,全腔镜甲状腺切除术对于局部甲状腺腺叶组织的切除完整率较高,提高了淋巴结组织的完全清扫率。Lee等[12]分析了全腔镜手术治疗甲状腺癌的临床效果,认为全腔镜手术可有效缩短患者住院时间,加快术后恢复速度。本研究发现,研究组手术时间总体较长,但术中出血量明显减少,提示全腔镜甲状腺切除术可减少手术过程中的创伤,避免手术过程中因操作粗糙导致的局部创面渗血,但该术式操作时间较长,这主要是因为操作的精细程度较高,并与手术医生的经验有一定关系[13-14]。此外本研究还发现,研究组术后24 h VAS评分较对照组低,与Aoyama等[15]研究报道相符。提示全腔镜甲状腺切除术可减轻患者术后疼痛,因为全腔镜甲状腺切除手术切口较小,故对术后疼痛的影响极大降低[16]。
DTC患者术后易发生甲状腺功能减退,导致患者出现抑郁、萎靡不振、记忆力减退等症状,刘庆等[17]认为低甲状腺素水平与上述症状的发生密切相关。本研究显示,术后24 h研究组甲状腺功能指标明显降低,且与对照组比较差异显著;术后24 h研究组MMSE评分高于对照组,说明全腔镜手术对患者术后认知功能损害较小,可能患者认知功能改变与机体甲状腺功能具有一定关系。TNF-α、CRP及IL-6等炎性因子是评估患者术后炎性反应程度的有效指标[18]。IL-6是一种细胞因子,由单核-巨噬细胞系统产生及分泌,可刺激参与免疫反应的细胞分化、增殖并提高其功能。CRP、TNF-α是评估患者术后炎性反应程度的指标,其上升能够导致患者术后机体炎性反应的激活,增加组织脏器损伤的风险。本研究结果显示,术后24 h研究组TNF-α、CRP、IL-6水平均低于对照组,与李思齐等[19]报道结果一致。提示全腔镜手术对机体炎性反应的抑制效果更为显著。两组术后总并发症发生率比较无明显差异,且术后随访2个月均未出现复发,表明全腔镜甲状腺切除术具有一定的临床安全性。
综上所述,采用全腔镜甲状腺切除术治疗DTC患者效果显著,可有效减少术中出血量,减轻术后疼痛,降低术后炎性因子水平,有利于改善术后认知功能,且安全性好。

