胸腰段脊柱骨折合并脊髓损伤前路减压与后路减压治疗的效果对比观察
曹 望,周志宏
(湖南省益阳市中心医院,湖南 益阳 413000)
胸腰椎段脊柱骨折合并脊髓损伤一般指胸11至腰2节段脊柱骨折所合并的脊髓损伤,属骨科临床常见及多发病,目前治疗该病尚无统一手术途径与方法,因此笔者选取收治的胸腰段脊柱骨折合并脊髓损伤患者60例为研究对象,对比分析前后路减压治疗的应用及其效果。现报告如下。
1 资料与方法
1.1一般资料:选取我院2018年11月~2019年11月收治的胸腰段脊柱骨折合并脊髓损伤患者60例为研究对象,按手术方式的不同分为后路组与前路组各30例。后路组男15例,女15例;平均年龄(42.8±3.6)岁,按ASIA分级,分为A级12例、B级8例、C级5例、D级5例;前路组男16例,女14例;平均年龄(42.2±4.5)岁,按ASIA分级,分为A级12例,B级8例,C级6例,D级4例,两组患者的性别、年龄及病程等一般资料比较差异无统计学意义(P>0.05)。具有可比性。纳入标准:所有患者均行影像学检查确认符合胸腰段脊柱骨折合并脊髓损伤诊断标准,能与医患人员正常沟通,无语言障碍;经家属及本人同意,并签订知情同意书;排除标准:哺乳期妇女及孕妇;有精神障碍无法配合调查研究。本次研究经过本院医学伦理委员会同意。
1.2方法:后路组患者行后路减压治疗,取卧位,同时全身麻醉,切口逐步将皮下组织分离,暴露伤椎,C臂机辅助将椎弓根钉打入伤椎,同时切除伤椎椎板,根据脊椎受压情况,将Ⅰ型椎管放入骨折块复位,并彻底清除髓,连接棒与椎之间的连接处理,随后对脊柱内侧矫正,C臂机透视下确定位置,并关闭切口。前路组患者行前路减压治疗,患者取右卧位并进行麻醉,方法与后路组相同,并根据不同阶段的骨折进行切口,沿走行向下切口,并分离肋骨筋膜,将12肋间神经血管结扎,并推开腹部切口暴露腹膜,同时将椎前宽8 mm的骨槽做好植骨床,将锥钉打入并彻底清除碎骨块,同时实施前方减压处理,并确定无受压后将椎体螺钉打入,并安装前路内固定矫正器C臂机下进行位置固定,并将切口关闭。
1.3观察指标:观察、对比两组患者临床手术指标(手术时间、出血量、融合时间、住院时间)以及患者触觉评分、运动评分及伤椎高度。ASIA分级评分标准:人体左右特定关键肌,满分为100分,每组关键肌5分;触觉评分分股人体关键点进行评分,满分56分,消失0分,异常1分,正常2分。


表1 两组患者手术指标比较
2 结果
2.1两组患者手术指标比较:观察组患者临床手术指标明显优于对照组,差异有统计学意义(P<0.05)。见表3。
2.2两组患者恢复情况比较:前路组患者触觉评分、运动评分及伤椎高度显著优于后路组,差异有统计学意义(P<0.05)。见表2。
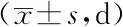
表2 两组患者恢复情况比较
3 讨论
近几年,随着交通业以及建筑业的快速发展,骨折的发病率也逐年升高,胸腰段骨折为常见的骨折损伤[1-4]。患者会因骨髓嵌入椎管内导致患者出现椎管狭窄,影响患者的运动,同时,生活质量受到影响[5-8]。临床上一般采用后路减压时进行骨折的稳定,并维持脊椎的正常结构,但无法彻底清除骨髓,前方受压效果不理想,前路减压手术能够在直视的条件下,将椎管内的碎骨彻底清除,有效地减除脊柱受前路减压模式,能够完成椎体内的固定以及肢体恢复,有利于脊椎的恢复[9-10]。
本研究显示,后路组临床手术指标均高于前路组,差异有统计学意义(P<0.05);前路组患者触觉评分、运动评分及伤椎高度显著优于后路组,差异有统计学意义(P<0.05)。
综上所述,在胸腰段脊柱骨折合并脊髓损伤治疗中,应用前路减压治疗虽术中时间较长,但后期的椎体功能改善方面较后路治疗优势明显,有利于患者的预后,值得临床推广。

