皮肌炎相关肺炎1例报道*
李美红,袁 捷,刘国庆,赵一丁,闫小宁,陈 乐
(陕西省中医医院皮肤科,西安 710003)
2020年新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)在全球范围内造成较大影响,皮肌炎相关肺炎(dermatomyositis pneumonia,DMP)在临床与实验室检查等多个方面与COVID-19有相似点,容易造成误诊。现将本院收治的1例DMP报道如下,为临床鉴别两种疾病提供参考。
1 病例资料
患者,女,68岁,主因“面部、颈部、双手水肿性红斑伴乏力3月余”于2020年2月3日收住陕西省中医医院皮肤科。入院专科检查:面部弥漫性水肿性紫红斑,界限欠清,双眼睑肿胀,颈部“V”字区水肿性红斑,界限欠清。双手手背肿胀性红斑,界限清,部分红斑上伴有鳞屑,难以刮除,Gottron征阳性,雷诺征阳性,四肢肌力4级,见图1~3。
患者自觉起卧、下蹲及站起乏力,吞咽困难,无咳嗽咳痰,无关节痛,无发热,否认光敏感。家族中母亲因“宫颈癌”去世,父亲因“食道癌”去世,兄长患有“前列腺癌”。否认住院前武汉市及周边地区、或其他有病例报告社区的旅行史或居住史,否认与COVID-19感染者(核酸检测阳性者)有接触史,否认曾接触过来自武汉市及周边地区,或来自有病例报告社区的发热或有呼吸道症状的患者,否认聚集性发病史。

图1 面颈部皮损
心肌酶谱:肌酸激酶(CK)476 U/L,乳酸脱氢酶(LDH) 277 U/L,肌红蛋白(Mb) 423 μg/L;自身抗体:抗核抗体ANA阴性,Ro-52抗体阳性;胸部CT:双肺实质可见多发斑片状高密度影及稍高密度影(图4);血细胞分析:白细胞4.79×109/L,淋巴细胞1.07×109/L;超敏C反应蛋白(hs-CRP):2.18 mg/L;D-二聚体:1.60 μg/mL。肿瘤系列:癌胚抗原(CEA )17.39 ng/mL;腹部B超+妇科B超:胆囊、子宫切除术后。其余均未见明显异常。
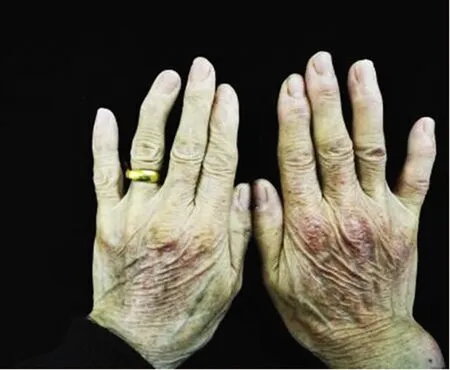
图2 手背部皮损
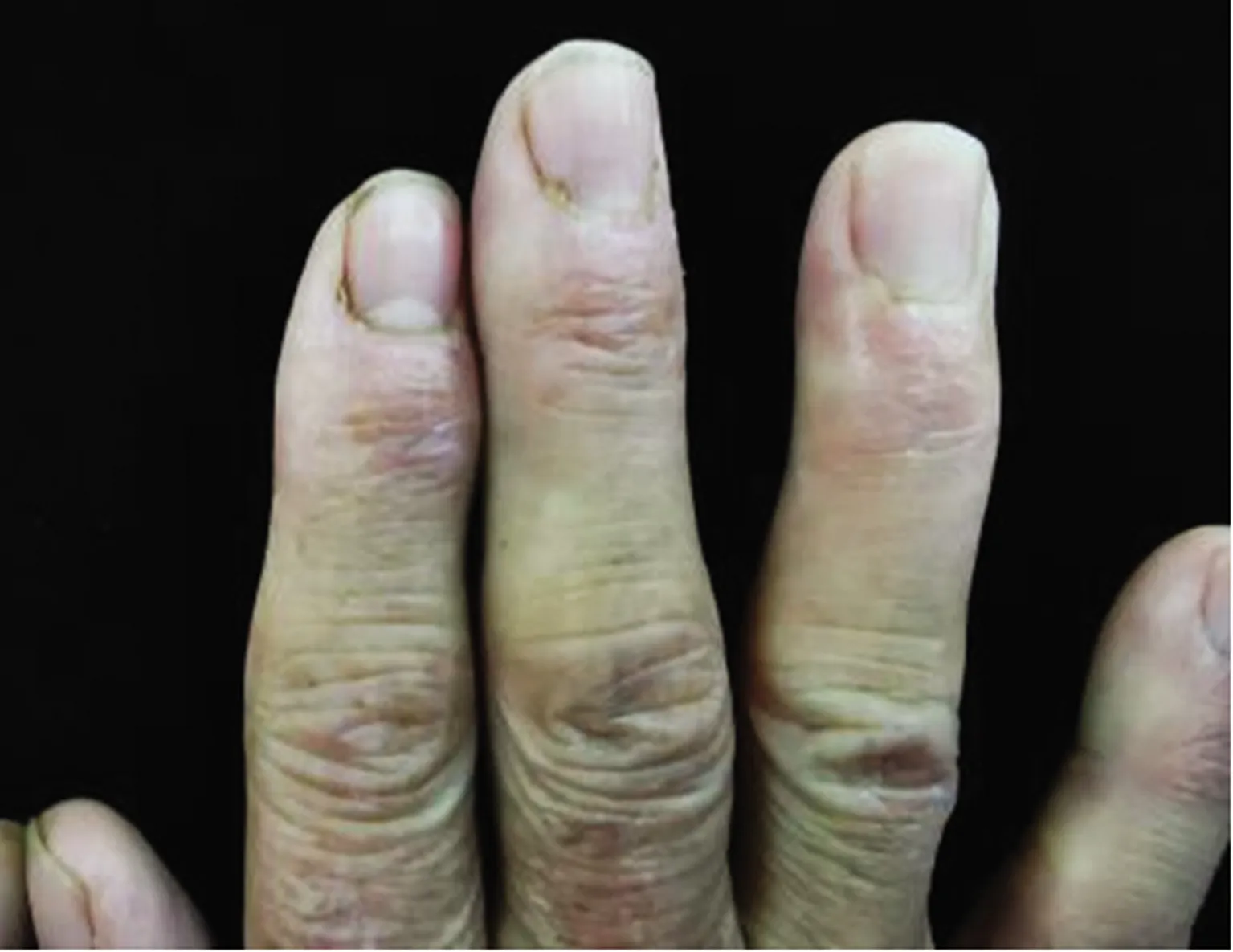
图3 Gottron征
患者入院后静脉滴注复方氨基酸注射液、复方甘草酸苷注射液、参附注射液,并每天口服甲泼尼龙片24 mg。在完善入院检查及检验过程中,因胸部CT具有COVID-19影像学特征(图4),经专家会诊高度疑似COVID-19,转至定点医院行病毒核酸测定,2次测定(间隔24 h)均为阴性。因患者影像学及各项实验室检查不能明确排除COVID-19,经定点医院院内专家会诊,诊断为COVID-19疑似病例,居家隔离观察14 d后直到发稿日无发热、咳嗽等其他COVID-19典型临床症状。
经治疗患者面部水肿逐渐消退,紫红斑部分消退,吞咽困难症状减轻,乏力症状改善不明显。复查CT炎症较治疗前轻度吸收,见图5。
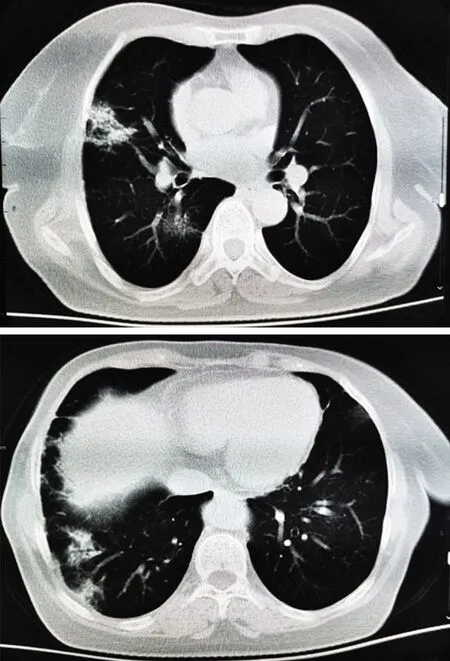
图4 治疗前胸部CT图像
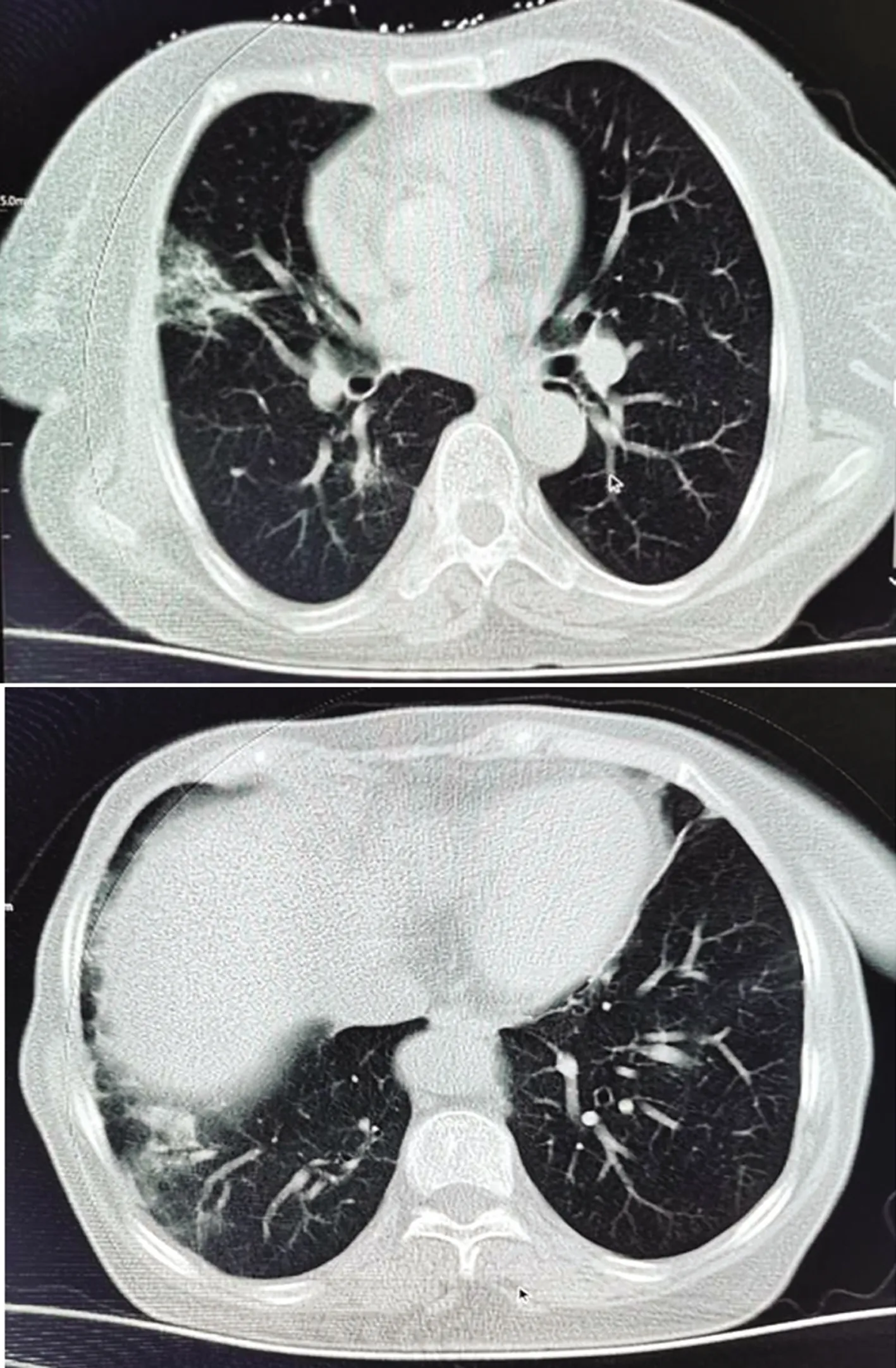
图5 治疗后胸部CT图像
2 讨 论
我国《新型冠状病毒肺炎诊疗方案(试行第六版)》[1]鉴别诊断中,皮肌炎是方案中明确提出的唯一需与COVID-19鉴别的皮肤病,肺炎是皮肌炎最为常见的也是最为严重的并发症,与COVID-19有很多的相似之处,但目前尚缺乏具体经验,未具体明确COVID-19与DMP的不同。做好COVID-19与DMP的鉴别诊断,避免DMP误诊及COVID-19漏诊,具有非常重要的现实意义。可从以下几个方面进行鉴别。
2.1 病原学特点
COVID-19是由2019-nCoV感染导致的,该病毒为β属的冠状病毒,对紫外线和热敏感,56 ℃时30 min、乙醚、75%乙醇、含氯消毒剂、过氧乙酸和氯仿等脂溶剂均可有效灭活病毒。传播方式以飞沫传播、接触传播为主,少数可以经气溶胶和消化道传播。DMP是一种主要影响皮肤、肌肉和肺的自身免疫性疾病[2]。该病病因至今尚不完全明确,可能与遗传、肿瘤、紫外线、吸烟、药物、感染相关[3]。
2.2 流行病学史
COVID-19:(1)发病前14 d内有武汉市及周边地区、或其他有病例报告社区的旅行史或居住史;(2)发病前14 d内与COVID-19感染者(核酸检测阳性者)有接触史;(3)发病前14 d内曾接触过来自武汉市及周边地区,或来自有病例报告社区的发热或有呼吸道症状的患者;(4)聚集性发病史。DMP无上述特征。
2.3 临床表现
COVID-19:可有发热、咳嗽、呼吸困难等呼吸道症状,且常为首发症状,常伴有乏力。各年龄组均可发病,且急性发病,进展迅速。DMP:可有发热、咳嗽、呼吸困难等呼吸道症状[4],但往往起病隐匿,肺部受累严重,但病初并不出现明显呼吸道症状[5]。首发症状往往表现为全身乏力及肌肉疼痛,其次为雷诺现象等,皮肤损害中,Gottron征是DMP特有的。面部以上眼睑为中心特殊的水肿性紫红色斑也具有诊断意义。成人DMP在40~60岁时高发,男女发病率约为1∶2。DMP多为逐渐发病,少数急性发病,进展迅速。
2.4 实验室检查
COVID-19:肌电图无特征性改变。外周血白细胞计数正常或减少,淋巴细胞计数减少,可有肝酶、乳酸脱氢酶、肌酸激酶和肌红蛋白升高,可有C反应蛋白(CRP)和红细胞沉降率升高,降钙素原正常,严重者D-二聚体升高。实时荧光RT-PCR检测2019-nCoV核酸特异性高,但因可能出现假阴性,一般需要进行多次检测(≥2次),2次检测间隔时间不小于24 h。临床上有一部分患者虽然有典型临床表现及影像学表现,但病毒核酸检测阴性。DMP:肌电图呈现肌原性改变[6]。可出现醛缩酶增高,其他可同COVID-19。实时荧光RT-PCR检测2019-nCoV核酸阴性。
2.5 胸部影像学表现
两种疾病早期胸部CT表现极其相似,呈现多发小斑片影及间质改变,临床不易鉴别,见图6、7。COVID-19:早期呈现多发小斑片影及间质改变,以肺外带明显;进而发展为双肺多发磨玻璃影、浸润影,严重者可出现肺实变,胸腔积液少见。DMP:可呈现多发小斑片影及肺间质改变,严重者可出现继发感染、肺不张及肺气肿,常出现少量胸腔积液[7-9]。
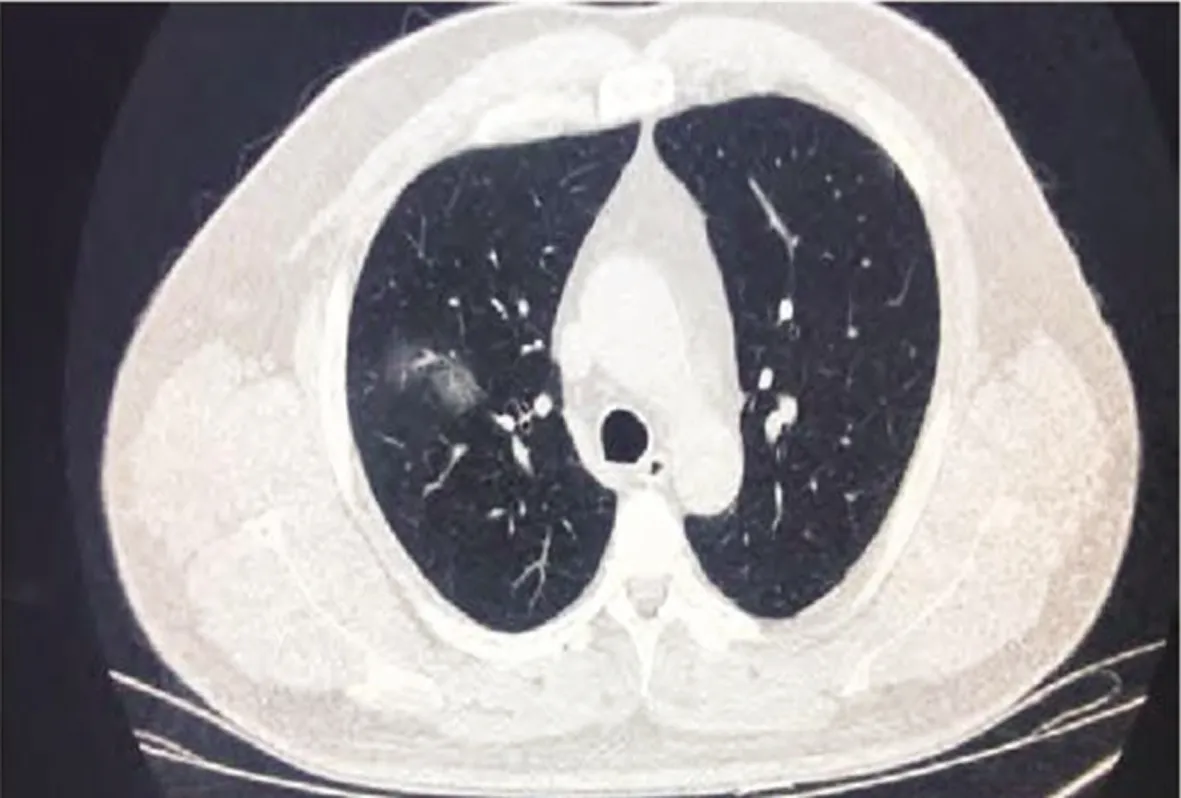
图6早期无症状COVID-19患者胸部CT图像
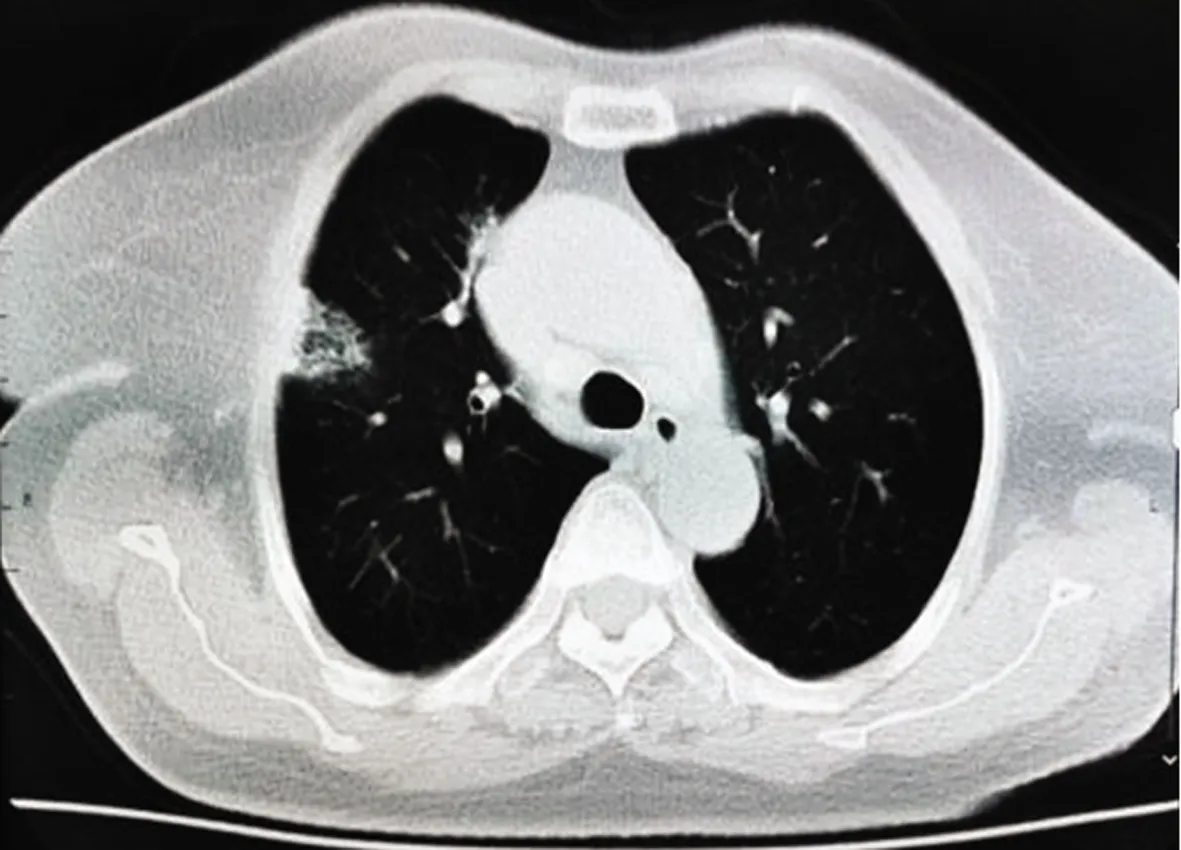
图7患者胸部CT图像
2.6 治疗反应
COVID-19:在对症支持治疗基础上,抗病毒治疗有效,如α-干扰素雾化、口服洛匹那韦/利托那韦、磷酸氯喹、阿比多尔等;不推荐使用糖皮质激素作为常规用药。DMP:糖皮质激素虽然有诸多不良反应,但仍然是一线治疗药物[10]。病情严重的患者或对糖皮质激素治疗抵抗的患者可换用或联用免疫抑制剂、生物制剂[11]、血浆置换[12]等。氯喹和羟氯喹有一定的疗效。
2.7 预后
COVID-19:多数患者为轻症并可痊愈。重症病例进展迅速,多在1周后出现呼吸困难,严重者快速进展为急性呼吸窘迫综合征、脓毒症休克、难以纠正的代谢性酸中毒和凝血功能障碍。
DMP:可分为急性进展型、慢性进展型和无症状型。急性进展型病情最重,平均生存期短,可在 1~2 个月内死于呼吸衰竭[13]。其余两型病情进展缓慢。
COVID-19与DMP从临床表现、实验室检查、影像学检查方面有太多的相似,如表现为发热、咳嗽、呼吸困难等呼吸道症状;都可出现急性发病、进展迅速的发病过程;可有外周血白细胞计数正常或减少,淋巴细胞计数减少,肝酶、乳酸脱氢酶、肌酸激酶和肌红蛋白增高、CRP、红细胞沉降率、D-二聚体升高等实验室检查异常;胸部CT检查均可呈现多发小斑片影及肺间质改变等。但仍然在有些方面有显著的不同,如流行病学方面的疫区及相关人员接触史;病原学检查实时荧光RT-PCR检测2019-nCoV核酸阳性特征;临床以呼吸道症状还是皮炎、肌炎为首发症状;实验室检查中肌电图表现的不同;治疗方法及治疗反应、预后的明显差异等。
COVID-19目前在中国按甲类传染病处理,为保证核酸检查的准确性,需要至少间隔24 h连续做2次病毒核酸测定,这也就意味着核酸检测至少需要24 h后才能确定是否异常,且阳性率受限,核酸检查阴性并不能完全排除2019-nCoV感染的可能。由于大多数COVID-19感染者潜伏期内并不一定出现发热、咳嗽等肺炎症状,影像学检查在早期诊断和评估病程中变得至关重要。目前认为CT检查是临床筛检及诊断COVID-19的首选方法之一。但对这两种疾病来说,出现CT检查难以鉴别的情况下,应结合上述鉴别要点,对患者进行初步临床诊断,避免DMP误诊及COVID-19漏诊,从而及时有效地对患者进行治疗。另外,定点医院的会诊专家除呼吸重症专业外,还需要皮肤科专家的参与,以确保诊断的准确性。

