单侧甲状腺全切术与次全切术治疗甲状腺多发结节患者的效果比较
刘俞兵
摘要:目的 分析甲状腺多发结节患者使用甲状腺全切术、次全切术治疗的临床效果。方法 抽取46例甲状腺多发结节患者,均源自于2020年8月~2021年8月xx医院收治,根据手术措施的不同分为对照组及研究组,各23例,对照组接受甲状腺次全切治疗,研究接受甲状腺全切术,就患者甲状腺功能、手术状况、住院时间、并发症及复发状况组间比较。结果 研究组患者者FT3、FT4指标、手术状况各指标、并发症风险及复发率均低于对照组,TSH指标高于对照组,且住院时间短于对照组,差异有统计学意义(P<0.05)。结论 对于甲状腺多发结节患者应用甲状腺全切术具有积极意义,可有效降低复发率,改善甲状腺功能。
关键词:甲状腺功能;甲状腺多发结节;甲状腺全切术;甲状腺次全切术
【中图分类号】R653 【文献标识码】A 【文章编号】1673-9026(2021)15--01
甲状腺结节是临床上较多见的内分泌疾病,可发生于各年龄段,好发于中年女性为主,近年来该病发生率呈逐年上升趋势发展[1]。甲状腺结节的发病因素及临床表现相对繁杂,可单发也可多发,其中以多发性较多见。甲状腺多发性结节患者随着病情进一步发展,对结节间血管造成压迫,导致血供不足从而引发变性坏死、纤维化、坏死或囊性病变,最终引发甲状腺自身免疫性疾病,对患者的生活质量、机体健康构成极大的威胁[2-3]。现如今,临床针对该病主要采取外科手术治疗,主要包含甲状腺全切术、次全切术治疗,本文就甲状腺多发结节患者应用甲状腺全切术、次全切术治疗的临床效果进行分析,结果如下。
1 资料与方法
1.1 一般资料
抽取46例甲状腺多发结节患者,均源自于2020年8月~2021年8月xx医院收治,根据手术措施的不同分为对照组及研究组,各23例,对照组男9例,女14例,年龄40~70岁,平均(49.52±2.42)岁。研究组男10例,女13例,年龄40~70岁,平均(49.48±2.47)岁。均为单侧甲状腺多发结节患者。患者基线资料组间比较,差异无统计学意义(P>0.05)。
1.1.1 入组标准
①入组患者均符合美国甲状腺协会成人甲状腺结节与分化型甲状腺癌只能指南中相关诊断标[4];②具有颈部包块及颈部肿块症状;③经影像学检查证实甲状腺结节数量超过2个;④具有甲状腺全切术与次全切术治疗指征。
1.1.2 排除标准
①伴有甲状腺功能亢进或减退的患者;②伴有其他器官功能障碍;③合并血磷、血钙或凝血功能异常;④伴有认知障碍、精神疾病不能配合实验的患者。
1.2 方法
对照组接受甲状腺次全切治疗,即给予全身麻醉,协助患者选取仰卧位,在胸骨上切迹上方做切口(弧形),根据结节体积制定切口长度。对颈前肌群、颈阔肌及甲状腺外科包膜及固有包膜进行分离,充分暴露患侧甲状腺,分离并结扎上极血管,在对下极血管进行分离、结扎。于气管前隙分离甲状腺,提起甲状腺,首先切除一侧,留一侧甲状腺组织6g左右,保留甲状旁腺、喉返神经周围腺组织。
研究组接受甲状腺全切术,协助患者采取仰卧位,给予全身麻醉,选择颈前领式切口,充分暴露甲状腺,对甲状腺包膜进行分析,首先分离显露甲状腺下血管,缝扎近端甲状腺下血管,由甲状腺外侧自上而下分离,切断、结扎甲状腺中静脉,显露出甲状腺上极血管,近端缝扎甲状腺上血管,横断甲状腺峡部,自气管食管沟旁分离显露甲状腺背侧。同法切除单侧甲状腺叶。
1.3 观察指标
详细记录两组患者甲状腺功能、手术状况、住院时间、并发症及复发状况。①甲状腺功能包含:游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)和促甲状腺激素(TSH)。②并发症包含:喉返神经损伤、甲状旁腺损伤、甲状腺功能减退。
1.4 统计学处理
全文数据均采用SPSS 19.0统计软件进行计算分析,其中均数±标准差(x±s)用于表达计量资料,χ2用于检验计数资料,P决定是否有差异,其中P<0.05表示数据具有统计学意义。
2 结果
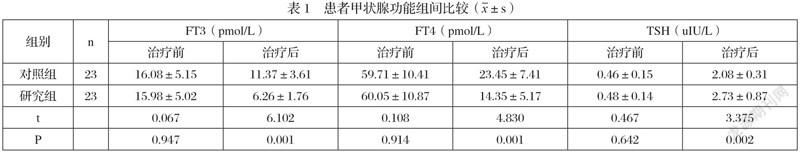
2.1 患者甲状腺功能组间比较
相较与对照组,研究组患者FT3、FT4指标降低,且TSH指标升高,差异有统计学意义(P<0.05),详见表1:
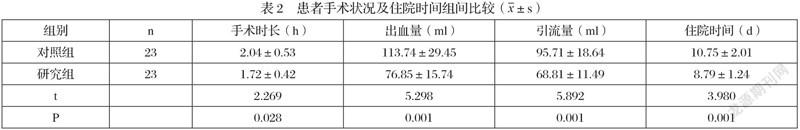
2.2 患者手术状况及住院时间组间比较
相较于对照组,研究组患者手术时长及住院时间明显缩短,且出血量及引流量降低,差异有统计学意义(P<0.05),详见表2:
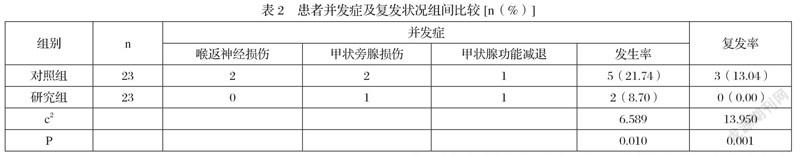
2.3 患者并发症及复发状况组间比较
相较于对照组,研究组患者并发症风险及复发率明显降低,差异有统计学意义(P<0.05),详见表2:
3 讨论
甲状腺结节是临床上较多见的疾病,通常继发于单纯性甲状腺肿、甲状腺炎、甲状腺肿瘤等,可单发或多发,其中以甲状腺多发结节较多见[5]。现如今随着人们生活节奏增加,生活压力、饮食习惯改变,造成该病发生率逐渐增加,其可发生于任何年龄段。该病癌变风险较低,但仍存在一定继发性甲状腺功能亢进或癌变风险,为此,早期接受有效的治疗,在改善预后、避免癌变方面具有积极意义[6]。
临床针对甲状腺多发结节通常采取外科手术治疗,主要方式包含甲状腺次全切除术、甲状腺全切除术,但对于最佳术式问题尚无统一标准。甲状腺次全切术能相对完整的切除病灶,对甲状腺周围组织损伤较小,但术后可能残留病灶,术后具有较高的复发率,难以达到预期的治疗效果[7]。以往临床认为,甲状腺全切术在手术过程中会对喉返神经、甲状旁腺造成损伤,单侧喉返神经损伤会引发声音嘶哑,而双侧喉返神经会引发呛咳、呼吸困难、窒息等严重并发,对患者的机体健康构成极大的影响,为此,在选择手术方案时存在一定顾虑。本次研究结果显示,与对照组相比,研究组患者FT3、FT4指标、手术状况指标、并发症风险及复发率均降低,且TSH指标升高,住院时间缩短,差异有统计学意义(P<0.05)。说明,甲状腺全切术具有良好的临床应用价值,可操作范围小,能有效降低手术时间、出血量,彻底清除病灶,有效改善其治疗效果,避免二次手术的风险。
总而言之,相较于甲状腺次全切,对甲状腺多发结节患者应用甲状腺全切术能有效提升治疗效果,缩短手术时间、减少术中出血量,降低术后并发症及复发风险,促使其快速康复,与此同时,仍需强化术者操作水平,精确掌握切甲状腺解剖学位置,加强术中对喉返神经及甲状旁腺保护,进一步减少并发症风险,具有良好的临床应用前景。
参考文献:
[1] 楊立国,章骏,赵怡,等. 腔镜辅助小切口甲状腺全切除术治疗多发结节性甲状腺肿疗效及对患者甲状腺功能和炎症反应的影响[J]. 陕西医学杂志,2021,50(5):568-571,582.
[2] 庞毅,孟祥朝,郭春利,等. 甲状腺全切除术与甲状腺次全切除术治疗多发结节性甲状腺肿的Meta分析[J]. 天津医药,2019,47(8):862-868.
[3] 王乃金,应浩杰,史进,等. 甲状腺全切术与次全切术治疗甲状腺多发结节患者 临床疗效及预后效果对比分析[J]. 河北医学,2019,25(8):1368-1371.
[4] 曹宏泰,韩继祥,张冬红,等. 甲状腺全切除术治疗多发结节性甲状腺肿的Meta分析[J]. 中南大学学报(医学版),2014,39(6):625-631.
[5] 李国强. 甲状腺全切除术治疗双侧多发结节性甲状腺肿67例报告[J]. 医药论坛杂志,2017,38(6):82-83.
[6] 林加宝,徐小盛,张霄鹏,等. 全甲状腺切除术的手术指征与安全性探讨[J]. 浙江临床医学,2016(1):102-103.
[7] 高寒,姜军,杨新华,等. 探讨甲状腺全切除术在甲状腺良性疾病治疗中的价值[J]. 重庆医科大学学报,2014,39(11):1672-1674.

