采用足舟骨外移截骨并周围关节融合治疗Müller-Weiss病的疗效分析
刘彦勋 涂益鸿 彭浩
Müller-Weiss病是一种自发的以足舟骨坏死、变性为特征的足部疾病,好发于中老年人,常见双足发病,以女性居多,主要表现为中足的疼痛[1-2]。负重时持续性中足疼痛,体格检查可发现中足背侧肿胀、隆起,前足外展,后足内翻,足弓塌陷,跗横及距下关节活动受限。X线片表现为足舟骨外侧部的压缩、碎裂及距舟、舟楔关节骨性关节炎改变[3]。但是该病发病原因不明确,早期临床症状轻,到专科治疗时多已出现明显畸形及骨性关节炎,需植骨融合治疗。杨镔等[4]认为足舟骨切除取整块髂骨植骨重建足内侧柱可改善足部功能及减轻疼痛。时迎旭等[5]行距舟、跟骰双关节融合,足内侧柱短缩时植骨可保留中足活动度,改善临床症状。任甜甜等[6]认为单纯距舟关节融合并取髂骨植骨可明显改善症状。目前病变关节融合方法尚不统一,且植骨带来并发症也较多。本研究采用足舟骨外移截骨并距-舟-楔关节融合治疗Müller-Weiss病,疗效满意。
资料与方法
一、资料
自2014年2月至2018年3月,本组13例Müller-Weiss病患者(双足发病9例),男4例,女9例;平均年龄50.9(45~58)岁。根据Maceira 分期,Ⅳ期6例,Ⅴ期7例。均行单足手术治疗(双足发病则选较重侧);左侧7例,右侧6例。平均病程3.2(2~5)年。门诊均经保守治疗6个月以上效果不佳。术前常规拍足部X线正侧位片及负重位正侧位片。CT均见足舟骨不同程度硬化、压缩等坏死表现;外形均见患足呈平足畸形。3例见明显足内翻畸形。排除标准:足部有外伤骨折病史;足部瘢痕粘连或慢性溃疡;长期抽烟并患糖尿病未规范治疗的患者。
二、方法
1.手术:患者取仰卧位,行腰麻或股神经、坐骨神经阻滞麻醉。术中使用止血带。常规消毒铺巾,自内踝前下向内侧楔骨方向作长约8 cm纵形切口。逐层分离,保护胫前肌腱及胫后肌腱止点。打开距舟关节囊及舟楔关节囊,松解足舟骨周围组织,完整取出舟骨。咬除舟骨外侧坏死骨性组织留作植骨材料,并磨掉舟骨及距骨、内侧楔骨表面软骨及软骨下骨呈沙砾样。将足弓内侧柱以自制牵引器撑开,纠正足内收畸形。将足舟骨外移填充,同时钢针临时固定,C型臂X线机透视见足内收畸形消失,足弓正常。植骨后,依次以螺钉及钢板跨距舟关节及舟楔关节固定。检查纱布器械无误后,松止血带,彻底止血,依层缝合切口。留置胶片引流,无菌敷料包扎。术后加压包扎24 h,拔除引流,早期不负重行足踝各关节功能锻炼。
2.评价标准:(1)融合成功标准:按照骨折临床愈合标准。(2)足部功能:采用美国足踝医师协会足评分(ankle hindfoot scale,AOFAS)对患者末次随访结果与术前测定结果进行比较[7]。(3)疼痛:手术前及末次随访采用疼痛视觉模拟评分(visual analogue score,VAS)对患足疼痛进行评价。

结 果
13例均获随访,随访时间14~36(18.2±3.3)个月。术后2周皮肤愈合顺利,无感染及愈合不良,无血管神经损伤等近期并发症。足弓恢复,无畸形,无跛行。术后随访未出现临近关节疼痛、活动受限等远期并发症,恢复正常的生活及工作。术后3个月及随访12个月的 VAS 评分均明显降低(P<0.05),AOFAS 评分明显增高(P<0.05)(表1,图1)。

图1 典型病例 A,B 术前X线正、侧位片,示足舟骨坏死并楔形变,平足畸形 C,D 术中完整取出足舟骨,行将外侧压缩坏死组织咬除 E,F 术后X线正、侧位片,示矫形成功,融合可靠
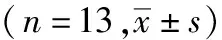
表1 Müller-Weiss病足舟骨外移截骨融合手术前后观察指标比较
讨 论
一、融合方法的选择
根据足舟骨周围不同的融合范围,目前常用的融合方法有距舟关节融合术、距舟楔关节融合术、三关节融合术[8]。临床实践中具体术式的选择则的需根据患者的畸形特点及病患的主诉而定[9]。Müller-Weiss病主要累及中足内侧柱。疾病过程一般是出现足舟骨坏死,其外1/3受压并分裂,并逐渐出现中足和后足的畸形及舟骨周围关节炎。随着病情的进展,足舟骨背外侧逐渐被压缩变扁,而距骨外旋,驱使足舟骨内侧余部进一步向内挤压以及距下关节内翻,最终导致异常的扁平足及反常后足内翻或外翻,破坏内侧足弓力线[10]。魏驰等[11]行距舟楔关节融合同时联合跟骨截骨矫形治疗Müller-Weiss病合并扁平足及后足畸形可以较好地纠正足部力线异常,恢复正常的足弓形态,缓解临床症状,改善步态。Greisberg等[12]指出,在成年人获得性平足患者足弓塌陷主要出现在舟楔关节或距舟关节。Gregory等[13]指出,内侧柱不稳定只有融合才可以获得最强的稳定性。综上所述,目前治疗方式一致意见(1)融合有症状的退变关节;(2)重建足内侧柱,纠正畸形。融合的核心目的为获得内侧柱的稳定性,进而减轻疼痛。本组患者主诉均为中足内侧疼痛,伴平足畸形,部分见足内翻畸形。距舟楔关节融合无疑可恢复内侧柱稳定结构,较单纯距舟及舟楔融合可靠,同时较三关节融合增加足部关节活动度。距舟楔关节融合可同时纠正足内收及平足畸形,足内翻畸形未行矫正。术后随访AOFAS评分较术前改善明显。
二、手术技巧
1.使用足部内侧撑开器:因均选足内侧单一切口,未行外侧松解,显露足舟骨周围组织及矫正足内收畸形过程较困难。于距骨及内侧楔骨依次旋入直径2.5 mm克氏针,以自制撑开器逐渐撑开即便于显露,也可维持矫形形态。
2.足舟骨的显露及摘除困难:Müller-Weiss以足舟骨的病变为主,外侧及足底侧形态变尖变薄,常伴广泛软组织增生及粘连,彻底松解有较大损伤。可行斜向截骨,保留足底部分皮质。
3.优势与不足:植骨为保证融合成功的重要因素,骨移植术中的供体首选自体髂骨,其具有良好的骨传导性、诱导性和成骨性,作为移植物供体的金标准广泛应用于临床。但是其并发症也较多。娄钧等[14]总结53例取髂骨植骨病例,发现10例出现并发症,约占总病例 19.9%,包括髂部血肿、周围神经损伤、供骨区疼痛、排异反应。同种异体骨可替代自体骨,但面临着免疫排斥反应、疾病传播及供应量不足等问题。人工骨修复材料近年来不断更新换代,但目前仍存在许多未解决的问题,例如材料在体内降解的过程无法与新骨生成速度完美适配、形成的生物材料与骨的混合体不能完全重建生理状态下的骨组织;还存在材料的骨传导性、骨诱导性以及血管诱导活性不能很好地平衡,导致材料修复骨缺损的时效性和区域性严重受限,对于大段骨缺损往往难以快速有效重建[15]。该术式将足舟骨外侧塌陷骨块咬除作为植骨材料,足舟骨内侧未压缩骨块内移占位,即能恢复内侧柱的长度纠正内收畸形,又能提供植骨材料,减少额外损伤及费用。不足之处在于随着足舟骨外移,胫后肌腱随之外移,对足弓及步态是否有影响。本研究13例患者未出现相关影响,但是有待长期研究进一步验证。足内翻未行跟骨截骨矫形,短期未发现AOFAS评分降低,需长期观察验证。

