慢性肾功能不全患者应用抗菌药物情况分析
甘少娥
摘要:目的:探究慢性肾功能不全患者应用抗菌药物情况分析。方法:本次的研究一共将41例慢性肾功能不全患者选进,时间最初为2020.1月1日,最终为2020.12月31日。调查患者各项基本资料与抗菌药物使用情况,并分析抗菌药物使用频率以及各类药物剂量调整情况。结果:经研究发现,抗菌药物中使用频率比较多的是抗菌药物中使用频率比较多的为头孢类抗菌素(头孢唑林、头孢呋辛、头孢他啶)、氟喹诺酮类(左氧氟沙星)、抗真菌类(氟康唑、伊曲康唑);一代、二代以及三代头孢菌素用药剂量未调整率分别为33.33%(1/3)、75.00%(3/4)、50.00%(2/4)。结论:慢性肾功能不全患者抗菌药物使用频率较高,为了更好地提高用药安全程度,应根据患者实际情况适当调整剂量,并加强药物知识普及。
关键词:慢性肾功能不全;抗菌药物;剂量
【中图分类号】R97 【文献标识码】A 【文章编号】2107-2306(2021)13--01
慢性肾功能不全指慢性肾脏病引起肾小球滤过率下降以及相关代谢紊乱等综合征,该患者肾实质遭到严重破坏,缓慢地出现肾功能减退直至衰竭[1]。肾脏是人类机体排泄药物、化学物质以及代谢产物的主要场所,若机体发生肾功能不全的情况下,极易导致药物在机体内沉积,发生代谢动力学改变,进而产生毒性反应[2]。在感染患者中,存在着慢性肾功能不全的患者,针对存在感染的慢性肾功能不全患者,抗菌药物是主要运用的治疗药物。但由于肾脏是药物代谢器官,但肾功能下降的情况下,会影响药液在体内的分布情况,影响治疗效果[3]。基于此,本文就慢性肾功能不全患者应用抗菌药物情况展开分析。
1 资料与方法
1.1 一般资料
本次纳入41例慢性肾功能不全患者,纳入时间2020.1月1日~2020.12月31日。患者个人资料、家庭信息均记录电子表格。由32例男性与9例女性组成,年龄最低与最高分别为26、91岁,平均在(58.50±9.75)岁;体重53-71kg,平均(62.00±10.33)kg。
纳入标准:①资料完善;②均知情了解内容,并签署同意书。
排除标准:①合并严重精神疾病者;②合并其他严重疾病者。
1.2 方法
统计患者基本资料,包括性别、年龄、姓名、饮酒史、肾病 病史、糖尿病病史、高血压病史、心血管病史等;尿蛋白定量、尿常规(潜血、尿蛋白)、铁蛋白、甲状旁腺 激素、血脂(低密度脂蛋白、总胆固醇、甘油三酯)、糖化血红 蛋白、空腹血糖、电解质(钾、磷、钙)、肾功(尿酸、尿素氮、胱 抑素 C、血清肌酐)、肝功(白蛋白、谷草转氨酶、谷丙转氨 酶)、血常规(红细胞计数、白细胞计数、血红蛋白)等;收集患者住院期间抗菌药物使用情况,包括抗菌药物使用类型、用量用法、用药频率等。
1.3 观察指标
(1)观察不同感染部位的病原菌数目,部位包括皮肤软组织、肺部、肠道、血管通道及泌尿道。
(2)观察抗菌药物使用频率。
(3)观察头孢类抗菌素用药剂量调整情况。
1.4 统计学方法
使用SPSS22.0的软件进行数据处理,使用t、X2进行分析,P<0.05为差异有统计学意义。
2 结果
2.1 不同感染部位的病原菌数目
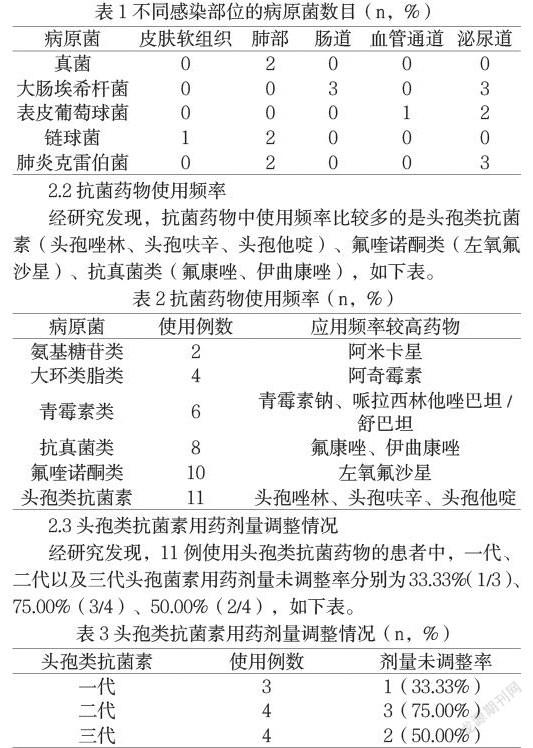
经研究发现,41例患者中共细菌培养36例次,培养阳性19例次(52.77%),如下表。
2.2 抗菌药物使用频率
经研究发现,抗菌药物中使用频率比较多的是头孢类抗菌素(头孢唑林、头孢呋辛、头孢他啶)、氟喹诺酮类(左氧氟沙星)、抗真菌类(氟康唑、伊曲康唑),如下表。
2.3 头孢类抗菌素用药剂量调整情况
经研究发现,11例使用头孢类抗菌药物的患者中,一代、二代以及三代头孢菌素用药剂量未调整率分别为33.33%(1/3)、75.00%(3/4)、50.00%(2/4),如下表。
3 讨论
肾脏内含有丰富血流量,加上肾功能特殊性,使得肾脏成为药物主要排泄、代谢以及积聚的器官之一,不仅对药物副作用存在较高易感性,也可能会因为基础病、生理状态、用药剂量和用药时间等情况影响药物治疗效果[4]。但肾功能出现障碍或者持续性降低的情况下,容易改变药物代谢动力学,使得胃内pH指标升高,氨含量增多,再加上在腹泻、呕吐以及肠胃道水肿等胃肠道症状的影响下,使得药物吸收和生物利用程度降低,也可能会因为肠道功能紊乱等导致患者合并低蛋白血症,降低药物与蛋白结合性,影响药物分布容积。
在感染病人中,存在着慢性肾功能不全的患者,针对存在感染的患者,抗菌药物是主要运用的治疗药物,能够有效控制感染率,降低不良反应情况的发生,并有效减少细菌耐药性,提高治疗效果[5]。在本次的研究结果中可以得出,抗菌药物中使用频率最高的为头孢类抗菌药物,此类药物具有毒性小、过敏反应少以及抗菌谱广等特点,能够在抗菌的基础上,有效抑制菌群繁殖,破坏细菌细胞壁,从而起到治疗效果。根据头孢类抗菌素的不同可以分为四代,其中第一代抗菌谱较为狭窄,但抗菌活性较强,也是最早使用的头孢类药物,不过此类药物对β-內酰胺酶作用性较弱,而且有着较高毒副反应,所以在临床中使用的比较少[6]。第二代与第一代相比较毒副反应要弱一些,但是在肾功能减退或者出现障碍的情况下容易影响药效,所以在实际治疗的过程中应当调整药物剂量,提高治疗的安全程度[7]。第三代在临床治疗中有着更强的抗菌活性,且抗菌谱和前两代相比较更高,能够有效抑制革兰氏阴性菌等细菌,而且可以通过透析治疗清除,所以在实际治疗的过程中仍然需要控制药物剂量[8]。第四代头孢菌素类药物属于广谱、强效的抗菌药物,临床上常用的第四代头孢菌素类药物代表药物包括头孢吡肟、头孢匹罗等。第四代头孢菌素类药物与第三代头孢菌素类药物相比较,扩大了抗菌谱,在第三代头孢菌素类药物的基础上增强了革兰氏阳性菌的抗菌作用,而且第四代头孢菌素类药物对于β-内酰胺酶比较稳定,对于耐药菌也具有比较好的抗菌作用[8-9]。
抗菌药物用药的安全程度直接影响着对疾病患者治疗效果,所以应当加强用药规范,提高用药管理。在用药剂量中,需根据药物性质特点合理选择,比如对于感染性心内膜炎、血流感染等重症患者,需使用大剂量。对于仅为单纯性下尿路感染患者,需选择小剂量用药。剂量调整的主要原则为主要经过肾排泄,药物本身无肾毒性情况下,需要按照肾功能减退程度合理调整给药方案。对于肾毒性抗菌药物,有条件的情况下尽可能展开血药浓度监测,明确用药指征,个体化给药。
综上所述,在对该患者展开治疗期间需进一步加强抗菌药物使用管理,根据患者疾病情况、药物性质合理选择不同抗菌药物及使用剂量,提高用药安全性。
参考文献:
[1]徐君,董秀华.1602例肾内科感染患者感染部位细菌学特点及其抗菌药物合理用药现状分析[J].抗感染药学,2020,17(08):1152-1154.
[2]王金华,刘璐,李希娜,赵文婷,侯疏影.慢性肾功能不全患者应用抗菌药物情况分析[J].哈尔滨医科大学学报,2019,53(03):248-251.
[3]刘冰.基层医疗机构药事管理与合理用药现状及应对思考[J].海峡药学,2019,31(04):293-294.
[4]王利杰,李继泉,亢卫华,崔李平.我院慢性肾功能不全患者合理用药情况调查及典型案例分析[J].中南药学,2019,17(01):121-125.
[5]何丽华.对某医院抗菌药物使用现状的分析[J].当代医药论丛,2019,17(02):105-106.
[6]冯敬芳.伏立康唑与氟康唑对慢性肾功能不全患者伴肺部真菌感染的临床疗效与安全性比较[J].抗感染药学,2018,15(11):1879-1881.
[7]吴巧稚,王怡.肾功能不全患者抗菌药物用药干预及分析[J].安徽医药,2018,22(07):1398-1401.
[8]揭乐琴,柳亿,张孝亮,卢会丽,何東元.慢性肾功能不全患者医院感染病原菌特点及影响因素分析[J].中华医院感染学杂志,2018,28(06):863-865+875.
[9]孔令波.医院药事管理与合理用药现状及应对思考[J].临床合理用药杂志,2017,10(20):176-177.

